Hugsanlegir fylgikvillar insúlíngjafar hjá sykursjúkum
Insúlínmeðferð er aðferð til að meðhöndla sykursýki af tegund 1 og í sumum tilvikum önnur. Hver sjúklingur með þessa meinafræði ætti að fylgja skammtinum sem læknirinn hefur ávísað. Stundum veldur slík meðferð ýmsum aukaverkunum. Sérhver sykursýki ætti að þekkja þau. Fjallað verður um fylgikvilla insúlínmeðferðar síðar.
Meðferð við sykursýki
Ef einstaklingur er greindur með sjúkdóma á sviði kolvetnisumbrots eru nauðsynlegar bráðaaðgerðir. Leiðandi meðferð í þessu tilfelli er insúlínmeðferð við sykursýki. Fylgikvillar geta komið upp af ýmsum ástæðum.
Hins vegar er engin árangursríkari leið sem gæti bætt lífsgæði sjúklinga með sjúkdóm af tegund 1. Innleiðing insúlíns í líkamann gerir þér kleift að tryggja eðlilegt ástand sjúklinga.
Insúlínmeðferð er aðferð sem er notuð til að meðhöndla sjúklinga með sykursýki af tegund 1, svo og við undirbúning sjúklings með sjúkdóm af tegund 2 fyrir skurðaðgerð, ef um er að ræða ákveðna sjúkdóma (til dæmis kvef).
Einnig er þessi tækni notuð til að skila árangri sykurlækkandi lyfja. Þeim er ávísað handa sjúklingum með sykursýki af tegund 2.
Sú meðferð sem krafist er þarfnast réttrar útreiknings á insúlínskammtinum. Fyrir þetta tekur sjúklingur blóð- og þvagpróf. Byggt á niðurstöðunni reiknar læknirinn út daglegt magn þessa lyfs. Því er skipt í 3-4 sprautur, sem þarf að gefa í vöðva allan daginn.
Eftir að lyfið hefur verið tekið fylgist læknirinn með blóðsykri og þvagi sjúklingsins. Ef nauðsyn krefur eru gerðar leiðréttingar. Fyrir þetta gefur einstaklingur blóð fyrir hverja insúlínsprautu (máltíð). Hann safnar einnig þvagi að morgni, dag og nótt. Með óviðeigandi skömmtum af insúlínmeðferð geta fylgikvillar verið alvarlegir. Þess vegna er ferlið við að setja lyfið í líkamann tekið alvarlega.
Fylgikvillar
Sérhver einstaklingur sem hefur verið greindur með sykursýki af tegund 1 ætti greinilega að skilja meginreglur insúlínmeðferðar. Fylgikvillar koma oft. Þetta gerist þó aðallega vegna sök sjúklingsins sjálfs. Það er sérstaklega erfitt að venjast slíkri áætlun um líf í byrjun sjúkdómsins. En með tímanum verður þessi aðferð algeng, náttúruleg fyrir menn.
Það verður að koma hormóninu í líkamann alla ævi. Réttur skammtur mun forðast ýmsa fylgikvilla. Sykursýki getur ekki haft hlé, hvíld frá meðferð. Innleiðing insúlíns er alltaf nauðsynleg. Hafa verður í huga að með fjölda brota eru alvarlegir fylgikvillar mögulegir. Helstu eru:
- Veyja fyrir augum.
- Bólga í fótleggjum.
- Lipohypertrophy.
- Fitufrumur.
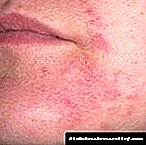
- Útlit rauðra kláða bletti.
- Ofnæmi
- Ígerð.
- Blóðsykursfall.
- Þyngdaraukning.
Fyrirliggjandi gerðir fylgikvilla eru af ýmsum ástæðum. Það ætti að skilja að insúlín er prótein. Það er ekki framleitt í réttu magni í líkama sykursýki með tegund 1 sjúkdóm. Þess vegna er það stöðugt gefið í vöðva. Sjúklingum með svipaða kvillu er ávísað insúlíni af mismunandi uppruna. Það getur verið dýra eða manna.
Þess má geta að hormóninsúlínið getur verið af ýmsum gerðum. Það hefur annan gildistíma. Daglega venja þín er stranglega breytt til að taka lyfin. Það eru einsleitir insúlín, heterolog og blandaðir. Þeir eru gefnir á mismunandi tímum og binda fæðuinntöku við þessar aðgerðir.
Blóðsykursfall
Einn mögulegur fylgikvilli insúlínmeðferðar er blóðsykursfall. Þetta ástand kemur fram vegna ofskömmtunar hormónsins. Í þessu tilfelli upplifir sjúklingur bráðan skort á kolvetnum í líkamanum. Nokkru eftir inndælingu getur blóðsykur lækkað verulega. Þetta leiðir til þróunar á blóðsykurslækkandi ástandi.
Ef sjúklingurinn notaði langvarandi aðgerð getur það komið fram þegar hámarksstyrkur efnisins er. Þegar tekið er skjótvirkt hormón þróast þetta ástand hratt.

Þess má geta að þessi tegund fylgikvilla við insúlínmeðferð, svo sem blóðsykursfall, getur komið fram ekki aðeins vegna inntöku á röngum skammti af hormóninu. Eftir að hafa stundað íþróttir, hreyfingu eða tilfinningalega sviptingu þróast það líka oft.
Hjá fólki með sykursýki geta fyrstu einkenni þessa ástands komið fram með vísbendingu um 5,5 mmól / L. Þetta stafar af hraðri lækkun á sykurmagni. Ef hnignunin er hægt getur einstaklingur ekki fundið fyrir frávikum í líðan sinni í langan tíma. Á sama tíma getur magn glúkósa í blóði smám saman lækkað í 2,7 mmól / L.
Hver einstaklingur með slíka greiningu ætti að vita um óeðlileg skilyrði fyrir líkama sinn og fylgikvilla insúlínmeðferðar. Helstu einkenni blóðsykursfalls eru tilfinning um mikið hungur, hjartsláttarónot, skjálfandi útlimum og einnig sviti. Ef skortur á kolvetnum eykst munu krampar birtast. Maður getur misst meðvitund.
Hvernig á að haga sér með blóðsykursfall?
Forvarnir gegn fylgikvillum insúlínmeðferðar felur í fyrsta lagi í sér að kynna sér orsakir tilkomu ýmissa sjúkdóma og baráttunnar gegn þeim.
Ef manni finnst sykurmagn hans vera að lækka, þá þarftu að borða lítið magn af kolvetni mat. Það getur verið 100 g af muffins, sætu tei eða 3-4 stykki af hreinsuðum sykri. Sumt fólk með þessa greiningu hefur alltaf nammibar í tösku eða vasa. Þetta er algeng varúðarráðstöfun sem stundum getur bjargað mannslífum.

Ef eftir að hafa borðað kolvetni matvæla kemur engin framför, borða þeir sama hluta af sælgæti.
Að öðrum kosti getur einstaklingur verið með dáleiðslu dá. Hér muntu þurfa hjálp lækna. Sjúkraflutningateymið sprautar 60 ml af glúkósalausn (40%) í bláæð. Þetta gerir þér kleift að koma á stöðugleika hjá sjúklingnum. Ef engin bæting hefur orðið, er sprautan endurtekin undir húð eftir 10 mínútur.
Ef einstaklingur býr á svæði afskekkt frá borginni þar sem sjúkrabíll getur ferðast í meira en 20 mínútur, ætti hann að hafa heima allt sem þarf til að ræða dáleiðandi dá. Ættingjar verða að taka glúkósa í bláæð. Þetta er mikilvægt.
Blóðsykursfall getur leitt til dauða ef við á, ekki er gripið til tímabærra aðgerða. Sérstaklega oft kemur slíkt brot fram hjá öldruðum sem eru með lasleiki í hjarta, æðum eða heila. Ef sykurstigið lækkar oft mun það leiða til óafturkræfra andlegra sjúkdóma. Minni og upplýsingaöflun fer versnandi.
Insúlínviðnám
Einn af mögulegum fylgikvillum insúlínmeðferðar er lækkun á næmi frumna fyrir hormóninu. Þetta ástand kemur fyrir af ýmsum ástæðum. Fyrir vikið þróar einstaklingur insúlínviðnám. Í þessu tilfelli er skammtur lyfsins aukinn. Til að bæta upp skort á hormóni þarf 100-200 skammta af insúlíni.

Svipað frávik getur orðið vegna fækkunar eða sækni viðtaka í líkamanum. Þetta ástand verður oft afleiðing af þróun mótefna gegn hormóninu eða viðtakunum sjálfum.
Insúlínviðnám á sér stað að jafnaði vegna niðurbrots próteins með tilteknum ensímum eða bindingu þess með ónæmisfléttum.
Næmi fyrir lyfinu getur minnkað með aukinni framleiðslu á contrainsulin hormónum.
Til að ávísa réttri meðferð, verður læknirinn að komast að nákvæmri orsök útlits slíks ástands. Við greininguna eru merki um langvarandi smitsjúkdóma (til dæmis skútabólga, gallblöðrubólga osfrv.) Eytt. Einnig er gerð greining á starfsemi innkirtlakirtla. Læknirinn mun skipta um tegund inúlíns. Stundum er meðferð bætt við pillur sem hjálpa til við að draga úr sykri í líkamanum.
Það er mikilvægt að kanna orsök fylgikvilla insúlínmeðferðar. Í sumum tilvikum er mælt með notkun sykurstera. Daglegur insúlínskammtur hækkar. Samhliða þessu tekur sjúklingur prednisón (1 mg / kg) í 10 daga. Eftir það, í samræmi við ástand sjúklings, er skammtur lyfsins minnkaður.
Í sumum tilvikum ávísar læknirinn súlfati insúlíns til sjúklingsins. Efnið bregst ekki við mótefnum, veldur nánast aldrei ofnæmi. Nauðsynlegt er að aðlaga skammtinn af þessari tegund hormóna rétt.
Þetta er annar fylgikvilli sem oft kemur upp vegna meðferðar. Ofnæmi geta verið staðbundin og almenn.
Í öðru tilvikinu kemur ofsakláði fram í andliti og hálsi. Ógleði, veðrun á slímhúð í nefi, augum og munni getur komið fram. Stundum myndast bráðaofnæmislost.
Staðbundinn fylgikvilli insúlínmeðferðar birtist með bólgu og kláða á stungustað. Einnig er hægt að ákvarða herða hér. Slíkt ástand stafar í flestum tilvikum af óviðeigandi inndælingu (nálin er dauf eða þykk, varan er köld).
Slíkar aðstæður þurfa að skipta um tegund insúlíns. Þú getur breytt framleiðanda hormónsins eða skipt úr dýraundirbúningi yfir í mannlegt. Ofnæmi eru oftast viðbrögð líkamans við hormóni heldur rotvarnarefni í samsetningu hans. Viðbótarupplýsingar um inndælingar geta verið mjög mismunandi. Þess vegna er það þess virði að reyna að nota aðrar tegundir insúlíns.
Ef ekki er hægt að skipta um lyf er fjöldi ofnæmislyfja notaðir. Fyrir væga fylgikvilla hentar Hydrocortisone. Í alvarlegum tilvikum skaltu skipa „kalsíumklóríð“, „dífenhýdramín“, „suprastín“ osfrv.
Fitukyrkingur
Með hliðsjón af fylgikvillum insúlínmeðferðar hjá börnum og fullorðnum er vert að taka fram ástand eins og fitukyrking. Það getur verið hypertrophic og atrophic.
Í öðru tilfellinu þróast meinafræðin gegn bakgrunni langvarandi háþrýstings. Vísindamenn eru ekki þekktir fyrir vissar leiðir til þróunar slíkra ríkja. Sumir þeirra telja að þessi frávik skapist vegna stöðugra áverka á útlæga taugar og frekari staðbundna kvilla af taugafrumum. Slíkar truflanir geta komið fram vegna nægilega hreinsinsúlíns.
Nauðsynlegt er að skipta yfir í móttöku samsettra samsetninga. Í þessu tilfelli eru neikvæðu birtingarmyndirnar minnkaðar. Þú þarft einnig að sprauta þig á réttan hátt.
Með hliðsjón af fitukyrkingi þróast oft insúlínviðnám. Ef það er tilhneiging til slíkra aðstæðna, þarftu stöðugt að breyta stungustað, fylgja stranglega öllum reglum insúlínmeðferðar. Einnig verður að þynna hormónið í þessu tilfelli í jöfnu magni með lausn (0,5%) af nóvókaíni.
Spóla fyrir augu, kláði, blettir, ígerð
Fylgikvillar insúlínmeðferðar geta verið mjög mismunandi. Stundum kvartar fólk yfir því að það hafi hulu fyrir augum vegna lyfsins. Það veldur óþægindum, það er erfitt að lesa neitt. Þetta ástand getur verið mjög áhyggjuefni. Þetta einkenni er oft ruglað saman við sjónukvilla (fundus skemmdir).
En blæjan stafar oftast af eiginleikum ljósbrots. Hann er svo móttækilegur fyrir að taka lyfið. Blæjan fyrir augunum birtist hjá fólki sem nýlega hefur byrjað að taka hormónið. Eftir 2-3 vikur hverfur þetta einkenni á eigin spýtur. Í engu tilviki ættir þú að hætta að gefa sprautur þegar svipað einkenni birtist.
Fætur geta bólgnað þegar insúlín er tekið. Þetta er einnig tímabundið einkenni sem sést á fyrstu vikum lyfjagjafar. Vegna hormónsins er natríum og vatni haldið í líkamanum. Smám saman mun líkaminn venjast nýjum aðstæðum. Bólga mun hverfa. Af sömu ástæðu getur blóðþrýstingur hækkað í upphafi meðferðar.
Á stungustað geta kláðir rauðir blettir komið fram hjá sumum sjúklingum. Þeir valda verulegum óþægindum. Í þessu tilfelli er lyfinu blandað með hýdrókortisóni. Áður höfðu sumir sjúklingar tekið eftir slíkum tilvikum þegar þeir taka insúlín sem ígerð. Í dag er slík meinafræði nánast ekki að finna.
Önnur frávik
Það eru aðrir fylgikvillar insúlínmeðferðar. Eitt af óþægilegu fyrirbærunum er hröð þyngdaraukning. Sjúklingar sem taka hormónið ná sér að meðaltali um 3-5 kg. Þetta er alveg eðlilegt. Að taka insúlín virkjar lípógenesis (fituform undir húðinni). Einnig getur matarlyst aukist.
Til að viðhalda mynd þarf að velja mataræði vandlega. Tíðni matarinntöku, kaloríuinnihald þess þarfnast stjórnunar. Annars mun þetta hafa ekki aðeins áhrif á myndina, heldur einnig almenna líðan. Ýmis meinafræði getur birst af völdum mikillar þyngdaraukningar.
Það er einnig athyglisvert að notkun insúlíns leiðir til lækkunar á kalíum í blóði. Þess vegna er sjúklingum með sykursýki sýnt sérstakt mataræði. Á matseðlinum verður að bæta við berjum, sítrusávöxtum, grænu (sérstaklega steinselju), grænmeti (lauk, hvítkáli, radísum). Með vísan til daglegra venja, reglna um mataræði og insúlíngjöf geturðu dregið úr skaðlegum áhrifum meðferðar á líkamann.
Forvarnir
Sérhver sykursýki ætti að vita hvernig á að koma í veg fyrir fylgikvilla insúlínmeðferðar. Fylgja verður nokkrum einföldum reglum. Nauðsynlegt er að fylgjast stöðugt með magni glúkósa í blóði. Þetta er gert eftir máltíð. Vísarnir eru fastir. Á sama tíma er nauðsynlegt að taka fram hvort það var líkamlegt eða tilfinningalegt álag. Sjúkdómar, sérstaklega með hækkun á hitastigi eða bólguástandi, ættu einnig að taka fram þegar lagðar eru niðurstöður mælinga á sykurmagni.
Aðlaga þarf skammta insúlíns með lækninum. Á sama tíma fylgja sérstökum megrunarkúrum. Þú getur stjórnað sykurmagni þínum með prófstrimlum. Þeir eru á kafi í þvagi og síðan er athugað hvort niðurstaðan sé ákvörðuð á stjórnvellinum. Blóðrannsókn er nákvæmari, en heima eru auðveldari notkun ræmur. Þú getur keypt glucometer. Það gerir þér kleift að fá nákvæmar niðurstöður um ástand einstaklingsins á ákveðnum tíma dags.
Sykursjúklingur ætti að fylgjast með líkamsþyngd sinni. Yfirvigt krefst tafarlausrar leiðréttingar.
Þegar þú hefur haft í huga mögulega fylgikvilla insúlínmeðferðar geturðu ákvarðað tilvist þeirra á fyrstu stigum. Fylgdu skýrum reglum um notkun lyfsins, þú getur forðast ýmsar óþægilegar aðstæður í framtíðinni.
Tegundir insúlínmeðferðar
Ef sjúklingur á ekki í erfiðleikum með að vera of þungur og upplifir ekki of mikið tilfinningalegt ofálag, er ávísað insúlíni í ½ - 1 einingu 1 sinni á dag miðað við 1 kg líkamsþunga. Á sama tíma virkar ákafur insúlínmeðferð sem hermir eftir náttúrulegri seytingu hormónsins.
Reglur um insúlínmeðferð þurfa að uppfylla þessi skilyrði:
- lyfið verður að fara í líkama sjúklingsins í nægu magni til að nýta glúkósa,
- insúlín utanaðkomandi ætti að verða algjör eftirlíking af basaleytingu, það er það sem brisi framleiðir (þar með talinn hæsti punktur útskilnaðar eftir að hafa borðað).
Kröfurnar sem taldar eru upp hér að ofan skýra insúlínmeðferðarmeðferð þar sem dagskammti er skipt í langvarandi eða skammvirkandi insúlín.
Löng insúlín eru oftast gefin á morgnana og á kvöldin og líkir algerlega eftir lífeðlisfræðilegu afurðinni á starfsemi brisi.
Mælt er með því að taka stutt insúlín eftir máltíð sem er rík af kolvetnum.Skammtar af þessari tegund insúlíns eru ákvarðaðir hver fyrir sig og ákvarðast af fjölda XE (brauðeininga) við tiltekna máltíð.
Insúlínmeðferð á meðgöngu
Meðferð við sykursýki á meðgöngu miðar að því að viðhalda styrk blóðsykurs, sem ætti að vera:
- Á morgnana á fastandi maga - 3,3-5,6 mmól / l.
- Eftir að hafa borðað 5,6-7,2 mmól / L
Ákvörðun á blóðsykri í 1-2 mánuði gerir þér kleift að meta árangur meðferðarinnar. Umbrot í líkama barnshafandi konu eru afar skakkt. Þessi staðreynd krefst tíðar leiðréttingar á meðferðar insúlínmeðferð.
Fyrir þungaðar konur með sykursýki af tegund 1 er insúlínmeðferð ávísuð á eftirfarandi hátt: til að koma í veg fyrir of háan blóðsykursfall á morgnana og eftir fæðingu þarf sjúklingurinn að minnsta kosti 2 sprautur á dag.
Stutt eða miðlungs insúlín er gefið fyrir fyrsta morgunmatinn og fyrir síðustu máltíðina. Einnig er hægt að nota samsetta skammta. Dreifa verður heildar dagsskammti á réttan hátt: 2/3 af heildarrúmmálinu er ætlað að morgni og 1/3 hluti - fyrir kvöldmat.
Til að koma í veg fyrir of háan blóðsykur á nóttu og dögun, er skammtinum „fyrir kvöldmat“ breytt í sprautu sem er gerð rétt fyrir svefn.
Meðferð og varnir
Meðferð á sykursjúkum af tegund 2 krefst ákveðins kerfis. Kjarni þessarar meðferðar er að sjúklingurinn byrjar smám saman að bæta litlum skömmtum af grunninsúlíni við lyf sem draga úr sykri.
Í fyrsta skipti sem blasa við grunnblöndu, sem er sett fram í formi topplausrar hliðstæða langvarandi insúlíns (til dæmis glargíninsúlíns), ættu sjúklingar að hætta í 10 ae skammti á dag. Helst eru sprauturnar gefnar á sama tíma dags.
Ef sykursýki heldur áfram að þróast og samsetning sykurlækkandi lyfja (töfluform) og basalinsúlínsprautur leiðir ekki til tilætlaðra niðurstaðna, í þessu tilfelli ákveður læknirinn að flytja sjúklinginn að fullu í sprautunaráætlunina.
Á sama tíma er hvatt til notkunar ýmissa hefðbundinna lækninga, en einhver þeirra verður að vera samþykkt af lækninum sem mætir.
Börn eru sérstakur hópur sjúklinga og því þarf insúlínmeðferð þegar um er að ræða sykursýki hjá börnum alltaf einstaklinga. Oftast er notað til meðferðar á börnum 2-3 sinnum gjöf insúlíns. Til að draga úr fjölda stungulyfja fyrir litla sjúklinga er blandað saman lyfjum með stuttum og meðalstórum útsetningartímum.
Insúlínmeðferð er framkvæmd samkvæmt eftirfarandi áætlun:
- Áður en sprautun er gerð undir húð er stungustaðurinn hnoðaður örlítið.
- Borða eftir inndælingu ætti ekki að hreyfast meira en hálftíma.
- Hámarksskammtur má ekki fara yfir 30 einingar.
Í báðum tilvikum ætti nákvæm áætlun insúlínmeðferðar að vera læknir. Nýlega hafa insúlínsprautur verið notaðar til að framkvæma meðferð, þú getur notað venjulegar insúlínsprautur með mjög þunnri nál.
Notkun sprautupenna er skynsamlegri af ýmsum ástæðum:
- Þökk sé sérstakri nál er dregið úr verkjum við stungulyf.
- Þægindi tækisins gera þér kleift að sprauta þig hvar og hvenær sem er.
- Sumir sprautupennar eru með hettuglösum af insúlíni, sem gerir kleift að blanda lyfjum og nota mismunandi kerfum.
Innihald insúlínmeðferðar fyrir sykursýki af tegund 1 og tegund 2 eru eftirfarandi:
- Fyrir morgunmat ætti sjúklingur að gefa lyf með stuttri eða langvarandi verkun.
- Insúlíninnspýting fyrir hádegismat ætti að samanstanda af skammvirku hormóni.
- Inndælingin sem er á undan kvöldmatinn inniheldur stutt insúlín.
- Sjúklingurinn ætti að gefa langvarandi undirbúning áður en hann fer í rúmið.
Það eru nokkur svið stjórnsýslu á mannslíkamanum. Frásogshraði lyfsins á hverju svæði er mismunandi. Maginn er næmari fyrir þessum vísir.
Með rangt völdum svæði til lyfjagjafar getur verið að insúlínmeðferð gefi ekki jákvæða niðurstöðu.
Landslæknadeild framhaldsnáms Sub. Shupika
Og nsuli ot erap og ég (IT) eru enn ein mikilvægasta aðferðin til að meðhöndla sykursýki. Það fer eftir eðli gangs sjúkdómsins og er það gefið til kynna í 1/3 tilfella af þessari meinafræði.
Allir sjúklingar með sykursýki af tegund 1 og 15-25% sjúklinga með sykursýki af tegund 2 (insúlínneyslu undirgerð) þurfa það. Stundum, sérstaklega í streituvaldandi aðstæðum (sýking, eitrun, áföll, skurðaðgerð osfrv.)
d.), tímabundin gjöf insúlíns er nauðsynleg fyrir sjúklinga jafnvel með vægan til í meðallagi alvarlegan sjúkdóm sem ekki hafa áður fengið það.
Mikill meirihluti sjúklinga þolir insúlínmeðferð vel og aðeins hluti þeirra getur þróað með sér ýmsa fylgikvilla, svo sem ofnæmi fyrir insúlíni, blóðsykurslækkun, erlendu ónæmi, útliti l ipodystrophy, insúlínbjúgs, þróun á Somogy fyrirbæri, inulin presbyopia og ofstækkun á húð.
Viðbrögð í tengslum við svörun líkamans við gjöf insúlíns sem erlends próteins (eða íhlutanna sem mynda lyfið).
Fyrirbæri vegna áhrifa insúlíns sem hormónar sem stjórna umbroti kolvetna.
Þar til nýlega var tíð fylgikvilla upplýsingatækninnar þróun staðbundinna og almennra ofnæmisviðbragða. Ýmsir þættir geta haft áhrif á myndun þess síðarnefnda, þ.e.
Óákveðinn ónæmisvaldandi eiginleiki er felast í nautgripum, minna - svín insúlíni. Ofnæmisviðbrögð við notkun mjög hreinsaðra insúlína, einkum þvagefnisþátta og manna, eru tiltölulega sjaldgæf.
Svipuð áhrif eru notuð af hjálparefnunum sem eru í efnablöndunum (sink, jafnalausn, rotvarnarefni), svo og súru viðbrögð insúlíns,
Eina leiðin til að meðhöndla phlegmon
er sem stendur breiður
opnun og frárennsli viðkomandi
heillandi rými. Oft
verða að grípa til endurskoðunar eða jafnvel
fyrirbyggjandi afrennsli þeirra
heillandi mál, þar sem útbreiðsla
gröftur er líklegastur.
Aðgerð eftir
um phlegmon krefst djúps þekkingar
á landfræðilegri líffærafræði og ætti að gera það
eingöngu flutt af mjög hæfu
purulent skurðlæknir
skurðaðgerð. Lokað frárennsli og roði
og gata meðferðir sem eiga við
með ígerð, í meðferð phlegmon
óásættanlegt.
Skortur á sjón
að fylgjast með gangi bólgu
ferli, líkur á skjótum
gröftur dreifðist á heillandi
mál gerir þessar aðferðir ákaflega
hættulegt.
Ásamt skurðaðgerðum, með
phlegmons er venjulega þörf
örverueyðandi, afeitrun og
ónæmisaðgerð. Miðað við
skortur á afmörkunarferlum
í lausu trefjum, jafnvel þegar það er víða
opið phlegmon er nauðsynlegt
sýklalyfjameðferð sem
ætti að halda áfram þar til sárið hreinsar.
Sérstaklega er nauðsynlegt að leggja áherslu á óhæfileika
íhaldssöm meðferð phlegmon í
byrjunarstig "," á stiginu
bólgusíun “
mælt með af einstökum höfundum.
Aðeins er hægt að meðhöndla íhaldssamt
bólgusíun, þ.e.a.s.
afmörkun ferli,
og aðeins ef mögulegt er
nákvæm greining á suppuration síast
á fyrstu stigum.
Á göngudeild
aðstæður sem það getur aðeins verið
bólgandi innrennsli undir húð
trefjar.
Insúlínviðnám
 Oft með sykursýki minnkar næmi frumna fyrir insúlíni. Til að bæta upp umbrot kolvetna þarf 100-200 PIECES hormón.
Oft með sykursýki minnkar næmi frumna fyrir insúlíni. Til að bæta upp umbrot kolvetna þarf 100-200 PIECES hormón.
Hins vegar kemur þetta ástand ekki aðeins fram vegna minnkunar á innihaldi eða sækni viðtakanna fyrir próteininu, heldur einnig þegar mótefni gegn viðtökunum eða hormóninu birtast. Einnig þróast insúlínviðnám gegn bakgrunni eyðileggingar próteins með tilteknum ensímum eða bindingu þess með ónæmisfléttum.
Að auki virðist skortur á næmi þegar um er að ræða aukna seytingu contrainsulin hormóna. Þetta á sér stað á móti ofstorkukrabbameini, dreifðu eitruðum goiter, mænuvökva og feochromocytoma.
Grunnur meðferðar er að greina eðli ástandsins. Í þessu skyni, útrýma einkennum langvarandi smitsjúkdóma (gallblöðrubólga, skútabólga), sjúkdóma í innkirtlum. Einnig er skipt um tegund insúlíns eða insúlínmeðferð bætt við með því að nota sykurlækkandi töflur.
Í sumum tilvikum eru sykursterar tilgreindir. Til að gera þetta skaltu auka daglegan skammt af hormóninu og ávísa tíu daga meðferð með prednisóni (1 mg / kg).
Ennfremur, miðað við ástand sjúklings, minnkar skammtur lyfjanna smám saman. En stundum er langvarandi notkun fjármuna í litlu magni (allt að 15 mg á dag) nauðsynleg.
Einnig er hægt að nota súlfated insúlín til að fá insúlínviðnám. Kostur þess er að það hvarflar ekki með mótefnum, hefur góða líffræðilega virkni og veldur nánast ekki ofnæmisviðbrögðum. En þegar skipt er yfir í slíka meðferð ættu sjúklingar að vera meðvitaðir um að skammturinn af súlfateruðu lyfinu, í samanburði við einfalt form, er lækkaður í ¼ af upphaflegu magni venjulegs lyfs.
Þegar insúlín er gefið geta fylgikvillarnir verið mismunandi. Hjá sumum sjúklingum er ofnæmi sem birtist í tvennu lagi:
- Staðbundin. Útlit roða, bólga, kláða papula eða herða á stungusvæðinu.
- Almennt, þar sem ofsakláði (háls, andlit) kemur fram, ógleði, kláði í húð, rof á slímhúð í munni, augum, nefi, ógleði, kviðverkir, uppköst, kuldahrollur, hitastig. Stundum myndast bráðaofnæmislost.
 Til að koma í veg fyrir framgang ofnæmis er oft skipt um insúlín. Í þessu skyni er dýrahormóni skipt út fyrir manna hormón eða framleiðanda lyfsins er breytt.
Til að koma í veg fyrir framgang ofnæmis er oft skipt um insúlín. Í þessu skyni er dýrahormóni skipt út fyrir manna hormón eða framleiðanda lyfsins er breytt.
Þess má geta að ofnæmið þróast aðallega ekki á hormóninu sjálfu heldur rotvarnarefninu sem notað er til að koma á stöðugleika. Í þessu tilfelli geta lyfjafyrirtæki notað mismunandi efnasambönd.
Ef það er ekki mögulegt að skipta um lyf, er insúlín sameinuð með því að setja lágmarksskammta (allt að 1 mg) af hýdrókortisóni. Eftir alvarleg ofnæmisviðbrögð eru eftirfarandi lyf notuð:
- Kalsíumklóríð
- Hýdrókortisón
- Dífenhýdramín,
- Suprastin og aðrir.
Það er athyglisvert að staðbundnar einkenni ofnæmis birtast oft þegar inndælingin er gerð á rangan hátt.
Til dæmis, þegar um er að ræða rangt val um stungustað, húðskemmdir (barefta, þykka nál) og kynning á of köldu lækningu.
Pastipsulip Lipodystrophy
 Það eru til 2 gerðir af fitukyrkingi - rýrnun og ofstækkun. Óákveðinn greinir í ensku atrophic form af meinafræði þróast á bak við langvarandi námskeið of háþróaða tegund.
Það eru til 2 gerðir af fitukyrkingi - rýrnun og ofstækkun. Óákveðinn greinir í ensku atrophic form af meinafræði þróast á bak við langvarandi námskeið of háþróaða tegund.
Ekki kemur fram hvernig nákvæmlega slík einkenni koma fram eftir inndælingu. Margir læknar benda þó til að þeir birtist vegna varanlegrar áverka á útlægum taugum með frekari staðbundnum taugafrumum. Gallar geta einnig komið fram vegna notkunar á nægilega hreinu insúlíni.
En eftir að hafa notað einstofna lyf er fjöldi einkenna fitukyrkinga verulega minnkaður. Annar mikilvægur þáttur er röng gjöf hormónsins, til dæmis, ofkæling á stungustað, notkun kuldablöndu og svo framvegis.
Í sumum tilvikum á insúlínviðnám með mismunandi alvarleika á bakvið fitukyrkinga.
Ef sykursýki er tilhneigingu til útlits fitukyrkinga, þá er það afar mikilvægt að fylgja reglum insúlínmeðferðar, skipta daglega um stungustaði. Einnig, til að koma í veg fyrir að fitukyrkingur kom fyrir, er hormónið þynnt með jöfnu magni af Novocaine (0,5%).
Að auki kom í ljós að fiturýrnun hvarf eftir að hafa flísað með mannainsúlíni.
Önnur áhrif insúlínmeðferðar
 Oft hjá insúlínháðum sykursjúkum birtist blæja fyrir augum. Þetta fyrirbæri veldur manni miklum óþægindum, svo að hann getur ekki skrifað og lesið venjulega.
Oft hjá insúlínháðum sykursjúkum birtist blæja fyrir augum. Þetta fyrirbæri veldur manni miklum óþægindum, svo að hann getur ekki skrifað og lesið venjulega.
Margir sjúklingar misvel þetta einkenni vegna sjónukvilla af völdum sykursýki. En blæjan fyrir augunum er afleiðing breytinga á ljósbrot linsunnar.
Þessi afleiðing líður sjálfstætt eftir 14-30 daga frá upphafi meðferðar. Þess vegna er engin þörf á að trufla meðferð.
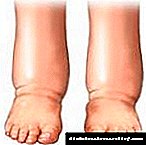
Aðrir fylgikvillar insúlínmeðferðar eru bólga í neðri útlimum. En slík birtingarmynd, eins og sjónvandamál, hverfur á eigin spýtur.
Bólga í fótum á sér stað vegna vökva og saltgeymslu sem þróast eftir insúlínsprautur. Með tímanum aðlagast líkaminn sig þó að meðferð, svo hann hættir að safnast fyrir vökva.
Af svipuðum ástæðum, á fyrsta stigi meðferðar hjá sjúklingum, getur blóðþrýstingur hækkað reglulega.
Einnig, á bak við insúlínmeðferð, þyngjast sumir sykursjúkir. Að meðaltali batna sjúklingar um 3-5 kíló. Þegar öllu er á botninn hvolft, þá virkjar hormónameðferð lípógenesis (ferli myndunar fitu) og eykur matarlyst. Í þessu tilfelli þarf sjúklingurinn að breyta mataræði, einkum kaloríuinnihaldi og tíðni fæðuinntöku.
Að auki lækkar stöðug gjöf insúlíns kalíuminnihald í blóði. Þetta vandamál er hægt að leysa með sérstöku mataræði.
Í þessu skyni ætti að fylla daglega matseðil sykursjúkra með sítrusávöxtum, berjum (rifsberjum, jarðarberjum), kryddjurtum (steinselju) og grænmeti (hvítkáli, radísum, lauk).