Meðgöngusykursýki (GDM): hættan á „sætri“ meðgöngu
Í sumum tilvikum hafa barnshafandi konur meðgöngusykursýki (GDM). Þessi tegund sjúkdómsins getur eingöngu komið fram á meðgöngu og horfið nokkru eftir fæðingu. En ef þú framkvæmir ekki tímanlega meðferð, þá getur sjúkdómurinn þróast í sykursýki af tegund 2, sem hefur flóknar afleiðingar.
Við upphaf meðgöngu ætti að skrá hver kona þar sem, undir eftirliti sérfræðinga, verður stjórn á líðan framtíðar móður og þroska fósturs.

Sérhver barnshafandi kona ætti reglulega að fylgjast með sykri með því að standast þvag- og blóðrannsóknir. Einangruð tilvik um aukið glúkósagildi í greiningunum ættu ekki að örvænta, þar sem slík stökk eru talin eðlilegt lífeðlisfræðilegt ferli. En ef þú tekur eftir hækkun á sykri í tveimur eða fleiri tilvikum, þá er það þegar merki um meðgöngusykursýki á meðgöngu. Það er athyglisvert að hækkað stig greinist þegar efnið er afhent í fastandi maga (aukning á blóðsykri eftir að hafa borðað er eðlilegt).
Hættan á GDM fyrir fóstrið
Hvað ógnar sögulegu sykursýki fyrir þroskað fóstur? Þar sem þessi meinafræði er ekki bein hætta á lífi verðandi móður, heldur getur hún aðeins verið hættuleg fyrir barnið, miðar meðferðin að því að koma í veg fyrir fylgikvilla vegna fæðingar, svo og fylgikvilla við fæðingu.
Afleiðingarnar fyrir barn með sykursýki hjá barnshafandi konum koma fram í neikvæðum áhrifum á örrás blóðsins í vefjum barnshafandi konunnar. Allir flóknir aðferðir sem orsakast af skertri örvun, leiða að lokum til eiturverkana á fóstrið.
Það er heldur ekki skaðlaust að fá barnið mikið magn af glúkósa. Reyndar, insúlínið sem móðirin framleiðir getur ekki komist í gegnum fylgjuþröskuldinn og brisi barnsins er ekki enn fær um að framleiða nauðsynlega hormón.
Sem afleiðing af áhrifum sykursýki raskast efnaskiptaferlar fósturs og það byrjar að ná massa vegna vaxtar fituvefjar. Ennfremur hefur barnið eftirfarandi breytingar:
- það er aukning á öxlbeltinu,
- eykur kvið verulega,
- eykur stærð lifrar og hjarta,
Allar þessar breytingar eiga sér stað á móti því að höfuð og útlimum eru áfram í sömu (venjulegu) stærðum. Allt þetta getur haft áhrif á þróun mála í framtíðinni og valdið eftirfarandi afleiðingum:
- vegna aukningar á öxlbelti fósturs er erfitt að fara í fæðingu í gegnum fæðingaskurðinn,
- meiðsli á líffæri barnsins og móður eru möguleg meðan á fæðingu stendur,
- ótímabært fæðing getur byrjað vegna mikils massa fósturs, sem hefur ekki enn þróast að fullu,
- í lungum barnsins í móðurkviði minnkar framleiðsla yfirborðsvirkra efna sem gerir það ekki kleift að festast saman. Fyrir vikið getur barnið haft öndunarerfiðleika eftir fæðingu. Í þessu tilfelli er barnið bjargað með hjálp gervi öndunarbúnaðar og síðan sett í sérstaka ræktunarbúnað (couvez) þar sem hann mun vera undir nánu eftirliti lækna í nokkurn tíma.
Einnig er ekki hægt að láta hjá líða að nefna afleiðingar meðgöngusykursýki: börn sem fædd eru mæðrum með GDM geta verið meðfæddan líffæragalla, og sum geta þróað sykursýki á 2. stigi á fullorðinsárum.
Fylgjan hefur einnig þann eiginleika að aukast með GDM, byrjar að vinna ekki nægilega vel og getur orðið bjúgur. Fyrir vikið fær fóstrið ekki rétt magn af súrefni, súrefnisskortur setur sig inn. Í lok meðgöngu (þriðja þriðjung meðgöngu) er nefnilega hætta á fósturdauða.
Þar sem sjúkdómurinn stafar af miklu sykurinnihaldi er rökrétt að gera ráð fyrir að til meðferðar og forvarna meinafræði sé nauðsynlegt að hafa stjórn á því að þessi vísir sé innan eðlilegra marka.

Helsti þátturinn sem hefur áhrif á gang sykursýkismeðferðar á meðgöngu er strangur fylgja reglum um mataræði:
- bökunar- og sælgætisvörur, sem geta haft áhrif á sykurmagn, eru undanskildar mataræðinu. En þú ættir ekki að yfirgefa kolvetni alveg, vegna þess að þau þjóna sem orkugjafi. Þú þarft aðeins að takmarka fjölda þeirra yfir daginn,
- takmarkaðu neyslu þína á mjög sykri kolvetnisríkum ávöxtum,
- útiloka núðlur, kartöflumús og skyndikorn, svo og ýmsar hálfunnar vörur,
- fjarlægðu reykt kjöt og fitu úr fæðunni (smjör, smjörlíki, majónes, svín).
- prótein matur er nauðsynlegur til að borða, það er mikilvægt fyrir líkama móður og barns,
- við matreiðslu er mælt með því að nota: steypa, elda, gufa, baka í ofni,
- taktu mat á 3 tíma fresti en í litlum skömmtum.
Að auki hefur verið sannað jákvæð áhrif á heilsu verðandi móður:
- flókið líkamsrækt sem er hannað fyrir barnshafandi konur. Meðan á æfingu stendur er samdráttur í blóðsykri, bættur efnaskiptaferli í líkamanum og almenn líðan þungaðrar konu,
- reglulega ganga frá þjóðvegum.
Í alvarlegum tilvikum sjúkdómsins getur læknir ávísað insúlínblöndu. Önnur lyf sem draga úr sykri eru bönnuð.
Lyfjum sem innihalda insúlín er skipt í tvo flokka samkvæmt ráðleggingum FDA:
- Í flokknum. Það felur í sér fé í lýsingunni sem skrifað er um að þegar prófað var í dýrum hafi ekki orðið vart við skaðleg áhrif á fóstrið. Áhrif lyfsins á meðgöngu hafa ekki verið prófuð.
- C er flokkur. Lyf eru innifalin sem þegar þau eru prófuð hafa áhrif á þroska fósturs hjá dýrum. Hjá barnshafandi konum hafa einnig ekki verið gerðar prófanir.
Þess vegna ætti að ávísa aðeins öllum lyfjum af viðurkenndum lækni með skyltri ábendingu um viðskiptaheiti lyfsins.
Sjúkrahúsvist með GDM er aðeins viðeigandi ef grunur leikur á um að flókin fylgikvillar fæðingar séu fyrir hendi.
GDM er ekki ástæða til að örva fyrirbura fæðingu eða keisaraskurð.
Fæðingar
Eftir fæðingu ætti kona að fylgjast reglulega með sykurmagni, fylgjast með einkennum og tíðni þeirra (þorsta, þvaglátum osfrv.) Þar til þau hverfa alveg. Eftirlit er venjulega ávísað af læknum eftir 6 og 12 vikur eftir fæðingu. Á þessum tíma ætti blóðsykur konu að fara aftur í eðlilegt horf.
En samkvæmt tölfræði, hjá 5-10% kvenna sem fæddu, fer sykurmagn ekki í eðlilegt horf. Í þessu tilfelli er læknisaðstoð krafist, sem ekki má vanrækja, annars getur einfaldur hormónasjúkdómur þróast í alvarlegan ólæknandi sjúkdóm.
Meðganga er ögrandi?
Bandaríska sykursýki samtökin vitna til þess að 7% barnshafandi kvenna þrói meðgöngusykursýki. Hjá sumum þeirra, eftir fæðingu, glúkósíumlækkun fer aftur í eðlilegt horf. En hjá 60% eftir 10-15 ár birtist sykursýki af tegund 2 (T2DM).
Meðganga virkar sem ögrandi vegna skertra umbrots glúkósa. Verkunarháttur þróunar meðgöngusykursýki er nær T2DM. Barnshafandi kona þróar insúlínviðnám undir áhrifum eftirfarandi þátta:
- myndun stera hormóna í fylgjunni: estrógen, prógesterón, mjólkursykur í fylgju,
- aukning á myndun kortisóls í nýrnahettum,
- brot á umbroti insúlíns og lækkun á áhrifum þess í vefjum,
- aukið útskilnað insúlíns um nýru,
- virkjun insúlínasa í fylgjunni (ensím sem brýtur niður hormónið).

Ástandið versnar hjá konum sem hafa lífeðlisfræðilega ónæmi (ónæmi) gegn insúlíni, sem hefur ekki komið fram klínískt. Þessir þættir auka þörf fyrir hormón, beta frumur í brisi mynda það í auknu magni. Smám saman leiðir það til eyðingar þeirra og viðvarandi blóðsykurshækkunar - hækkun á blóðsykursgildi.
Hvaða tegund af sykursýki á meðgöngu eru
Mismunandi tegundir sykursýki geta fylgt meðgöngu. Flokkun meinafræði eftir tilkomu felur í sér tvö form:
- sykursýki sem var til fyrir meðgöngu (sykursýki af tegund 1 og sykursýki af tegund 2) er fyrir meðgöngu,
- meðgöngusykursýki (GDM) hjá þunguðum konum.
Það fer eftir nauðsynlegri meðferð við GDM, það eru:
- á móti mataræði
- bætt með matarmeðferð og insúlíni.
Sykursýki getur verið á stigi skaðabóta og niðurbrots. Alvarleiki sykursýki fyrir meðgöngu veltur á því að beita þarf ýmsum aðferðum við meðhöndlun og alvarleika fylgikvilla.
Blóðsykurshækkun, sem þróaðist á meðgöngu, er ekki alltaf meðgöngusykursýki. Í sumum tilvikum getur þetta verið einkenni sykursýki af tegund 2.
Hver er í hættu á að fá sykursýki á meðgöngu?
Hormónabreytingar sem geta raskað umbroti insúlíns og glúkósa eiga sér stað hjá öllum barnshafandi konum. En það eru ekki allir sem fara yfir í sykursýki. Þetta krefst tilhneigingar þætti:
- of þung eða offita,
- núverandi skert glúkósaþol,
- þættir af sykri hækka fyrir meðgöngu,
- Sykursýki af tegund 2 hjá þunguðum foreldrum
- rúmlega 35 ára
- fjölblöðruheilkenni í eggjastokkum,
- saga fósturláts, andvana fæðingar,
- fæðing í fortíð barna sem vega meira en 4 kg, svo og með vansköpun.
En hver af þessum ástæðum hefur áhrif á þróun meinafræði í meira mæli er ekki að fullu þekkt.
Hvað er meðgöngusykursýki
GDM er talið meinafræði sem þróaðist eftir 15-16 vikna fæðingu barns. Ef blóðsykurshækkun er greind fyrr, þá er það dulið sykursýki, sem var til fyrir meðgöngu. En hámarks tíðni sést á 3. þriðjungi meðgöngu. Samheiti við þetta ástand er meðgöngusykursýki.

Augljós sykursýki á meðgöngu er frábrugðin meðgöngusykursýki að því leyti að eftir einn þátt í blóðsykursfalli eykst sykur smám saman og hefur ekki tilhneigingu til að koma á stöðugleika. Þetta form sjúkdómsins með miklar líkur berst í sykursýki af tegund 1 eða tegund 2 eftir fæðingu.
Til að ákvarða framtíðarstefnuna hafa allar mæður eftir fæðingu með GDM eftir fæðingu ákvarðað glúkósastig. Ef það gengur ekki í eðlilegt horf getum við gengið út frá því að sykursýki af tegund 1 eða tegund 2 hafi þróast.
Áhrif á fóstrið og afleiðingar fyrir barnið
Hættan fyrir barnið sem þroskast er háð því hve skaðleg meinafræði er. Alvarlegustu afleiðingarnar sjást með ójafnaðri mynd. Áhrif á fóstrið koma fram með eftirfarandi:
- Vansköpun fósturs með mikið glúkósa í upphafi. Myndun þeirra er vegna orkuskorts. Á fyrstu stigum er brisi barnsins ekki enn myndaður, þannig að líffæri móður ætti að vinna í tvö. Truflun á vinnu leiðir til orkusveltingar frumna, truflun á skiptingu þeirra og myndun galla. Grunur leikur á að þetta ástand sé með fjölhýdramníósum. Ófullnægjandi neysla glúkósa í frumunum birtist með vöðvasöfnun í legi, lítill þyngd barnsins.
- Ómeðhöndlað sykurmagn hjá barnshafandi konum með meðgöngusykursýki á 2. og 3. þriðjungi meðgöngu leiðir til fóstursjúkdóms á sykursýki. Glúkósa fer yfir fylgjuna í ótakmarkaðri magni, umfram er sett í formi fitu. Ef það er umfram innra insúlín á sér stað hraðari vöxtur fósturs, en óhóf af líkamshlutum er vart: stór kvið, axlarbelti, lítil útlimir. Hjarta og lifur aukast einnig.
- Hár styrkur insúlíns raskar framleiðslu yfirborðsvirkra efna - efni sem nær yfir lungnablöðrur í lungum. Þess vegna getur öndunarerfiðleikar komið fram eftir fæðingu.
- Með því að taka bandið á naflastreng nýburans truflar það neyslu umfram glúkósa, glúkósastyrkur barnsins lækkar verulega. Blóðsykursfall eftir fæðingu leiðir til taugasjúkdóma, brot á andlegri þroska.
Einnig eru börn fædd mæðrum með meðgöngusykursýki aukna hættu á fæðingaráföllum, fæðingardauða, hjarta- og æðasjúkdóma, meinafræði í öndunarfærum, efnaskiptatruflanir á kalsíum og magnesíum og fylgikvillum í taugakerfi.
Af hverju er hásykur hættulegur barnshafandi konu
GDM eða sykursýki sem til er, eykur möguleikann á seint eituráhrifum (meðgöngu), það birtist á ýmsan hátt:
- dropsy þungaðar konur
- nýrnasjúkdómur 1-3 gráður,
- preeclampsia,
- eclampsia.
Síðustu tvö skilyrði krefjast sjúkrahúsvistar á gjörgæsludeild, endurlífgun og snemma fæðingar.
Ónæmissjúkdómarnir sem fylgja sykursýki leiða til sýkinga í kynfærum - blöðrubólga, bráðahimnubólga, svo og endurteknum sveppasýkingum í meltingarfærum. Sérhver sýking getur leitt til sýkingar á barninu í legi eða við fæðingu.
Helstu einkenni meðgöngusykursýki á meðgöngu
Einkenni meðgöngusykursýki eru ekki áberandi, sjúkdómurinn þróast smám saman. Nokkur merki um konu eru tekin fyrir eðlilegar breytingar á meðgöngu:
- þreyta, máttleysi,
- þorsta
- tíð þvaglát
- ófullnægjandi þyngdaraukning með áberandi matarlyst.
Oft er blóðsykurshækkun fyrir slysni meðan á lögboðnu blóðsykursrannsóknarprófi stendur. Þetta þjónar sem vísbending um frekari ítarlega skoðun.
Ástæður greiningar, prófanir á duldum sykursýki
Heilbrigðisráðuneytið hefur sett tímaramma fyrir lögboðnar blóðsykurprófanir:
Ef áhættuþættir eru til staðar er glúkósaþolpróf framkvæmt á 26–28 vikum. Ef einkenni sykursýki koma fram á meðgöngu, er glúkósapróf bent.
Ein greining sem sýnir blóðsykurshækkun dugar ekki til að greina. Eftirlit er þörf eftir nokkra daga. Ennfremur, með endurtekinni blóðsykurshækkun, er ráðlagt samráði við innkirtlafræðing. Læknirinn ákvarðar þörf og tímasetningu glúkósaþolprófsins. Venjulega er þetta að minnsta kosti 1 viku eftir fast blóðsykursfall. Prófið er einnig endurtekið til að staðfesta greininguna.
Eftirfarandi niðurstöður prófa segja frá GDM:
- fastandi glúkósa sem er meiri en 5,8 mmól / l,
- klukkustund eftir inntöku glúkósa - yfir 10 mmól / l,
- tveimur klukkustundum síðar, yfir 8 mmól / l.
Að auki, samkvæmt ábendingum, eru rannsóknir gerðar:
- glúkósýlerað blóðrauða,
- þvagprufu fyrir sykur,
- kólesteról og lípíð snið,
- lífefnafræðilega blóðrannsókn,
- storkuafrit
- blóðhormón: prógesterón, estrógen, mjólkursykur í fylgju, kortisól, alfa-fóstóprótein,
- þvaggreining samkvæmt Nechiporenko, Zimnitsky, Reberg próf.
Barnshafandi konur með meðgöngu og meðgöngusykursýki eru með ómskoðun fósturs frá 2. þriðjungi meðgöngu, dopplerometry í skipum fylgjunnar og naflastrengs, reglulega CTG.
Meðferð þungaðra kvenna með sykursýki og meðferð
Meðganga með núverandi sykursýki fer eftir stigi sjálfsstjórnunar konunnar og leiðréttingar á blóðsykursfalli. Þeir sem voru með sykursýki fyrir getnað ættu að fara í Sykursjúkraskólann, sérstaka flokka sem kenna þeim hvernig á að borða almennilega, hvernig á að stjórna glúkósastigi sjálfstætt.
Óháð því hvaða tegund meinafræði eru, þungaðar konur þurfa eftirfarandi athuganir:
- heimsókn til kvensjúkdómalæknis á tveggja vikna fresti við upphaf meðgöngu, vikulega - frá seinni hálfleik,
- samráð við innkirtlafræðinga einu sinni á tveggja vikna fresti, með sundurliðað ástand - einu sinni í viku,
- Athugun meðferðaraðila - á hverjum þriðjungi og einnig til að greina meinafræði utan fæðingar,
- augnlæknir - einu sinni á þriðja þriðjungi og eftir fæðingu,
- taugalækni - tvisvar fyrir meðgöngu.
Lögboðin sjúkrahúsvist til skoðunar og leiðréttingar á meðgöngu fyrir barnshafandi konu með GDM er veitt:
- 1 skipti - á fyrsta þriðjungi meðgöngu eða við greiningu meinafræði,
- 2 sinnum - á 19-20 vikum til að leiðrétta ástandið, ákvarðuðu nauðsyn þess að breyta meðferðaráætluninni,
- 3 sinnum - með sykursýki af tegund 1 og tegund 2 - eftir 35 vikur, GDM - eftir 36 vikur til að undirbúa fæðingu og velja fæðingaraðferð.
Á sjúkrahúsi er tíðni rannsókna, listi yfir prófanir og tíðni rannsókna ákvörðuð sérstaklega. Daglegt eftirlit krefst þvagprófs fyrir sykur, blóðsykur og blóðþrýstingsstjórnun.
Þörf fyrir insúlínsprautur er ákvörðuð sérstaklega. Ekki eru öll tilvik GDM sem krefjast þessarar aðferðar, fyrir suma er meðferðarfæði nægjanlegt.
Ábendingar um upphaf insúlínmeðferðar eru eftirfarandi vísbendingar um blóðsykur:
- fastandi blóðsykur með mataræði meira en 5,0 mmól / l,
- klukkustund eftir að hafa borðað yfir 7,8 mmól / l,
- 2 klukkustundum eftir inntöku, blóðsykurshækkun yfir 6,7 mmól / L.
Athygli! Barnshafandi og mjólkandi konum er bannað að nota sykurlækkandi lyf, nema insúlín! Langvirkandi insúlín eru ekki notuð.
Grunnur meðferðar er insúlínblanda með stuttri og ultrashort verkun. Í sykursýki af tegund 1 er gerð grunn bolusmeðferð. Fyrir sykursýki af tegund 2 og GDM er einnig mögulegt að nota hefðbundna kerfið, en með nokkrum einstökum leiðréttingum sem innkirtlafræðingurinn ákvarðar.
Hjá þunguðum konum með lélega stjórn á blóðsykursfalli er hægt að nota insúlíndælur sem einfalda gjöf hormónsins.
Mataræði fyrir meðgöngusykursýki á meðgöngu
Næring barnshafandi konu með GDM ætti að vera í samræmi við eftirfarandi meginreglur:
- Oft og smátt og smátt. Það er betra að gera 3 aðalmáltíðir og 2-3 smá snarl.
- Magn flókinna kolvetna er um 40%, prótein - 30-60%, fita allt að 30%.
- Drekkið að minnsta kosti 1,5 lítra af vökva.
- Auka magn trefja - það er hægt að aðsoga glúkósa úr þörmum og fjarlægja það.
Hvað er sykursýki?

p, reitrit 4,0,0,0,0,0 ->
Sykursýki er innkirtlasjúkdómur með áberandi brot í fyrsta lagi umbrot kolvetna. Helsti sjúkdómsvaldandi virkni þess er alger eða hlutfallsleg skortur á insúlíni - hormón framleitt af sérstökum frumum í brisi.
p, reitrit 5,0,0,0,0 ->
Grunnur insúlínskorts getur verið:
p, reitrit 6.0,0,0,0,0 ->
- fækkun ß-frumna á hólmum Langerhans í brisi, sem er ábyrgur fyrir seytingu insúlíns,
- brot á ferlinu við að breyta óvirku próinsúlín í þroskað virkt hormón,
- myndun óeðlilegs insúlínsameindar með breyttri amínósýruröð og minni virkni,
- breyting á næmi frumuviðtaka fyrir insúlín,
- aukin framleiðsla hormóna, sem hafa áhrif á insúlín,
- misræmi magn glúkósa sem skilað er til stigs hormóns sem framleitt er af brisi.
Áhrif insúlíns á umbrot kolvetna eru vegna tilvistar sérstakra glycoprotein viðtaka í insúlínháðum vefjum. Virkjun þeirra og síðari uppbygging umbreytingar leiðir til aukins flutnings á glúkósa inn í frumur með lækkun á blóðsykri og millifrumum. Einnig, undir verkun insúlíns, er örva bæði glúkósanýtingu með losun orku (ferli glýkólýsu) og uppsöfnun þess í vefjum í formi glýkógens. Aðalbúð í þessu tilfelli eru lifur og beinvöðvar. Losun glúkósa frá glúkógeni á sér einnig stað undir áhrifum insúlíns.
p, reitrit 7,0,0,0,0 ->
Þetta hormón hefur áhrif á umbrot fitu og próteina. Það hefur vefaukandi áhrif, hamlar sundurliðun fitu (fitusundrun) og örvar lífríki RNA og DNA í öllum insúlínháðum frumum. Þess vegna verða fjölþættar efnaskiptatruflanir við litla framleiðslu á insúlíni, breytingu á virkni þess eða minnkun á vefjum. En helstu einkenni sykursýki eru breytingar á umbroti kolvetna. Á sama tíma er aukning á grunngildi glúkósa í blóði og útlit óhóflegs hámarksstyrks þess eftir át og sykurhleðslu.
p, reitrit 8,0,0,0,0 ->
Ósamþjöppuð sykursýki leiðir til æðasjúkdóma og trophic truflana í öllum vefjum. Í þessu tilfelli þjást jafnvel insúlínóháð líffæri (nýru, heili, hjarta). Sýrustig grunnlíffræðilegra leyndarmála breytist, sem stuðlar að þróun dysbiosis í leggöngum, munnholi og þörmum. Hindrunarmáttur húðarinnar og slímhimnanna minnkar, virkni staðbundinna þátta ónæmisvarna er bæld. Fyrir vikið, með sykursýki, eykst verulega hættan á að smiti- og bólgusjúkdómar birtist í húðinni og kynfærum, hreinsandi fylgikvillum og skertum endurnýjunarferlum.
p, reitrit 9,0,0,0,0 ->
p, reitrit 10,0,0,0,0 ->
Tegundir sjúkdóms
Það eru til nokkrar tegundir af sykursýki. Þau eru frábrugðin hvert öðru í erfðafræði, sjúkdómsvaldandi verkun á insúlínskorti og tegund námskeiðsins.
p, reitrit 11,0,0,0,0 ->
- sykursýki af tegund 1 með algeran insúlínskort (insúlínskilyrði ólæknandi ástand), af völdum dauða Langerhans holufrumna,
- sykursýki af tegund 2, einkennist af insúlínviðnámi vefja og skertri insúlínseytingu,
- meðgöngusykursýki, þar sem blóðsykurshækkun greindist fyrst á meðgöngu og hverfur venjulega eftir fæðingu,
- annars konar sykursýki vegna samsettra innkirtlasjúkdóma (innkirtlajúkdóma) eða vanstarfsemi í brisi með sýkingum, vímuefnum, áhrifum lyfja, brisbólgu, sjálfsofnæmissjúkdómum eða erfðabreyttum sjúkdómum.
Barnshafandi konur ættu að greina á milli meðgöngusykursýki og niðurbrots á sykursýki sem áður var (fyrir meðgöngu).
p, reitrit 12,0,1,0,0 ->
p, reitrit 13,0,0,0,0 ->
Eiginleikar meðgöngusykursýki
Meingerð þróunar sykursýki hjá þunguðum konum samanstendur af nokkrum þáttum. Mikilvægasta hlutverkið er í starfi ójafnvægis milli blóðsykurslækkandi áhrifa insúlíns og blóðsykurshrifa af hópi annarra hormóna. Með því að auka insúlínviðnám vefja smám saman versnar myndin af tiltölulega einangrun. Og aðgerðaleysi, þyngdaraukning með aukningu á hlutfalli fituvefja og oft áberandi aukning á heildar kaloríuinnihaldi í matvælum vekur þætti.
p, reitrit 14,0,0,0,0 ->
Bakgrunnur innkirtlasjúkdóma á meðgöngu eru lífeðlisfræðilegar efnaskiptabreytingar. Þegar á fyrstu stigum meðgöngunnar er umbrot endurskipulagt. Fyrir vikið, við minnstu merki um lækkun á glúkósainntöku til fósturs, skiptir aðal kolvetnaorkuskiptaleið fljótt yfir í varalípíð. Þessi hlífðarbúnaður er kallaður fyrirbæri hratt föstu. Það veitir stöðugan flutning á glúkósa yfir fósturhimnuþröskuldinn, jafnvel þegar hægt er að losa um magn glýkógens og hvarfefna til glúkógens í lifur móðurinnar.
p, reitrit 15,0,0,0,0 ->
Í byrjun meðgöngu dugar slík umbrot endurskipulagning til að fullnægja orkuþörf þroskaðs barns. Í framhaldi af því, til að vinna bug á insúlínviðnámi, þróast ofstækkun ß-frumna á hólmum Lagnergans og aukning á virkni þeirra. Aukning á magni insúlíns sem framleitt er er bætt upp með því að hraða eyðingu þess, vegna aukinnar nýrnastarfsemi og virkjunar insúlínasa í fylgju. En þegar á öðrum þriðjungi meðgöngu byrjar þroskuð fylgju með innkirtlastarfsemi sem getur haft áhrif á umbrot kolvetna.
p, reitrit 16,0,0,0,0 ->
Insúlínhemlarnir eru mótefnamyndaðir stera og steralík hormón (prógesterón og mjólkursykur í fylgju), estrógen og kortisól seytt af nýrnahettum móðurinnar. Þeir eru taldir geta verið með sykursýki og hafa mestu áhrifin fósturmjúkunarhormón. Styrkur þeirra byrjar að aukast úr 16-18 vikna meðgöngu. Og venjulega í tuttugustu viku birtist barnshafandi kona með hlutfallslega einangrunarskort fyrstu rannsóknarmerkin um meðgöngusykursýki. Oftast greinist sjúkdómurinn eftir 24-28 vikur og kona gæti ekki komið með dæmigerðar kvartanir.
p, reitrit 17,0,0,0,0,0 ->
Stundum er aðeins breyting á glúkósaþoli greind, sem er álitið fyrirfram sykursýki. Í þessu tilfelli birtist insúlínskortur aðeins með óhóflegri neyslu kolvetna úr mat og með nokkrum öðrum ögrandi augnablikum.
p, reitrit 18,0,0,0,0 ->
Samkvæmt núverandi gögnum fylgir sykursýki barnshafandi kvenna ekki dauða brisfrumna eða breytingu á insúlínsameindinni. Það er ástæðan fyrir því að innkirtlasjúkdómar sem koma fram hjá konum eru afturkræfir og oftast hætta þeir einir og sér stuttu eftir fæðingu.
p, reitrit 19,0,0,0,0 ->
p, reitrit 20,0,0,0,0 ->
p, reitrit 21,0,0,0,0 ->
Hvað er meðgöngusykursýki hættulegt fyrir barn?
Þegar meðgöngusykursýki greinist hjá barnshafandi konu vakna alltaf spurningar: hvaða áhrif hefur það á barnið og hvort meðferð er raunverulega nauðsynleg. Reyndar stafar þessi sjúkdómur ekki tafarlaust ógn af lífi verðandi móður og breytir ekki einu sinni verulega líðan hennar. En meðferð er fyrst og fremst nauðsynleg til að koma í veg fyrir fylgikvilla meðgöngunnar á fæðingu og fæðingar.
p, reitrit 22,0,0,0,0 ->
Sykursýki leiðir til brots á örsirkringu í vefjum móðurinnar. Krampi í litlum skipum fylgir skemmdir á legslímu í þeim, virkjun lípíðperoxíðunar og vekur langvarandi DIC. Allt þetta stuðlar að langvinnri skort á fósturmengun með súrefnisskort fósturs.
p, reitrit 23,0,0,0,0 ->
Óhófleg inntaka glúkósa til barnsins er heldur ekki skaðlaust fyrirbæri. Þegar öllu er á botninn hvolft framleiðir brisi hans ekki nauðsynlega hormón og insúlín hjá móður kemst ekki inn í fósturmýkjuhindrunina. Og óstillt glúkósastig leiðir til öndunar- og efnaskiptasjúkdóma. Önnur blóðfituhækkun verður orsök uppbyggingar- og virknibreytinga á frumuhimnum, versnar súrefnisskort í fósturvefjum.
p, reitrit 24,0,0,0,0 ->
Blóðsykurshækkun hjá barni vekur háþrýsting β-frumna í brisi eða fyrri eyðingu þeirra. Afleiðingin er sú að nýburi getur fundið fyrir alvarlegum efnaskiptasjúkdómum við kolvetni við lífshættulegar aðstæður. Ef meðgöngusykursýki er ekki leiðrétt, jafnvel á 3. þriðjungi meðgöngu, fær fóstrið makrósómíu (stór líkamsþyngd) með offitu offitu, miltisbólgu og lifrarstækkun. Á sama tíma er oftast vart við vanþroska í öndunarfærum, hjarta- og meltingarfærum við fæðingu. Allt þetta tengist sykursýki fitukvilla.
p, reitrit 25,1,0,0,0 ->
Helstu fylgikvillar meðgöngusykursýki eru:
p, reitrit 26,0,0,0,0 ->
- fóstursykurskortur með vaxtarskerðingu í legi,
- ótímabæra afhendingu
- fósturdauði fósturs,
- hár ungbarnadauði meðal barna fæddra kvenna með meðgöngusykursýki,
- fjölfrumnafæð, sem leiðir til flókins barnsfæðingar og eykur hættuna á fæðingarmeiðslum hjá barninu (beinbeinsbrot, Erb lömun, frenislömun, áverka á höfuðkúpu og leghálshrygg) og skemmdir á fæðingargöng móður,
- blóðþunglyndi, getnaðarleysi og eclampsia á meðgöngu,
- oft endurteknar þvagfærasýkingar á meðgöngu,
- sveppasár í slímhúðunum (þar með talið kynfærum).
Sumir læknar vísa til fylgikvilla meðgöngusykursýki sem sjálfsprottinna fóstureyðinga á fyrstu stigum. En líklegast er orsök fósturlátsins niðurbrot á áður ógreindri sykursýki fyrir meðgöngu.
p, reitrit 27,0,0,0,0 ->
p, reitrit 28,0,0,0,0 ->
Einkenni og greining
Barnshafandi konur með sykursýki hafa sjaldan kvartanir sem eiga við sjúkdóminn. Dæmigerð einkenni eru venjulega væg og konur líta á þær lífeðlisfræðilega einkenni 2. og 3. þriðjunga. Dysuria, þorsti, kláði í húð, ófullnægjandi þyngdaraukning getur komið fram ekki aðeins með meðgöngusykursýki. Þess vegna er aðalgreiningin á þessum sjúkdómi rannsóknarstofupróf. Og fæðingar ómskoðun hjálpar til við að skýra alvarleika skorts á fylgju og greina merki um meinafræði fósturs.
p, reitrit 29,0,0,0,0 ->
Skimunarrannsókn er að ákvarða magn glúkósa í blóði barnshafandi konu á fastandi maga. Það er framkvæmt reglulega frá og með 20. viku meðgöngu. Að fenginni viðmiðunarmörkum um blóðsykur er ávísað próf til að ákvarða glúkósaþol. Og hjá barnshafandi konum úr áhættuhópi vegna þroska meðgöngusykursýki er mælt með því að framkvæma slíka próf við fyrstu birtingu í móttökunni og aftur í 24-28 vikur, jafnvel með venjulegum fastandi glúkósa.
p, reitrit 30,0,0,0,0 ->
Blóðsykursfall frá 7 mmól / l á fastandi maga í heilu háræðablóði eða frá 6 mmól / l á fastandi maga í bláæðum í plasma eru greinilega áreiðanlegar rannsóknarstofuþættir fyrir meðgöngusykursýki. Einnig er merki um sjúkdóminn uppgötvun blóðsykurshækkunar yfir 11,1 mmól / l með handahófi mælingu á daginn.
p, reitrit 31,0,0,0,0 ->
Að framkvæma glúkósaþolpróf (glúkósaþolpróf) þarf að fylgjast vel með skilyrðunum. Innan þriggja daga ætti kona að fylgja venjulegu mataræði og líkamsrækt án þess að takmarkanir sem mælt er með vegna sykursýki. Kvöldmatur í aðdraganda prófsins ætti að innihalda 30-50 g kolvetni. Greiningin er gerð stranglega á fastandi maga, eftir 12-14 tíma föstu. Meðan á prófinu stendur er útilokað að reykja, taka einhver lyf, líkamsrækt (þ.mt að klifra upp stigann), mat og drykk.
p, reitrit 32,0,0,0,0 ->
Fyrsta prófið er fastandi blóð. Eftir þetta er barnshafandi konunni gefin drykkur af nýlagaðri glúkósaupplausn (75 g af þurrefni í 300 ml af vatni). Til að meta gangverki blóðsykurs og greina falda tinda þess eru endurtekin sýni helst tekin á 30 mínútna fresti. En oft er aðeins blóðsykursgildi ákvarðað, 2 klukkustundum eftir að prófunarlausnin hefur verið tekin.
p, reitrit 33,0,0,0,0 ->
Venjulega, 2 klukkustundum eftir sykurálag, ætti blóðsykursfall ekki að vera meira en 7,8 mmól / L. Lækkun á þoli er sýnd með tíðni 7,8-10,9 mmól / L. Meðgöngusykursýki er greint með 11,0 mmól / L.
p, reitrit 34,0,0,0,0 ->
Greining á meðgöngusykursýki getur ekki verið byggð á ákvörðun glúkósa í þvagi (glúkósamúría) eða mælingu á glúkósastigi með blóðsykursmælingum í heimi með prófstrimlum. Aðeins staðlaðar blóðrannsóknir á rannsóknarstofu geta staðfest eða útilokað þennan sjúkdóm.
p, reitrit 35,0,0,0,0 ->
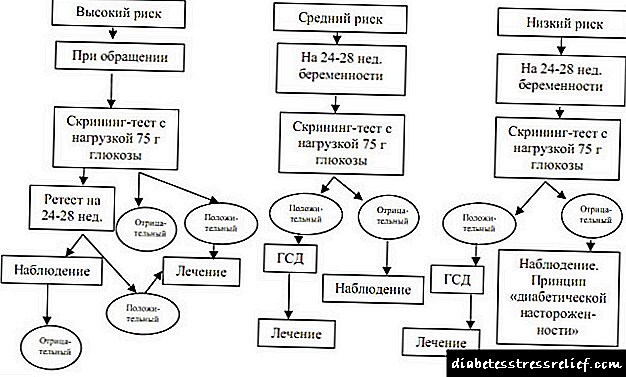
Reiknirit fyrir skimanir og greiningar fyrir GSD
p, reitrit 36,0,0,0,0 ->
Insúlínmeðferð
Sjálf eftirlit með magni glúkósa í bláæð í bláæðum með glúkómetrum er nauðsynlegt. Barnshafandi konan framkvæmir greininguna á eigin spýtur á fastandi maga og 1-2 klukkustundum eftir að hafa borðað og skrifar niður gögnin ásamt kaloríuinntöku matar í sérstakri dagbók.
p, reitrit 38,0,0,0,0 ->
Ef hypocaloric mataræði með meðgöngusykursýki leiðir ekki til eðlilegs blóðsykurs, ákveður læknirinn að skipa insúlínmeðferð. Á sama tíma er ávísað insúlínum með stuttum og ultrashort verkun í meðferðaráætluninni með endurteknum inndælingum, að teknu tilliti til kaloríuinnihalds hverrar máltíðar og glúkósastigs.Stundum eru einnig notuð insúlín með að meðaltali verkunarlengd. Við hverja stefnumót aðlagar læknirinn meðferðaráætlunina, að teknu tilliti til gagna um sjálfseftirlit, gangverki fósturs og ómskoðun merkja um fósturskera af sykursýki.
p, reitrit 39,0,0,0,0 ->
p, reitrit 40,0,0,0,0 ->
Insúlínsprautur eru framkvæmdar með sérstökum sprautum undir húð. Oftast þarf kona ekki utanaðkomandi hjálp vegna þessa, þjálfunin er unnin af innkirtlafræðingi eða starfsmönnum sykursýki. Ef nauðsynlegur dagskammtur insúlíns fer yfir 100 einingar, getur verið að ákveðið sé að setja upp varanlega insúlíndælu undir húð. Notkun blóðsykurslækkandi lyfja til inntöku á meðgöngu er bönnuð.
p, reitrit 41,0,0,0,0 ->
Sem viðbótarmeðferð er hægt að nota lyf til að bæta örrás og meðhöndlun á skorti á fylgju, Hofitol, vítamínum.
p, reitrit 42,0,0,0,0 ->

p, reitrit 43,0,0,0,0 ->
p, reitrit 44,0,0,0,0 ->
Næring fyrir meðgöngusykursýki
Meðan á meðgöngu stendur er matarmeðferð máttarstólpi í meðferð við sykursýki og skertu glúkósaþoli. Þetta tekur mið af líkamsþyngd og hreyfingu konu. Ráðleggingar um mataræði fela í sér leiðréttingu á mataræði, samsetningu matar og kaloríuinnihaldi. Valmynd barnshafandi konunnar með meðgöngusykursýki ætti auk þess að tryggja framboð nauðsynlegra næringarefna og vítamína og stuðla að því að meltingarvegurinn verði eðlilegur. Milli 3 aðalmáltíðir þarftu að raða snarli og aðal kaloríuinnihald ætti að vera á fyrri hluta dags. En síðasta snarlið fyrir nætursvefn ætti einnig að innihalda kolvetni í magni 15-30 g.
p, reitrit 45,0,0,0,0 ->
Hvað get ég borðað með barnshafandi sykursýki? Þetta eru fitusnauð afbrigði af alifuglum, kjöti og fiski, trefjarík matvæli (grænmeti, belgjurt belgjurt korn), kryddjurtir, fitusnauð mjólkur- og súrmjólkurafurðir, egg, jurtaolíur, hnetur. Til að ákvarða hvers konar ávexti er hægt að setja inn í mataræðið þarftu að meta hraða hækkunar á glúkósa í blóði fljótlega eftir inntöku þeirra. Venjulega leyfð epli, perur, granatepli, sítrusávöxtur, ferskjur. Það er ásættanlegt að neyta fersks ananas í litlu magni eða ananasafa án viðbætts sykurs. En það er betra að útiloka banana og vínber frá matseðlinum, þau innihalda meltanleg kolvetni og stuðla að hraðri vöxt glúkóms.
p, reitrit 46,0,0,0,0 ->
p, reitrit 47,0,0,0,0 ->
Afhending og batahorfur
Fæðing í meðgöngusykursýki getur verið náttúruleg eða með keisaraskurði. Taktík fer eftir væntri þyngd fósturs, breytum mjaðmagrindar móðurinnar, hversu bót sjúkdómsins er.
p, reitrit 48,0,0,0,0 ->
Með óháðum fæðingum er fylgst með glúkósa á tveggja tíma fresti og með tilhneigingu til blóðsykurslækkunar og blóðsykursfalls á klukkutíma fresti. Ef kona var í insúlínmeðferð á meðgöngu, er lyfið gefið með innrennsli meðan á fæðingu stendur. Ef meðferð mataræðis var nóg fyrir hana, er ákvörðunin um að nota insúlín tekið í samræmi við magn blóðsykurs. Með keisaraskurði er blóðsykurseftirlit nauðsynlegt fyrir skurðaðgerð, áður en barnið er fjarlægt, eftir að fylgjan er fjarlægð og síðan á tveggja tíma fresti.
p, reitvísi 49,0,0,0,0 -> p, blokkarkvóti 50,0,0,0,1 ->
Með því að greina tímanlega meðgöngusykursýki og ná stöðugum bótum fyrir sjúkdóminn á meðgöngu eru batahorfur móður og barns hagstæðar. Engu að síður eru nýburar í hættu á ungbarnadauða og þurfa náið eftirlit hjá nýburalækni og barnalækni. En fyrir konu geta afleiðingar þungaðra sykursýki komið fram nokkrum árum eftir vel heppnaða fæðingu í formi sykursýki af tegund 2 eða sykursýki.
Hvernig myndast meðgöngusykursýki?
Það eru engar afdráttarlausar skoðanir á því hvers vegna sykursýki þróast á barnsaldri. Talið er að aðalhlutverkið í þessu sé leikið með endurskipulagningu líkama konunnar, í tengslum við nauðsyn þess að viðhalda lífi og þroska fósturs.

Meðgöngusykursýki á meðgöngu þarf strangt mataræði.
Barninu er gefið fóðrun með fylgjunni á þessu tímabili. Þessi líkami framleiðir hormón sem stuðla að vexti og þroska fósturs, auk þess sem hann hindrar verkun insúlíns í móðurinni sem verðandi er. Fyrir vikið eru ekki allir sykur, sem fylgja matnum, sundurliðaðir. Brisi getur ekki framleitt meira insúlín. Þetta leiðir til þróunar blóðsykurshækkunar, einkennandi fyrir sykursýki.
Áhætta GDM ræðst af þáttum:
- aukin líkamsþyngd
- þyngdaraukning við meðgöngu, umfram eðlilegt gildi,
- eldri en 25 ára
- nærveru GDM á fyrri meðgöngum,
- sykursýki hjá nánum ættingjum.
Líkurnar á að fá insúlínskort ræðst ekki aðeins af þessum aðstæðum. Það eru aðrir þættir sem stuðla að því að fram komi GDM.
Hvernig er meðgöngusykursýki
Einkenni GDM eru ekki frábrugðin einkennum sykursýki af fyrstu eða annarri gerðinni. Þú getur grunað tilvist þessa ástands með eftirfarandi merkjum:
- hröð þyngdaraukning án augljósrar ástæðu,
- stöðugur þorsti
- aukin þvagmyndun
- minnkuð matarlyst
- almenn versnandi líðan.
Þegar þessi einkenni birtast, ætti barnshafandi kona að hafa samband við lækni sinn eins fljótt og auðið er.
Greining sykursýki hjá þunguðum konum
Konur á barneignaraldri ættu reglulega að gangast undir skoðun sem felur í sér að ákvarða magn blóðsykurs. Sérstaklega mikilvægar eru niðurstöður þessarar greiningar í 24-28 vikur. Hjá sjúklingum sem hafa tilhneigingu til þróunar GDM, ávísa læknar viðbótar óáætlaðri blóðsykursgildi.
Blóð er tekið á fastandi maga og síðan er konu gefin glas af kandíseruðu vatni. Í annað skiptið sem þeir taka blóð eftir klukkutíma. Ef blóðsykursgildi í þessum tveimur prófum fara yfir leyfilegt gildi er sjúklingurinn greindur með meðgöngusykursýki.
Hugsanleg áhrif GDM
Þegar þú þekkir þetta ástand er nauðsynlegt að gera ráðstafanir sem miða að því að berjast gegn blóðsykurshækkun eins fljótt og auðið er. Að öðrum kosti getur óleiðrétt sykursýki hjá barnshafandi konu leitt til afleiðinga:
- Fæðing barns með líkamsþyngd meira en 4 kg er fjölfrumnafæð. Vegna þessa er fæðing miklu erfiðari, mikil hætta er á meiðslum, sem getur þurft keisaraskurð.
- Ótímabært upphaf fæðingar, þróun öndunarörðugleikaheilkennis hjá barni sem tengist ófullnægjandi þroska öndunarfæra í fyrirburum.
- Blóðsykursfall eftir fæðingu hjá barni.
- Auknar líkur á þunglyndi og öðrum fylgikvillum hjá konum á meðgöngu. Þessar aðstæður eru einnig áhættu fyrir fóstrið.

Greining á meðgöngusykursýki byggist á greiningu á fastandi blóðsykri og eftir að hafa borðað.
Aðeins er hægt að koma í veg fyrir skráða fylgikvilla samkvæmt fyrirmælum læknisins.
Meðferð við meðgöngusykursýki
Leiðrétting blóðsykurshækkunar hjá barnshafandi konu byrjar með aðferðum sem ekki eru lyf:
- mataræði
- æfingu
- blóðsykurstjórnun.
Mataræðameðferð er megináætlunin í meðhöndlun meðgöngusykursýki. Það felur í sér:
- Algjör útilokun frá mataræði auðveldlega meltanlegra kolvetna - sælgæti, sykur, safi, hunang, bakaðar vörur.
- Synjun um sætuefni, þ.mt vörur sem innihalda frúktósa, þar sem þau eru bönnuð á meðgöngu og við brjóstagjöf.
- Konur í yfirþyngd eru takmarkaðar í neyslu þeirra á fitu, hafna algjörlega unnum mat, majónesi og pylsum.
- Brotnæring - mælt er með því að borða mat í litlum skömmtum frá 4 til 6 sinnum á dag. Ekki ætti að leyfa hungri.
Líkamleg áreynsla er leyfð þeim sjúklingum sem ekki hafa frábendingar. Til að staðla blóðsykurinn er nóg að ganga í fersku loftinu á hverjum degi í 30 mínútur, til að stunda leikfimi í vatni. Æfingar sem auka blóðþrýsting eru bannaðar þar sem þær geta valdið háþrýstingi í legi.
Samhliða þessu er mælt með því að halda dagbók daglega þar sem þú ættir að gefa til kynna:
- Blóðsykursgildi fyrir máltíðir, einni klukkustund eftir máltíðir í einn dag. Það er einnig nauðsynlegt að skrá þennan mælikvarða áður en þú ferð að sofa.
- Máltíðir og matur neytt.
- Í viðurvist sérstaks prófstrimla - magn þvagsetóna ákvarðað að morgni.
- Blóðþrýstingur að morgni og á kvöldin - þessi vísir ætti ekki að fara yfir 130/80 mm RT. Gr.
- Vélknúin virkni fósturs.
- Líkamsþyngd konu.
Að halda slíka dagbók mun hjálpa til við að rekja hugsanleg frávik í heilsufarinu jafnvel áður en einkenni koma fram. Það er einnig nauðsynlegt fyrir lækninn að stjórna meðgöngunni betur.
Ef ófullnægjandi árangur er af lyfjameðferð, skal vísa konu til samráðs við innkirtlafræðing. Ef hátt blóðsykursgildi er viðvarandi er insúlínblanda ætlað. Rétt valinn skammtur af lyfinu er öruggur fyrir konur. Insúlín fer ekki yfir fylgjuna, svo það skaðar ekki fóstrið.
Afhending hjá GDM
Eftir greiningu á meðgöngusykursýki, velur hver kona heppilegustu fæðingaraðferðina. Lokaskoðun fer fram eigi síðar en 38 vikur, samkvæmt niðurstöðum hennar ákvarðar læknirinn hugsanlegar líkur á fæðingu.
Með GDM er ekki mælt með því að lengja meðgöngu í meira en 40 vikur. Þetta eykur verulega líkurnar á fylgikvillum hjá barninu, þar sem á þessum tíma minnkar fylgjulindurinn og rof þess getur komið fram við fæðingu. Af þessum sökum er tímabilið 38 til 40 vikur talið hagstæðasta afhendingartímabilið.
Tillögur eftir afhendingu
Eftir fæðingu ættu konur með GDM að:
- Ef insúlínmeðferð var framkvæmd skal hætta henni.
- Annar og hálfur mánuður til að fylgja mataræði.
- Fylgjast með blóðsykursgildum í þrjá daga eftir fæðingu.
- Á tímabilinu 6-12 vikur eftir fæðingu - hafðu samband við innkirtlafræðing, gerðu viðbótarskoðun til að meta umbrot kolvetna.
Konur sem hafa verið greindar með meðgöngusykursýki ættu að gera ráðstafanir þegar þeir skipuleggja síðari meðgöngur til að draga úr líkum á enduruppbyggingu þessa sjúklega sjúkdóms.

Til að koma í veg fyrir alvarlegar afleiðingar GDM ætti kona reglulega að fylgjast með blóðsykursgildi hennar.
Börn sem fæddust mæðrum með GDM eru líklegri til að fá sykursýki af tegund 2. Þess vegna ættu þeir allt lífið að halda sig við mataræði með lítið sykurinnihald sem sést af innkirtlafræðingi.
Forvarnir gegn sykursýki hjá þunguðum konum
Með því að vita tilvist þátta sem stuðla að þróun insúlínskorts geturðu dregið úr líkum á þessu sjúklega ástandi.
Til að koma í veg fyrir þroska GDM er öllum konum á barneignaraldri mælt með því að fylgjast með forvörnum:
- Mataræði sem útilokar auðveldlega meltanlegt kolvetni, takmarkar notkun fitu, salt.
- Jöfnun líkamsþyngdar - það er ráðlegt að gera þetta fyrir meðgöngu.
- Regluleg hreyfing, göngutúrar í fersku lofti.
- Ef þú ert með ættingja með sykursýki, stjórnaðu einu sinni á ári fastandi blóðsykri og eftir að hafa borðað.
Meðgöngusykursýki er sjúkdómur sem getur þróast aðeins á meðgöngutímanum. Blóðsykurshækkun er hættuleg vegna þroska margra fylgikvilla fyrir bæði móður og fóstur. Þess vegna er mikilvægt að gera ráðstafanir sem miða að því að staðla blóðsykursgildi. Ef mataræði og aðrar aðferðir án lyfja eru árangurslausar er mælt með því að nota insúlín eftir því magni kolvetna sem neytt er.
Hvað er hættulegt meðgöngusykursýki á meðgöngu? Greining GDM og meðferð.
Á meðgöngu geta langvarandi sjúkdómar versnað eða merki um áður óþekkt vandamál geta komið fram. Meðgöngusykursýki getur verið vandamál.

Samkvæmt flokkun Alþjóðaheilbrigðismálastofnunarinnar er „meðgöngusykursýki“ sykursýki sem greinist á meðgöngu, sem og skert glúkósaþol (skynjun glúkósa hjá líkamanum), sem einnig greinist á þessu tímabili. Ástæða þess er skert næmi frumna fyrir eigin insúlíni (insúlínviðnámi), sem tengist miklu innihaldi meðgönguhormóna í blóði. Eftir fæðingu fer blóðsykur oftast í eðlilegt horf. Hins vegar er ekki hægt að útiloka líkurnar á að fá sykursýki af tegund 1 og tegund 2 á meðgöngu. Greining þessara sjúkdóma fer fram eftir fæðinguna.
Við greiningu gagna frá mörgum rannsóknum komust læknar að þeirri niðurstöðu að meira en 50% barnshafandi kvenna með meðgöngusykursýki þrói seinna sykursýki síðar á ævinni.
Hverjir eru áhættuþættir þróunar GDM?
- Of þyngd, offita
- Hlutfalls sykursýki í nánustu fjölskyldu
- Meðganga eldri en 30 ára
- Byrðin á fæðingarfræði:
- Fyrra barnið fæddist sem vegur meira en 4000 grömm
- GDM í fyrri meðgöngu
- Langvinn fósturlát (snemma og seint fósturlát)
- Fjölhýdramíni
- Fæðing
- Vansköpun hjá fyrri börnum
Hvað er hættulegt meðgöngusykursýki?
Meðgöngusykursýki í flestum klínískum aðstæðum þróast milli 16 og 32 vikna meðgöngu. Brot á efnaskiptum kolvetna, sem greind voru fyrr, að jafnaði, tala um áður óséðan sykursýki fyrir meðgöngu („fyrir meðgöngu“).
Auðvitað er betra að læra um langvinna sjúkdóma fyrir meðgöngu og þá verður hægt að bæta fyrir þá eins mikið og mögulegt er. Af þessum sökum mæla læknar eindregið með að skipuleggja meðgöngu. Hvað varðar undirbúning fyrir meðgöngu mun kona fara í allar grunnrannsóknir, þar með talið að bera kennsl á sykursýki. Ef brot á umbrotum kolvetna greinast mun læknirinn ávísa meðferð, gefa ráðleggingar og meðgöngu í framtíðinni mun halda áfram á öruggan hátt og barnið fæðist heilbrigt.
Helsta skilyrðið fyrir því að meðhöndla meðgöngu sem er flókið vegna sykursýki (bæði meðgöngufaraldur og aðrar gerðir þess) er að viðhalda blóðsykursgildi innan eðlilegra marka (3,5-5,5 mmól / l). Annars eru móðirin og barnið við mjög erfiðar aðstæður.
Hvað ógnar mömmu? Fyrirburafæðing og fæðingar eru mögulegar. Mjög hætta á að fá meðgöngu (með sykursýki þróast oftar og fyrr - allt að 30 vikur), hydramnion, og þar með skortur á fæðingarfóstri og vannæringu fósturs. Kannski þróun ketónblóðsýkinga með sykursýki (ástand þar sem mikil aukning er á glúkósa og styrkur ketónlíkams í blóði), kynfærasýkingum, sem eru skráðar tvisvar sinnum oftar og valda smiti á fóstri og ótímabæra fæðingu. Það er einnig mögulegt framvindu smáfrumukvilla með útkomu í skertri sjón, nýrnastarfsemi, skertu blóðflæði um æðar fylgjunnar og annarra. Kona getur fengið veikleika í fæðingu, sem ásamt klínískt þröngt mjaðmagrind og stórt fóstur gerir óhjákvæmilegt að fæðast með keisaraskurði. Hjá konum með sykursýki eru smitandi fylgikvillar eftir fæðingu algengari.
Hættur fyrir barnið
Eiginleikar umbrotsefna kolvetna milli móður og barns eru þannig að fóstrið fær glúkósa frá móðurinni en fær ekki insúlín.Þannig vekur blóðsykurshækkun (óhófleg glúkósa), sérstaklega á fyrsta þriðjungi meðgöngu, þegar fóstrið hefur ekki enn sitt eigið insúlín, sem vekur þróun ýmissa vansköpunar á fóstri . Eftir 12 vikur, þegar líkami framtíðarbarnsins þróar insúlínið, þróast ofinsúlínblóðhreinsun, sem ógnar þróun áfalla og meiðsla í fæðingu, öndunarerfiðleikum (öndunarerfiðleikarheilkenni) og blóðsykurslækkandi ástandi nýbura.
Er leið til að koma í veg fyrir þessa erfiðleika? Já Aðalmálið er meðvitund um vandamálið og leiðréttingu hans á réttum tíma.
Greining GDM á meðgöngu
Fyrsta atriðið í greiningu á meðgöngusykursýki er mat á hættu á þroska þess. Þegar kona er skráð til skráningar á heilsugæslustöð fyrir fæðingu er fjöldi vísbendinga metinn, svo sem aldur og þyngd barnshafandi konu, fæðingarsaga (nærveru meðgöngusykursýki á fyrri meðgöngum, fæðingu barna sem vega meira en 4 kg, andvana fæðing og aðrir), fjölskyldusaga (tilvist sykursýki í meðgöngu ættingjar) og svo framvegis. Eftirfarandi tafla er byggð:
| Breytur | Mikil áhætta | Hófleg áhætta | Lítil áhætta |
| Kona eldri en 30 ára | Já / nei | já | Minna en 30 |
| Sykursýki af tegund 2 hjá nánum ættingjum | já | nei | nei |
| Saga GDS | já | nei | nei |
| Skert glúkósaþol | já | nei | nei |
| Glúkósúría á fyrri eða á meðgöngu | já | Já / nei | nei |
| Saga Hydramnion og stór ávöxtur | Já / nei | já | nei |
| Fæðing barns sem vegur meira en 4000 g eða andvana fæðing í sögu | Já / nei | já | nei |
| Hröð þyngdaraukning á þessari meðgöngu | Já / nei | já | nei |
| Yfirvigt (> 20% af hugsjón) | Já | já | nei |
Við skulum taka eftir breytunni „Fæðing barns sem vegur meira en 4 kg“. Það er engin tilviljun að hún er með í áhættumati á meðgöngusykursýki. Fæðing slíks barns gæti bent til þroska bæði sannrar sykursýki og meðgöngusykursýki í framtíðinni. Þess vegna, á framtíðarstundu getnaði, er nauðsynlegt að skipuleggja og stöðugt hafa eftirlit með sykurmagni í blóði.
Eftir að hafa ákvarðað hættu á að fá sykursýki, velur læknirinn stjórnunaraðferð.
Annað skrefið er blóðsýni til að ákvarða magn sykurs, sem ætti að gera nokkrum sinnum á meðgöngu. Ef að minnsta kosti einu sinni þegar glúkósainnihald hefur farið yfir 5 mmól / l, er frekari athugun framkvæmd, nefnilega glúkósaþolpróf.
Hvenær er próf talið jákvætt? Þegar gerð er próf með álagi 50 g af glúkósa er magn blóðsykurs metið á fastandi maga og eftir 1 klukkustund. Ef fastandi glúkósa er meiri en 5,3 mmól / l og eftir 1 klukkustund er gildið hærra en 7,8 mmól / l, skal ávísa prófi með 100 g glúkósa.
Meðgöngusykursýki er greind ef fastandi glúkósa er meira en 5,3 mmól / l, eftir 1 klukkustund er hann hærri en 10,0 mmól / l, eftir 2 klukkustundir er hann hærri en 8,6 mmól / l, eftir 3 klukkustundir er hann yfir 7,8 mmól / l. Mikilvægt: aukning á aðeins einum af vísunum gefur ekki tilefni til greiningar. Í þessu tilfelli verður að endurtaka prófið aftur eftir 2 vikur. Þannig bendir aukning um 2 eða fleiri vísbendingar til sykursýki.
Prófreglur:
- 3 dögum fyrir skoðun er barnshafandi kona í venjulegu mataræði sínu og heldur sig við venjulega líkamsrækt
- Prófið er framkvæmt á morgnana á fastandi maga (eftir föstu nætur að minnsta kosti 8 klukkustundir).
- Eftir að hafa tekið blóðsýni á fastandi maga ætti sjúklingurinn að drekka glúkósaupplausn, sem samanstendur af 75 grömm af þurrum glúkósa, uppleyst í 250-300 ml af vatni, í 5 mínútur. Annað blóðsýni til að ákvarða blóðsykur er tekið 2 klukkustundum eftir hleðslu á glúkósa.
Venjulegt blóðsykursgildi:
- fastandi blóðsykur - 3,3-5,5 mmól / l,
- blóðsykursfall fyrir máltíðir (basal) 3,6-6,7 mmól / l,
- blóðsykurshring 2 klukkustundum eftir að hafa borðað 5,0-7,8 mmól / l,
- blóðsykursfall áður en þú ferð að sofa 4,5-5,8 mmól / l,
- blóðsykur við 3,00 5,0-5,5 mmól / L.
Ef niðurstöður rannsóknarinnar eru eðlilegar, þá er prófið endurtekið 24-28 vikna meðgöngu, þegar hormóna bakgrunnur breytist. Á fyrri stigum greinist oft ekki GDM og greining eftir 28 vikur kemur ekki alltaf í veg fyrir þróun fylgikvilla hjá fóstri.
Þó eru barnshafandi konur ekki aðeins að glíma við háan blóðsykur. Stundum sýnir „blóðpróf“ blóðsykursfall - lágur blóðsykur. Oftast myndast blóðsykursfall við föstu. Meðan á meðgöngu stendur eykst upptöku glúkósa í frumum og því ætti ekki að leyfa löng hlé milli máltíða og í engu tilviki ætti maður að fara í megrun sem miðar að því að léttast. Einnig, stundum í greiningunum er hægt að finna mörk sem alltaf benda til meiri hættu á að þróa sjúkdóminn, þess vegna er nauðsynlegt að fylgjast nákvæmlega með blóðfjölda, fylgja ráðleggingum læknisins og fylgja mataræði sem ávísað er af sérfræðingi.
Nokkur orð um meðferð meðgöngusykursýki
Barnshafandi kona sem er með sykursýki verður að ná góðum tökum á aðferðinni við að stjórna sjálfri glúkemia. Í 70% tilvika er meðgöngusykursýki leiðrétt með mataræði. Reyndar á insúlínframleiðsla sér stað og engin þörf er á insúlínmeðferð.
Helstu meginreglur mataræðisins fyrir GDM:
- Skipta verður daglegu mataræði milli kolvetna, fitu og próteina -35-40%, 35-40% og 20-25%, hvort um sig.
- Kaloríuinnihald við of þungar aðstæður ætti að vera 25 kcal á 1 kg af þyngd eða 30 - 35 kcal á 1 kg með eðlilega þyngd. Konum í yfirþyngd eru gefnar ráðleggingar um hvernig á að draga úr eða koma á stöðugleika. Nauðsynlegt er að draga úr kaloríuinntöku með sérstakri athygli, án þess að gera erfiðar ráðstafanir.
- Auðveldan meltanleg kolvetni, það er að segja hvers konar sælgæti, eru undanskilin daglegu valmyndinni.
Ætti heilbrigð kona að láta á sér kveða ef hún vill sælgæti? „Ást fyrir sælgæti“ ætti að láta vita ef breytingar verða á greiningunum. En í öllu falli ættir þú að fylgja ráðleggingum um mataræði og ekki ofleika það með sælgæti eða neinu öðru. Þú verður að muna að þú vilt borða „eitthvað sætt“ oftar af löngun til að halda aðeins veislu. Þess vegna er hægt að skipta um „sætt“ með ávöxtum. - Draga úr magni fitu sem er neytt með því að auðga mataræðið með trefjum (ávöxtum og grænmeti) og próteini í 1,5 g / kg.
Ef ekki er mögulegt að leiðrétta magn blóðsykurs með einu mataræði, er insúlínmeðferð nauðsynleg, sem er reiknuð og stilla (aðlagað) af lækninum.
Meðgöngusykursýki er svo kallað ekki aðeins vegna þess að það birtist (sjást) á meðgöngu. Annar einkenni þess er að einkenni þess hverfa eftir fæðingu. Hins vegar, ef kona þjáðist af meðgöngusykursýki á meðgöngu, eykst hættan á þroska sannleikans um 3-6 sinnum. Þess vegna er mikilvægt að fylgjast með konunni eftir fæðingu. 6 vikum eftir fæðinguna er skylda rannsókn á ástandi kolvetnisumbrots móðurinnar. Ef engar breytingar finnast, er stjórn úthlutað einu sinni á þriggja ára fresti, og ef skert glúkósaþol er - útgáfu ráðlegginga um næringu og athugun einu sinni á ári.
Í þessu tilfelli ætti að skipuleggja allar meðgöngur á eftir.
Hvað er hættulegt meðgöngusykursýki?
Hættan á sjúkdómnum er tvíþætt. Í fyrsta lagi þarftu að muna um áhrifin á líkama sjúklingsins sjálfs. Enn mikilvægari þáttur eru áhrifin á fóstrið. Meðgöngusykursýki hjá barnshafandi konu getur valdið meðgöngu (eiturverkun á meðgöngu), pre-klampaheilkenni (háþrýstingur og skert nýrnastarfsemi) Annars er meðgöngusykursýki ekki móðurinni veruleg ógn. Gildi sykurvísanna á meðgöngu eru venjulega ekki eins há og við sykursýki af tegund 2 og meðgöngu er nokkuð stutt tímabil þar sem alvarlegum, lífshættulegum fylgikvillum tekst sjaldan að þróast. En ef þú hefur ekki meðhöndlun á meðgöngusykursýki, þá stafar það af slíkri hættu eins og hrörnun í fullgildri sykursýki af tegund 2. Og þetta er sjúkdómur sem mun ásækja mann allt sitt líf og þaðan verður ekki auðvelt að losna við hann.
Afleiðingar fyrir barnið
En aðalhættan er áhrifin á fóstrið. Staðreyndin er sú að glúkósa rennur að henni frjálst um fylgjuhindrunina. Í byrjun meðgöngu hefur fóstrið ekki enn myndað eigin brisi. Þess vegna virka beta-frumur móðurinnar í tvöföldu magni og framleiða insúlín bæði fyrir sjálfa sig og barnið. Með tímanum breytist ástandið því í lok meðgöngu byrja eigin frumur barnsins sem framleiðir insúlín. Hins vegar, ef það er of mikið glúkósa í blóði fóstursins, þá vinna þeir með ofspennu. Fyrir vikið getur nýfætt barn þróað með skertan brisi og sykursýki af tegund 1.
Of mikil glúkósa sem gefin er til fósturs getur valdið öðrum óþægilegum afleiðingum. Slíkri umfram glúkósa er breytt í fituvef og massi barnsins byrjar að fara yfir eðlilegt ástand. Hann getur aukið suma líkamshluta til muna, á meðan aðrir verða eðlilegir. Og þetta ógnar móðurinni með erfiða fæðingu og barnið með fæðingarskaða. Hættulegustu meiðslin á höfuðkúpu og hrygg. Stundum getur barnshafandi kona ekki fætt slíkt barn á eigin vegum og hún þarf að hafa keisaraskurð. Slík frávik í þroska fósturs eins og súrefnisskortur þess, vanþróun á hjarta- og æðakerfi, meltingarfærum og skortur á yfirborðsvirku efni (efni sem verndar öndunarfærin) eru einnig möguleg. Þannig er dánartíðni meðal ungbarna sem fædd eru mæðrum með meðgöngusykursýki aukin verulega.
Að auki, fyrir nýfætt barn, þungun vegin af GDM er full af:
- brot á hlutföllum líkamans,
- bólga í vefjum,
- gula
- blóðsykurslækkun.
Greining sykursýki hjá þunguðum konum
Merki um meðgöngusykursýki sem tengjast hormónabreytingum í líkamanum byrja venjulega að birtast ekki strax eftir upphaf meðgöngu, heldur frá 20. viku. Satt að segja, ef barnshafandi kona hafði leynt sykursýki fyrir getnað, þá getur þetta einnig haft neikvæð áhrif á þroska fósturs.
Það er aðeins ein leið til að greina tilvist meðgöngusykursýki - blóðrannsókn á sykri. Reyndar, á meðgöngu, geta einkenni sykursýki oft verið fjarverandi þar sem aðeins eru tiltölulega litlar hækkanir á blóðsykri. Og ef einkenni eru til staðar (til dæmis þorsti, tíð þvaglát, þreyta, kláði í húð, aukin matarlyst), þá eru þau venjulega rakin til einkenna eiturverkana, mataræðasjúkdóma, hormónabreytinga, streitu o.s.frv.
Til að greina dulda sykursýki hjá þunguðum konum þarf blóðrannsóknir á sykri. Blóðrannsóknir á sykri á meðgöngu eru venjulega gerðar þrisvar. Í fyrsta skipti - þegar þú skráir þig, í annað sinn - á öðrum þriðjungi meðgöngu (á 24-28 vikunni), í þriðja - stuttu fyrir fæðingu. Ef vísbendingar um fyrsta prófið eru utan eðlilegra marka er annað próf gert.
Blóð er tekið á fastandi maga að morgni. Fyrir prófið er nauðsynlegt að forðast líkamlega áreynslu og taka lyf.
Blóð til sykurs á meðgöngu er venjulega tekið úr bláæð, þar sem niðurstöðurnar sem fengust við sýnatöku fingra eru óupplýsandi.
Gildi norma glúkósa fyrir barnshafandi konur er minna en 5,1 mmól / l. Með vísbendingar um 5,1-7,0 mmól / l er GDM greindur. Með meiri fráviki frá norminu (meira en 7,0 mmól / l) er ástæða til að gruna greinilegan (þ.e.a.s. greindan í fyrsta skipti) sykursýki af tegund 2.
Að auki má framkvæma glúkósaþolpróf. Með þessu prófi er sjúklingnum gefið glasi af glúkósa (venjulega 75 g af glúkósa í 300 g af vatni) á fastandi maga og blóðprufu er gert eftir 2 klukkustundir. Á þessu tímabili er sjúklingnum einnig frábending í mat, drykk og líkamsrækt. GDM er greindur með tíðni yfir 8,5 mmól / L.
Önnur sykursýki próf:
- glýseruð blóðrauða greining,
- fyrir kólesteról
- sykur í þvagi
- lífefnafræðilega blóðrannsókn,
- þvaggreining samkvæmt Nechiporenko,
- greining á magni kvenhormóna.
Einnig er hægt að framkvæma ómskoðun og CT í fóstri, fylgikvilla um fylgju.
Mataræði fyrir meðgöngusykursýki
Þeir grípa hins vegar aðeins til insúlíns ef önnur aðferð til meðferðar, mataræði, er árangurslaus. Eins og með aðrar tegundir sykursýki er markmið mataræðisins fyrir GDM fyrst og fremst að lækka blóðsykur. Aðeins „mjúk“ megrunarkúrar eru leyfðir, með hóflegri takmörkun á kolvetnum, þar sem aukin hætta er á ketónblóðsýringu, sem getur valdið kolvetnisfríum mataræði. Við megum ekki gleyma því að þroski fósturs verður að vera eðlilegur og til þess þarf það að fá öll nauðsynleg næringarefni. Þess vegna ætti mataræðið að vera í jafnvægi.
Sælgæti, sykur, sælgæti, sætar kökur, safar með mikið sykurinnihald, sætir ávextir, vörur sem innihalda mettaða fitu - smjörlíki og réttir útbúnir á því, sætir drykkir (þ.mt kaffi og te með sykri). Pasta, kartöflur (jafnvel soðnar) ætti að takmarka. Frá kjöti og alifuglum er ráðlegt að velja fitusnauð afbrigði (kálfakjöt, kalkún). Mælt er með því að auka neyslu matvæla sem eru rík af trefjum, sérstaklega grænmeti.
Heildarneysla daglegs kaloríu ætti ekki að fara yfir 1800 kkal. Besta hlutfall kolvetna, fitu og próteina er 45%, 30% og 25%. Þú þarft að drekka nóg - að minnsta kosti 1,5 lítra á dag.
Mataræðið er líka mikilvægt. Það ætti að vera oft og smátt og smátt (3 aðalmáltíðir og 2-3 snarl), má ekki borða of mikið.
Ef um er að ræða blóðsykursfall (fyrir þá sem fara í insúlínmeðferð) er mælt með því að hafa einhverja sætu vöru, til dæmis epli eða flösku af safa, sem myndi hjálpa til við að koma sykurmagni í eðlilegt horf.
Umsjón læknis
Meðferð við meðgöngusykursýki fer aðallega fram heima. Hins vegar er einnig gert að skyldugöngum á sjúkrahúsi til skoðunar - á fyrsta þriðjungi meðgöngu, klukkan 19-20 og 35-36 vikur. Í þessu tilfelli er ástand móður og fósturs hennar ákvarðað.
Sjúklingurinn ætti reglulega að gefa þvag til að ákvarða innihald ketónlíkama. Tilvist ketónlíkams þýðir að það er niðurbrot sjúkdómsins.
Læknir á að fylgjast með meðgöngu með sykursýki. Í þessu skyni er nauðsynlegt að heimsækja kvensjúkdómalækni og innkirtlafræðing einu sinni á tveggja vikna fresti eða einu sinni í viku með niðurbrot sykursýki.
Sjálfstjórn
Hafa ber í huga að notkun insúlíns felur í sér stöðuga sjálfseftirlit sjúklinga. Það er, þunguð kona þarf að fylgjast með styrk glúkósa í blóði á daginn. Mælt er með því að gera þetta að minnsta kosti 7 sinnum á dag (klukkutíma og klukkutíma eftir morgunmat, hádegismat og kvöldmat og fyrir svefn). Annars er mikil hætta á blóðsykurslækkandi ástandi. Ef sjúklingurinn er aðeins í megrun, þá er mældur glúkósa á fastandi maga að morgni og einni klukkustund eftir að borða.
Að auki er nauðsynlegt að fylgjast stöðugt með blóðþrýstingi, líkamsþyngd.
Líkamsrækt
Sjúklingi með meðgöngusykursýki er hægt að ávísa líkamsrækt sem hjálpar til við að brenna umfram glúkósa og draga úr líkamsþyngd. Hins vegar ber að hafa í huga að meðganga leyfir engar áfallaíþróttir, þar sem þær geta verið hættulegar fóstri. Ekki er mælt með kviðæfingum.
Ef rétt meðferð er gefin eru neikvæðu afleiðingarnar venjulega ekki til. Fæðing í sykursýki gengur venjulega vel en ekki er útilokað að ýmsir fylgikvillar séu fyrir hendi. Ef nauðsyn krefur, snemma fæðing, keisaraskurð.
Flestir sjúklingar þola sjúkdóminn án afleiðinga og losna við sykursýki strax eftir að meðgöngunni er lokið. Samt sem áður er GDM skelfileg bjalla sem gefur til kynna mikla áhættu (yfir 50%) á þróun sykursýki af tegund 2 í framtíðinni (næstu 15 ár).Þetta á sérstaklega við um þær mæður sem fylgjast svolítið með þyngd sinni og eru með auka pund. En stundum verður GDM eftir fæðingu fullgild sykursýki af tegund 2. Þetta kemur fram hjá 10% sjúklinga. Mun sjaldnar sést að umbreyting meðgöngusykursýki í tegund 1 sjúkdóm. Ef þungun á sér stað aftur, þá er með miklar líkur á bakslagi á GDM.