Hvað er Rinsulin NPH: einkenni lyfsins, hliðstæður þess, mikilvægi notkunar
Upplýsingagjöf Elias Delgado fékk styrki frá Novo Nordisk, Lilly, sanofi-aventis, Novartis, MSD, Bayer, GSK og Pfizer.
Endurnotkun þessarar greinar er leyfð samkvæmt skilmálunum sem settir eru fram á http://wileyonlinelibrary.com/onlineopen#OnlineOpen_Terms
Við metum virkni glargíninsúlínmeðferðar meðferðaráætlana hjá sjúklingum með sykursýki af tegund 2 (T2DM) við klíníska iðkun á Spáni.
Þetta var afturvirk, samanburðarrannsókn á 1.482 sjúklingum sem fengu hlutlaust Hagedorn prótamín (NPH) sem annað hvort skipt yfir í glargín eða voru studdir vegna NPH að mati vísindamannanna. Helstu niðurstöður voru breytingar á HbA1c á 4-9 mánaða eftirliti og tíðni blóðsykursfalls.
Áður en skipt var um meðferð var meðal ± staðalfrávik HbA1c verra í glargíni samanborið við NPH hópinn (8,3 ± 1,2% á móti 7,9 ± 1,1%, í sömu röð, p 1% náðist þrátt fyrir mikið magn upphafsmeðferðar með insúlíni) stigi.
Einkenni Rinsulin® NPH
Það eru til mismunandi tegundir af hormónalyfjum sem eru notuð til að viðhalda stöðugu magni glúkósa í blóði yfir daginn innan eðlilegra gilda þess (3,9-5,5 mmól / l). Þau eru táknuð með lyfjum með mismunandi virk efni og mismunandi tímabil verkunar þess - ultrashort, stutt, miðlungs, langt og langvarandi insúlín (lesið meira hér).
 Samanburður á mismunandi tegundum insúlíns
Samanburður á mismunandi tegundum insúlíns
Rinsulin NPH er DNA raðbrigða form mannainsúlíns, þynnt í vatni með nokkrum viðbótarefnum. Skammstöfunin „NPH“ stendur fyrir Hagedorn Neutral Protamine, efni sem er búið til af Dananum Hans Hagedron, en aðgreinandi eiginleiki hans er jafnt (ísófan) innihald tilbúins tilbúins mannainsúlíns hormóns og prótamíns.
Þess vegna er virka efnið í sumum leiðbeiningum um lyf með forskeyti NPH gefið insúlín-ísófan. Insúlín Rinsulin NPH vísar til meðalverkandi insúlínhormóna.
Hér eru helstu eiginleikar þess:
- Lyfjafræðileg virkni lyfsins fer eftir sérstökum skammti, aðferð og lyfjagjöf. Vegna þessa er tímasniðið háð verulegum sveiflum en meðalafköst hans eru innan:
- upphaf meðferðaráhrifa - eftir 1,5 klukkustund,
- hámarksáhrif - á milli 4 og 11 klukkustundir eftir inndælingu,
- hámarks aðgerðartími er 18 klukkustundir.
- Lyfinu er ekki ætlað að stöðva árás á blóðsykurslækkun og inndælingu í bláæð.
- 1 ml af Risulin inniheldur 100 ae af virka efninu. Til að reikna út nauðsynlegan skammt er líkamsþyngd sykursýkisins margfaldað með 0,5 eða 1 ae. Leiðrétting fer fram undir leiðsögn læknis og byggist á vísbendingum um blóðsykur sem fenginn er með glúkómetra. Mælt er með nánu eftirliti með sykri og lágum skömmtum af insúlíni fyrir eldri, barnshafandi og með barn á brjósti. Nauðsynlegt er að auka skammtinn vegna sjúkdóma sem fylgja hita.
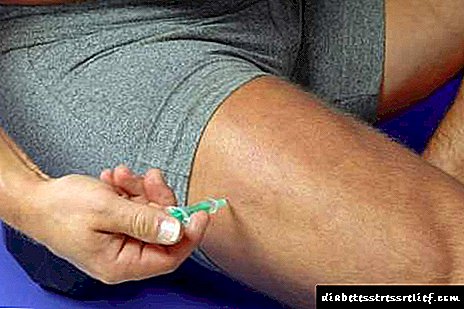 Mælt með Rinsulin® NPH stungu svæði - ytra læri svæði
Mælt með Rinsulin® NPH stungu svæði - ytra læri svæði
- Geymið rörlykjur eða fjölskammta einnota sprautupennar í kæli. Fyrir inndælingu verður að hita þær í lófana og hrista síðan varlega þar til vökvinn er jafnt gruggugur.
- Notkun lyfsins leyfir ekki að neita að fylgja lágkolvetnamataræði, reglulega flokka samkvæmt sérstöku æfingarmeðferðaráætlun og notkun stutts (bolus) insúlíns.
- Til að stjórna árangri insúlínmeðferðar og ákvarða nákvæma tíma til að stilla meðaltal insúlíns er mælt með því að halda sérstaka dagbók og fylgjast oft með magni glúkósa í blóði á daginn.
 Rétt tækni til að sprauta undir húð fyrir fullorðna, allt eftir lengd nálarinnar
Rétt tækni til að sprauta undir húð fyrir fullorðna, allt eftir lengd nálarinnar
Athygli! Þar sem insúlínblöndur eru aðeins sprautaðar undir húð, svo að ekki komist óvart í æð, verður að sprauta stranglega samkvæmt reglunum.
Auk Rinsulin® NPH, samanstendur af hópnum með miðlungsvirkri insúlínblöndu (NPH):
Ofangreind insúlín hafa svipaða verkun: upphaf eftir 2, hámark eftir 6-10, hámarkslengd frá 8 til 16 (18) klukkustundir.
Athygli! Lyfið Rinsulin R er hvorki hliðstætt né samheiti fyrir Rinsulin NPH og stafurinn P gefur ekki til kynna sérstakt form umbúða virka efnisins í sprautu. Rinsulin P er skammverkandi (!) Undirbúningur sem er notaður fyrir máltíðir til að aðstoða við frásog hratt kolvetna.
Ókostir
Innkirtlafræðingar sem fylgjast grannt með nýjungum sykursjúkra á heimsvísu mæla með því að hætta að nota miðlungs insúlín. Jafnvel ef ekki er ávísað löngum insúlínum frítt skaltu kaupa og sprauta þeim.
Hátt verð er réttlætanlegt. Skammtaútreikningurinn er einfaldur, fjöldi sprautna minnkar að minnsta kosti 2 sinnum, fjöldi frábendinga minnkar, það eru færri aukaverkanir og afleiðingar.
 Skilvirkasta blóðsykursstjórnunarkerfið fyrir sykursýki af tegund 1
Skilvirkasta blóðsykursstjórnunarkerfið fyrir sykursýki af tegund 1
Þess vegna ættir þú ekki að nota Rinsulin NPH:
- Séu sprautur mældar í samræmi við venjulega tímaröð eða 2,5 sinnum á dag, er mælt með slíkri tíðni þegar lágkolvetnamataræði er gætt, þá leiða stöðugar tímabundnar vaktir til „rifins“ sprautufyrirkomulags og óumflýjanlegra villna með öllum afleiðingum í kjölfarið.
- Prótamínið sem er í lyfinu er dýraprótein sem er sérstaklega bætt við til að lengja verkun insúlínhormónsins sjálfs. Það hefur mikla ofnæmisgetu og er orsök aukaverkana.
- Flestir sykursjúkir, fyrr eða síðar, en verða reglulega að framkvæma hjartaþræðingu á hjartaæðum, sem skuggaefni verður sprautað í blóðið. Það eru vonbrigði tölfræðinnar sem segja til um nokkrar banvænar niðurstöður og of mikill fjöldi alvarlegra ofnæmisviðbragða sem hafa komið upp, eins og vísindamenn hafa komist að, vegna samspils skuggaefnis við prótamín.
- Í sumum tilvikum er inndæling miðlungs insúlíns ekki nægjanlega alla nóttina, sem óhjákvæmilega veldur sykursýki fyrirbæri „morgunsögnun“, sem er lamandi.
- Einnig var tekið fram að hjá meira en helmingi sjúklinga sem „sitja“ í meðalverkandi insúlíns blóðsykursfallsáföllum koma stöðugt fram og blóðfituþurrð myndast.
Til að ljúka þessari grein, horfðu á stutt myndbandsviðtal við bandaríska sykursjúkrafræðinginn Richard Bernstein. Eftir tilmælum hans er raunverulega mögulegt að forðast tilfelli blóðsykursfalls og hafa öryggi með öryggi í skefjum allan sólarhringinn.
Útdráttur af vísindalegri grein í læknisfræði og heilsugæslu, höfundur vísindastarfs - Rodionova T. N., Orlova M. M.
Markmið: að meta árangur af meðferð sjúklinga með sykursýki af tegund 2 (T2DM) með Glargin insúlínhliðstæðum og Detemir insúlíni. Efni og aðferðir. Rannsóknin var gerð á 147 sjúklingum með T2DM sem upphaflega fengu samsetta meðferð með blóðsykurslækkandi lyfjum til inntöku og NPH-insúlíni og voru fluttir á innkirtlaspítala eða göngudeild til insúlínmeðferðar með Detemir og Glargin. Athugunin innihélt klínískt mat á ástandi sjúklings, rannsókn á rannsóknarstofu með ákvörðun á magni glýkerts blóðrauða eftir 3 og 6 mánaða eftirlit. ÚrslitSamkvæmt niðurstöðum rannsóknarinnar leyfði notkun insúlínhliðstæðna (Detemir, Glargin) samanborið við NPH-insúlín í 6 mánuði að ná fram einstökum markmiðum fyrir blóðsykurshækkun hjá 70% sjúklinga með T2DM með litla hættu á blóðsykursfalli. Niðurstaða Notkun við klíníska iðkun nútíma insúlínhliðstæða (Detemir, Glargin), sem eru með topplaus verkunarsnið, lengri verkunartímabil og einfaldur skammtaaðlögunaralgrími, gerir kleift að líkja eftir lífeðlisfræðilegri insúlínseytingu eins náið og mögulegt er, og stuðlar að því að fá bætur fyrir kolvetnisumbrot hjá fleiri sjúklingum í samanburði við NPH- insúlín
Tilgangur: að meta skilvirkni meðferðar á hliðstæðum Glargin insúlíns og Detemir insúlíns hjá sjúklingum með sykursýki af tegund 2. Efni og aðferðir. 147 sjúklingar með sykursýki af tegund 2 sem upphaflega hafa fengið samsetta meðferð með blóðsykurslækkandi lyfi til inntöku og NPH-insúlíni hafa verið í rannsókninni. Stig glýkerts hemóglóbíns hefur verið skilgreint á 3 og 6 mánuðum vegna almenns mats á stjórnun á blóðsykursfalli. Úrslit Samkvæmt rannsókninni var notkun insúlínhliða (Detemir, Glargin) á móti NPH insúlíni í 6 mánuði leyft að ná einstökum markmiðum fyrir blóðsykur hjá 70% sjúklinga með sykursýki af tegund 2 með litla hættu á blóðsykursfalli. Niðurstaða Notkunin við klíníska iðkun nútíma insúlínhliðstæða og einfaldrar reiknirit til að stilla skammta, gerir það kleift að líkja eftir lífeðlisfræðilegri insúlínseytingu eins vel og mögulegt er og stuðlar að því að bæta upp kolvetnisumbrot hjá stærri fjölda sjúklinga í samanburði við NPH insúlín.
Texti vísindastarfsins um efnið „Mat á árangri notkunar á ýmsum insúlínhliðstæðum við meðhöndlun sykursýki af tegund 2“
UDC 616.379-008.64-085.357: 557.175.722-036.8 (045) Upprunaleg grein
ÁKVÖRÐUN Á ÁKVÖRÐUN UM NOTKUN ÝMSU ANSULIN-ANALOGU við meðhöndlun gerninga 2
T. I. Rodionova - Saratov læknaháskóli nefndur eftir V.I. Razumovsky “, heilbrigðisráðuneyti Rússlands, deildarstjóri innkirtlafræðideildar, prófessor, læknir í læknavísindum, M. M. Orlova - Saratov læknisháskólinn nefndur eftir V.I Razumovsky »Heilbrigðisráðuneyti Rússlands, aðstoðarmaður innkirtlafræðideildar, frambjóðandi í læknavísindum.
Mat á skilvirkni beitingu fjölbreyttra greininga á insúlín
Í meðhöndlun á sykursýki tegund 2
T. I. Rodionova - Saratov State University háskólinn n.a. V. I. Razumovsky, deildarstjóri innkirtlafræði, prófessor, læknir í læknavísindum, M. M. Orlova - Saratov State Medical University n.a. V. I. Razumovsky, deild í innkirtlafræði, lektor, frambjóðandi læknavísinda.
Móttökudagur - 9. júní 2014; Dagsetning birtingar í blöðum - 10. september 2014.
Rodionova T.I., Orlova M.M. Mat á virkni notkunar á ýmsum insúlínhliðstæðum við meðhöndlun sykursýki af tegund 2. Saratov Journal of Medical Scientific Research 2014, 10 (3): 461-464.
Markmið: að meta árangur af meðferð sjúklinga með sykursýki af tegund 2 (T2DM) með Glargin insúlínhliðstæðum og Detemir insúlíni. Efni og aðferðir. Rannsóknin var gerð á 147 sjúklingum með T2DM sem upphaflega fengu samsetta meðferð með blóðsykurslækkandi lyfjum til inntöku og NPH-insúlíni og voru fluttir á innkirtlaspítala eða göngudeild til insúlínmeðferðar með Detemir og Glargin. Athugunin innihélt klínískt mat á ástandi sjúklings, rannsókn á rannsóknarstofu með ákvörðun á magni glýkerts blóðrauða eftir 3 og 6 mánaða eftirlit. Úrslit Samkvæmt niðurstöðum rannsóknarinnar leyfði notkun insúlínhliðstæðna (Detemir, Glargin) samanborið við NPH-insúlín í 6 mánuði að ná fram einstökum markmiðum fyrir blóðsykurshækkun hjá 70% sjúklinga með T2DM með litla hættu á blóðsykursfalli. Niðurstaða Notkun við klíníska iðkun nútíma insúlínhliðstæða (Detemir, Glargin), sem eru með topplaus verkunarsnið, lengri verkunartímabil og einfaldur skammtaaðlögunaralgrími, gerir kleift að líkja eftir lífeðlisfræðilegri insúlínseytingu eins náið og mögulegt er, og stuðlar að því að fá bætur fyrir kolvetnisumbrot hjá fleiri sjúklingum í samanburði við NPH- insúlín
Lykilorð: sykursýki af tegund 2, blóðsykursstjórnun, insúlín Glargin, insemin Detemir.
Rodionova TI, Orlova MM. Mat á skilvirkni beitingu ýmissa hliðstæða insúlíns við meðhöndlun sykursýki tegund 2. Saratov Journal of Medical Scientific Research 2014, 10 (3): 461-464.
Tilgangur: að meta skilvirkni meðferðar á hliðstæðum Glargin insúlíns og Detemir insúlíns hjá sjúklingum með sykursýki af tegund 2. Efni og aðferðir. 147 sjúklingar með sykursýki af tegund 2 sem upphaflega hafa fengið samsetta meðferð með blóðsykurslækkandi lyfi til inntöku og NPH-insúlíni hafa verið í rannsókninni. Stig glýkerts hemóglóbíns hefur verið skilgreint á 3 og 6 mánuðum vegna almenns mats á stjórnun á blóðsykursfalli. Úrslit Samkvæmt rannsókninni var notkun insúlínhliða (Detemir, Glargin) á móti NPH insúlíni í 6 mánuði leyft að ná einstökum markmiðum fyrir blóðsykur hjá 70% sjúklinga með sykursýki af tegund 2 með litla hættu á blóðsykursfalli. Niðurstaða Notkunin við klíníska iðkun nútíma insúlínhliðstæða og einfaldrar reiknirit til að stilla skammta, gerir það kleift að líkja eftir lífeðlisfræðilegri insúlínseytingu eins vel og mögulegt er og stuðlar að því að bæta upp kolvetnisumbrot hjá stærri fjölda sjúklinga í samanburði við NPH insúlín.
Lykilorð: sykursýki tegund 2, blóðsykursstjórnun, glergíninsúlín, detemírinsúlín.
Inngangur Sykursýki (DM) er einn alvarlegasti félagslegi sjúkdómurinn vegna mikils algengis sykursýki í heiminum, sem samkvæmt Alþjóðasamtökum sykursýki mun nema meira en 552 milljón manns árið 2030. Tíðniaukning er að eiga sér stað
Ábyrgur höfundur - Orlova Marina Mikhailovna Sími: +79173250000 Netfang: [email protected]
aðallega vegna sykursýki af tegund 2, sem er 85-95% allra tilfella af sykursýki. Eitt mikilvægasta efnahagslegt vandamál í efnahagsmálum er mikil tíðni og alvarleiki fylgikvilla sykursýki. Til að draga úr tilheyrandi hættu á framvindu seint fylgikvilla sjúkdómsins er mjög mikilvægt að viðhalda blóðsykursstjórnun hjá sjúklingum með sykursýki. Mikilvægur þáttur sem hefur áhrif á magn blóðsykurshækkunar og glýkert blóðrauða (HLA | s) er
Saratov Journal of Medical Scientific Research. 2014. Vol. 10, nr. 3.
fastandi blóðsykur (GPN). Eins og þekkt er, er GPN aðalþáttur alls blóðsykurs hjá sjúklingum með sykursýki af tegund 2, sem ekki er bætt upp þegar ávísað er blóðsykurslækkandi lyfjum til inntöku (PSSP). Aukin basal insúlínmeðferð við PSSP dregur úr HbAlc og eykur hlutverk blóðsykurs eftir fæðingu óháð HbAlc. Snemma upphaf insúlínmeðferðar við sykursýki af tegund 2 gerir kleift að viðvarandi bætur sjúkdómsins og stuðlar að því að varðveita virkni p-frumna. Samkvæmt nútíma reikniritum er grunn insúlín annað stig meðferðar á T2DM, notað án þess að skilvirkni lífsstílsbreytinga (mataræði og líkamsræktarhamur) sé notuð og notkun metformíns 1, 5.
Samkvæmt rannsókn í Hollandi bætir gjöf insúlíns Glargin blóðsykursstjórnun, tilfinningalegt ástand og bætir lífsgæði sjúklinga eftir að insúlínmeðferð var hafin. Hinn topplausi Glargin líkir að mestu leyti við grunnseytingu insúlíns og dregur verulega úr hættu á blóðsykursfalli samanborið við NPH insúlín.
Ólíkt öðrum insúlínum, þegar Glargin er ávísað, er ekki aðeins engin marktæk aukning á líkamsþyngd, heldur er einnig tilhneiging til lækkunar á henni. Samkvæmt klínískum rannsóknum, við ávísun Glargin insúlíns, að jafnaði, sést aukning á líkamsþyngd, sem hefur ekki klínískt marktækan mun í samanburði við notkun NPH insúlíns hjá sjúklingum með sykursýki af tegund 2. Í tveimur stórum rannsóknum þar sem meira en 10.000 sjúklingar með sykursýki af tegund 2 fengu Glargin insúlín í 24 vikur sáust meðalþyngdaraukning 1-2 kg 8, 9. Þvert á móti, rannsókn sem gerð var í Þýskalandi, þar með talið meira en 12.000 sjúklingar með T2DM sem voru með ófullnægjandi blóðsykur meðan þeir tóku PSSP, sýndu lítilsháttar lækkun á líkamsþyngdarstuðli hjá sjúklingum sem fengu Glargin insúlín, samanborið við hópinn þar sem títrun PSSP hélt áfram.
Notkun langvirkandi insúlínhliðstæða gerir hraðari stjórn á blóðsykri samanborið við aukna leiðréttingu á lífsstíl með öðru basalinsúlíni, viðbótar lyfseðilsskyldu SSSP 4, 10. Öll ofangreind einkenni langvirkur insúlínhliðstæða, ef mögulegt er, er hægt að nota þegar insúlínmeðferð er hafin hjá sjúklingum með sykursýki af tegund 2. sem mælt er með með nútíma ADA reikniritum (2014) og innlendum reikniritum fyrir sérhæfða læknishjálp fyrir sjúklinga með sykursýki (2013).
Markmið: að meta árangur af meðferð sjúklinga með sykursýki af tegund 2 (T2DM) með Glargin insúlínhliðstæðum og Detemir insúlíni.
Efni og aðferðir. Opna 6 mánaða rannsókn í þversniðs árgangi náði til 147 sjúklinga með niðurbrot sykursýki af tegund 2 sem fengu upphaflega samsetta sykurlækkandi meðferð með PSSP og NPH-insúlíni. Þegar þátttakan var tekin í rannsóknina var HbA | c gildi hjá öllum sjúklingum umfram einstök markmið.
Rannsóknin var gerð á grundvelli innkirtlafræðideildar og ráðgjafarstöðvar klíníska sjúkrahússins „Klínískt sjúkrahús № 9“ í Saratov. Allir sjúklingar undirrituðu upplýst samþykki til að taka þátt í rannsókninni.
Viðmiðanir fyrir þátttöku í rannsókninni voru T2DM-bætur, aldur yfir 18 ára, notkun tækja til að fylgjast með sjálfum sér til að fylgjast með blóðsykri og hvata til að ná fram sjúkdómsuppbót.
Sem hluti af samsettri meðferð fengu allir sjúklingar súlfónýlúrealyf, skammturinn var óbreyttur í rannsókninni. Sjúklingar sem fengu NPH-insúlín 1 sinni á dag voru fluttir í Glargin insúlín í svipuðum skammti. Hjá sjúklingum sem fengu fleiri en eina inndælingu af NPH-insúlíni á dag, þegar skipt var yfir í Glargin insúlín, var dagskammturinn minnkaður um 20-30%.Skammturinn var stilltur á 3 daga fresti samkvæmt reikniritunum með hliðsjón af gögnum um sjálf-eftirlitsdagbækur. Í mánaðarlegum heimsóknum voru gefnar tillögur um mataræði, líkamsrækt, leiðréttingu meðferðar, ef nauðsyn krefur. HbA1c gildi voru ákvörðuð eftir 3 og 6 mánuði fyrir heildarmat á blóðsykursstjórnun. Eftir 6 mánuði lauk rannsókninni 132 sjúklingum (92,5%) með öllum niðurstöðum HbAlc, fastandi blóðsykurshækkun og skömmtum Detemir og Glargin í upphafi og í lok rannsóknarinnar.
Tölfræðileg greining á niðurstöðum var framkvæmd í umsóknarpakkanum Statistica 7.0 (StatSoft Inc., 2004). Fyrir alla stafi sem rannsakaðir voru var gerð dreifingar metin, breyturnar sem rannsakaðir voru höfðu samhverfa dreifingu megindlegra eiginleika sem samsvara eðlilegri dreifingu. Lýsandi tölfræði fyrir gildi HbA | c og GPN er sett fram í formi punktaeinkenna: tölfræðilegs meðalgildis, staðalfráviks. Þegar tveir óháðir hópar voru bornir saman eftir megindlegum forsendum notuðum við parametric aðferðir til að prófa tölfræðilegar tilgátur (t-próf nemenda) og ANOVA greining á dreifni til að bera saman þrjú óháð sýni og síðan var parvis samanburður (GPN styrkur, HbAlc gildi, insúlínskammtur við mismunandi heimsóknir). Mikilvægi stigs mikilvægis við prófun tölfræðilegrar tilgátu var tekinn jafnt og 0,05.
Úrslit Til að greina árangur meðferðar var öllum sjúklingum með sykursýki af tegund 2 (n = 147) sem voru á PSSP og NPH-insúlíni skipt í 2 undirhópa: þeir fyrstu voru með 78 sjúklinga sem voru fluttir frá NPH-insúlín til Detemir insúlíns, sá annar - 69 sjúklingar sem voru fluttir frá NPH-insúlíni til Glargin insúlíns. Þegar rannsóknin var tekin upp var tölfræðilega marktækur munur á aldri, sjúkdómslengd, líkamsþyngd, HbA | c stigi, stigi GPN, tilvist fylgikvilla sykursýki og samhliða meinafræði milli hópanna (tafla).
Mat á árangri meðferðar sjúklinga með sykursýki af tegund 2 var gert tvisvar: eftir 3 og 6 mánaða eftirlit. Fram kom veruleg lækkun HbA | c hjá báðum undirhópum sjúklinga með sykursýki af tegund 2 samanborið við grunngildi á síðari stigum eftirlits eftir 3 og 6 mánuði (p i Get ekki fundið það sem þú þarft? Prófaðu val á þjónustu við bókmenntir.
Einstök markmiðsgildi HbAlc stigs náðist hjá 68% sjúklinga með sykursýki af tegund 2 (n = 147), hlutfall sjúklinga með HbAlc stig 7,0-8,0% lækkaði úr 13 í 6% og hlutfall sjúklinga með HbAlc stig> 8 , 0% lækkuðu úr 87 í 8%. Í greiningu
Einkenni hópa sjúklinga með T2DM við upphaf rannsóknarinnar
Breytur Insúlínmeðferð Detemir Insúlínmeðferð Glargin P
Fjöldi sjúklinga, n 78 69
Aldur, ár 59,7 ± 8,6 60 ± 7,3 0,28
Lengd sykursýki af tegund 2, ár 8 ± 5,6 8 ± 5,3 0,67
Líkamsþyngd, kg 83 ± 12,3 90 ± 15,8 0,24
Auðkenni,% 9,8 ± 1,6 9,7 ± 1,8 0,5
Fastandi blóðsykur, mmól / L 11,7 ± 4,2 11,4 ± 4,7 0,34
Hvenær er ávísað insúlíni?
Uppgötvun insúlíns árið 1921 og hagnýt notkun þess var bylting í meðferð sykursýki. Fólk hætti að deyja úr dái af sykursýki. Vegna skorts á öðrum lyfjum á þeim tíma voru sjúklingar með sykursýki af tegund 2 einnig meðhöndlaðir með insúlíni, með mjög góð áhrif. En jafnvel núna, þegar fjöldi sykurlækkandi lyfja í töflum hefur verið þróaður og notaður, er notkun insúlíns nauðsynleg hjá nokkuð stórum flokki sjúklinga með sykursýki af tegund 2.
Í flestum tilvikum er þetta ekki gert af heilsufarsástæðum, heldur til að ná góðu magni af blóðsykri, ef slíku markmiði hefur ekki verið náð með öllum ofangreindum hætti (mataræði, líkamsrækt og sykurlækkandi töflum).
Það ætti að skilja að það getur ekki skaðað líkamann vegna insúlínmeðferðar (til dæmis sjúklingar með sykursýki af tegund 1 sem dæla insúlín í áratugi frá upphafi sjúkdómsins).
Hvað er insúlínstyrkur?
Heilbrigt brisi vinnur stöðugt og getur framleitt nóg insúlín. En með tímanum verður það of lítið. Það eru nokkrar ástæður fyrir þessu:
- Of mikill sykur. Hér erum við að tala um verulega aukningu um meira en 9 mmoll,
- villur í meðferð, þetta geta verið óstaðlað form,
- of mörg lyf tekin.
Aukið magn glúkósa í blóði neyðist til að spyrja sig að með sykursýki, þeir sprauti, þarf ákveðin tegund greiningar að sprauta sig. Auðvitað er þetta insúlín, sem skortir í formi brisi sem framleitt er, en skammtur lyfsins og tíðni lyfjagjafar eru ákvörðuð af lækninum.
Insúlín er ávísað ef ekki er um sykursýkisuppbót að ræða. Það er, þegar það er ómögulegt að ná markmiðum blóðsykurs með töflum, réttri næringu og lífsstílbreytingum.
Oftast tengist skipan insúlíns ekki aðeins brot á ráðleggingum lækna, heldur með eyðingu brisi. Þetta snýst allt um forðann hennar. Hvað þýðir þetta?
Í brisi eru beta-frumur sem framleiða insúlín.
Undir áhrifum ýmissa þátta fækkar þessum frumum á hverju ári - brisi er tæmd. Að meðaltali á sér stað eyðing brisi eftir 8 ár frá greiningu á sykursýki af tegund 2.
Insúlínblöndur
Fyrstu insúlínblöndurnar voru úr dýraríkinu. Þeir voru fengnir úr brisi svína og nautgripa. Undanfarin ár hefur aðallega verið notað mannainsúlín. Síðarnefndu eru fengin með erfðatækni og neyða bakteríur til að mynda insúlín með nákvæmlega sömu efnasamsetningu og náttúrulegt mannainsúlín (þ.e.a.s. það er ekki efni framandi fyrir líkamann). Nú eru erfðatækni-insúlín eiturlyf valin við meðhöndlun allra sjúklinga með sykursýki, þar með talið tegund 2.
Samkvæmt tímalengd aðgerðarinnar eru aðgreindar insúlín stuttar og langvarandi (langvarandi) aðgerðir.

Mynd 7. Skammvirkur insúlínsnið
Stuttverkandi insúlínlyf (einnig kallað einfalt insúlín) eru alltaf gegnsæ. Aðgerðarsnið stuttverkandi insúlínlyfja er eftirfarandi: byrjið eftir 15-30 mínútur, toppið eftir 2-4 klukkustundir, endið eftir 6 klukkustundir, þó að tímabundin verkunarháttur fer eftir skammtinum: því minni skammturinn, því styttri aðgerðin (sjá mynd. 7). Við þekkjum þessar færibreytur og getum sagt að stuttverkandi insúlín verði að gefa á 30 mínútum. fyrir máltíðir, þannig að áhrif þess passa betur við hækkun á blóðsykri.
Nýlega hafa ultrashort efnablöndur einnig birst, svokallaðar insúlínhliðstæður, til dæmis Humalog eða Novorapid. Aðgerðarsnið þeirra er aðeins frábrugðið venjulegu stuttu insúlíni. Þeir byrja að starfa næstum strax eftir gjöf (5-15 mínútur), sem gefur sjúklingnum tækifæri til að fylgjast ekki með venjulegu millibili milli inndælingar og fæðuinntöku, heldur gefa það rétt áður en hann borðar (sjá mynd 8). Hámarksverkunin á sér stað eftir 1-2 klukkustundir og styrkur insúlíns á þessari stundu er hærri miðað við hefðbundið insúlín.

Mynd 8. Ofur stuttverkandi insúlínsnið
Þetta eykur líkurnar á að hafa fullnægjandi blóðsykur eftir að hafa borðað. Að lokum varir áhrif þeirra innan 4-5 klukkustunda, sem gerir þér kleift að neita millimáltíðum ef þú vilt, án þess að hætta á blóðsykursfalli. Þannig verður dagleg venja einstaklingsins sveigjanlegri.

Mynd 9. Insúlínsnið á miðlungs lengd
Langvirkandi (langvarandi) insúlínlyf eru fengin með því að bæta sérstökum efnum við insúlín sem hægir á frásogi insúlíns undir húðinni. Í þessum hópi notast nú aðallega lyf sem eru meðalstór. Snið aðgerða þeirra er sem hér segir: byrjun - eftir 2 klukkustundir, hámark - eftir 6-10 klukkustundir, lok - eftir 12-16 klukkustundir eftir skammti (sjá mynd 9).
Langvarandi insúlínhliðstæður eru fengnar með því að breyta efnafræðilegri uppbyggingu insúlíns. Þeir eru gegnsæir, þess vegna þarf ekki að blanda fyrir inndælingu.Þeirra á milli eru hliðstæður miðlungs verkunarlengd aðgreindar, sem aðgerðarprófíllinn er svipaður og verkunarsnið NPH-insúlíns. Má þar nefna Levemir, sem hefur mjög mikla fyrirsjáanleika aðgerða.

Mynd 10. Prófíll blandaðs insúlíns sem inniheldur 30% stuttverkandi insúlín og 70% meðalverkandi insúlín
Lantus er langverkandi hliðstæða, sem virkar í sólarhring, svo hægt er að gefa það einu sinni á dag sem grunninsúlín. Það hefur ekki hámarksverkun, því eru líkurnar á blóðsykurslækkun á nóttunni og á milli máltíða minni.
Að lokum eru sameinaðir (blandaðir) efnablöndur sem innihalda samtímis insúlín með stuttri eða ultrashort verkun og miðlungs virkni. Ennfremur eru slík insúlín framleidd með mismunandi hlutfalli af „stuttum“ og „löngum“ hlutum: frá 10/90% til 50/50%.

Mynd 11. Venjuleg insúlín seyting
Þannig samanstendur verkunarsnið slíkra insúlína í raun af samsvarandi sniðum einstakra insúlína sem mynda samsetningu þeirra, og alvarleiki áhrifanna fer eftir hlutfalli þeirra (sjá mynd 10).
Samsetning og form losunar
Lyfið er í formi sviflausnar sem er ætlað til gjafar undir húð. Inniheldur mannainsúlín í skammtinum 100 ae / ml. Viðbótarþættir í samsetningu tólsins eru:
- metacresol
- glýserín
- prótamínsúlfat,
- fenól
- sinkoxíð
- natríumvetnisfosfat,
- hreinsað vatn fyrir stungulyf
- lausn af 10% saltsýru,
- 10% natríumhýdroxíð.
Lyfið er sviflausn af hvítum blæ. Lausnin getur eyðilagst og myndað hvítt botnfall. Með léttri hristingu leysist botnfallið auðveldlega upp.
Lyfið er fáanlegt í rörlykjum og sprautupennum. Lyfið í rörlykjunum er sérstök dreifa, sem er notað til lyfjagjafar undir húð. Fáanlegt í 100 ae / ml skammti í 3 ml rörlykjum. Lyfinu er pakkað í þynnupakkningu með fimm rörlykjum. Í pappaumbúðum er ein þynnupakkning og leiðbeiningar um notkun.
Lyfin eru geymd við hitastigið 2 til 8 ° C, á stöðum sem eru verndaðir gegn sól og hita. Það er bannað að frysta. Opnaða rörlykjan er geymd við stofuhita frá 15 ° C til 25 ° C, en ekki lengur en 28 daga.

Lyfið er framleitt í sprautupennum. Humulin penninn inniheldur 100 ae / ml dreifu í 3 ml rúmmáli. Það er ætlað til lyfjagjafar undir húð. Lyfinu er pakkað í fimm sprautupenna í plastbakka. Pakkað í pappakassa ásamt notkunarleiðbeiningum. Tólið er geymt við hitastigið 2 til 8 ° C. Lyfið er varið gegn útsetningu fyrir hita og sólarljósi. Ekki frjósa. Geymið á opnu formi við stofuhita, en ekki meira en 28 daga.
Til er form losunar lyfsins í 10 ml glerflöskum sem er pakkað í pappakassa ásamt notkunarleiðbeiningum. Geymslureglurnar fyrir þessa tegund lyfja eru þær sömu og fyrir fyrri lyf.
Lyfið „Humulin M3“ er insúlín blanda, það inniheldur „Humulin NPH“ og „Humulin Regular“. Lyfið er þægilegt að því leyti að það þarf ekki að útbúa það á eigin spýtur. „Humulin M3“ er dælt vandlega tíu sinnum í hendurnar fyrir notkun. Snúðu 180 gráðum nokkrum sinnum. Slík meðferð hjálpar sviflausninni til að eignast einsleitt efni. Ef hvítir flettir sjást í flöskunni er ekki hægt að nota insúlín, það hefur versnað.
Þættir sem stuðla að eyðingu brisi:
- Hár blóðsykur (meira en 9 mmoll),
- Stórir skammtar af súlfónýlúrealyfjum,
- Óstaðlað form sykursýki.
Sykursýki er ástand þar sem brisi er ekki fær um að seyta nægilegt insúlín til að hjálpa þér að viðhalda eðlilegum blóðsykri (eða blóðsykri), sem er fluttur til ýmissa hluta líkamans og skilar orku.
Orsakir insúlínskorts eru mismunandi en sykursýki af tegund 2 er talin sú algengasta. Helstu áhættuþættir í þessu tilfelli eru fjölskyldusaga sjúkdómsins, þyngd og aldur.
Reyndar ættu flestir sem eru of þungir eða feitir í hinum vestræna heimi ekki að vera hræddir við að fá sykursýki. Þrátt fyrir að þyngd sé mjög mikilvæg er það ekki helsti áhættuþátturinn fyrir þróun hennar. Maturinn sem þú borðar er almennt mikilvægari en þyngdin sjálf. Til dæmis ættir þú að takmarka magn sykraðra drykkja, þar með talið kolsýrt sætt vatn, ávaxtasafi og jafnvel sætt te.
Verkunarháttur og áhrif insúlíns
Insúlínmeðferð er framkvæmd til að koma í veg fyrir eituráhrif á glúkósa og aðlaga framleiðsla beta-frumna með meðalhækkun blóðsykurs. Upphaflega er vanvirkni beta-frumna staðsett í brisi og framleiðir insúlín. Innræn framleiðsla insúlíns er endurheimt með lækkun á sykurmagni í eðlilegt gildi.
Snemma gjöf insúlíns hjá sykursjúkum af tegund 2 er einn af meðferðarúrræðunum með ófullnægjandi blóðsykursstjórnun á stigi mataræðis og æfingarmeðferðar, framhjá stigi töflusamsetningar.
Þessi valkostur er æskilegur fyrir sykursjúka sem kjósa insúlínmeðferð frekar en að nota sykurlækkandi lyf. Og einnig hjá sjúklingum með þyngdartap og með grun um dulda sjálfsofnæmissykursýki hjá fullorðnum.
Árangursrík lækkun á glúkósaframleiðslu í lifur í sykursýki af tegund 2 krefst þess að bæla 2 verkunarhætti: glýkógenólýsu og glúkógenógenes. Gjöf insúlíns getur dregið úr glýkógenólýsu í lifur og myndun glúkóna, svo og aukið næmi á útlægum vefjum fyrir insúlíni. Fyrir vikið verður mögulegt að „gera“ alla grundvallar fyrirkomulag sjúkdómsvaldandi sykursýki af tegund 2.
Jákvæðar niðurstöður insúlínmeðferðar við sykursýki
Það eru jákvæðir þættir við notkun insúlíns, nefnilega:
- fastandi og minnkun á sykri eftir máltíð,
- aukin insúlínframleiðsla í brisi til að bregðast við örvun glúkósa eða fæðuinntöku,
- minnkuð glúkógenmyndun,
- framleiðslu á glúkósa í lifur
- hömlun á glúkagon seytingu eftir að borða,
- breytingar á prófíl lípópróteina og lípíða,
- bæling á fitulýsingu eftir að borða,
- endurbætur á loftfirrtri og loftháðri glýkólýsu,
- minnkun á blóðsykri lípópróteina og próteina.
Meðferð sykursjúkra miðar fyrst og fremst að því að ná og viðhalda markstyrk glýkósýleraðs hemóglóbíns, fastandi blóðsykurs og eftir að hafa borðað. Niðurstaðan verður að draga úr möguleika á þróun og framvindu fylgikvilla.
Innleiðing insúlíns utan frá hefur jákvæð áhrif á umbrot kolvetna, próteina og fitu. Þetta hormón virkjar útfellinguna og hindrar niðurbrot glúkósa, fitu og amínósýra. Það dregur úr sykurmagni með því að auka flutning þess til miðju frumunnar í gegnum frumuvegg fitufrumna og vöðvakvilla, svo og hindra framleiðslu á glúkósa í lifur (glýkógenólýsa og glúkógenós).
Að auki virkjar insúlín fituframleiðslu og hindrar notkun frjálsra fitusýra í orkuumbrotum. Það hindrar próteingreiningu vöðva og örvar próteinframleiðslu.
Ástæður fyrir hormónameðferð
- Arfgengi, - aldur (því eldri sem einstaklingurinn er, því líklegra er að hann veikist), - offita, - taugaálag, - sjúkdómar sem eyðileggja beta-frumur í brisi sem framleiða insúlín: briskrabbamein, brisbólga osfrv., - Veirusýking: lifrarbólga. , hlaupabólu, rauðum hundum, flensu osfrv.
Ef þú hugsar um það, í fyrstu er ekki ljóst hvers vegna þú sprautar hormónasprautur í sykursjúkum. Magn slíks hormóns í líkama sjúks manns er í grundvallaratriðum eðlilegt og oft er verulega farið yfir það.
En málið er flóknara - þegar einstaklingur er með „sætan“ sjúkdóm hefur ónæmiskerfið áhrif á beta-frumur mannslíkamans, þjást brisi, sem er ábyrgur fyrir framleiðslu insúlíns. Slíkir fylgikvillar koma ekki aðeins fram hjá sykursjúkum af annarri gerðinni, heldur einnig þeim fyrstu.
Fyrir vikið deyr mikill fjöldi beta-frumna sem veikir mannslíkamann verulega.
Ef við tölum um orsakir meinafræðinnar, þá er þetta oft vegna offitu, þegar einstaklingur borðar ekki almennilega, hreyfir sig lítið og varla er hægt að kalla hann lífsstíl. Það er vitað að mikill fjöldi aldraðra og miðaldra þjást af umframþyngd, en ekki allir verða fyrir áhrifum af „sætu“ sjúkdómnum.
Svo hvers vegna hefur einstaklingur stundum áhrif á meinafræði, og stundum ekki? Þetta er að mestu leyti vegna tilhneigingar erfðafræðinnar, sjálfsofnæmisárásir geta verið svo alvarlegar að aðeins insúlínsprautur geta hjálpað.
Tegundir insúlíns
Eins og stendur greinast insúlín eftir útsetningu þeirra. Hér er átt við hversu lengi lyfið getur lækkað blóðsykur. Áður en ávísað er meðferð er sérstakt val á skammti lyfsins skylt.
Vegna þess að sykursýki er með margar mismunandi etiologíur, merki, fylgikvilla og auðvitað tegund meðferðar hafa sérfræðingar búið til nokkuð yfirgripsmikla uppskrift til að flokka þennan sjúkdóm. Hugleiddu tegundir, tegundir og stig sykursýki.
I. Sykursýki af tegund 1 (sykursýki háð sykursýki, sykursýki hjá ungum).
Oftast er vart við þessa tegund af sykursýki hjá ungu fólki, oft þunnum. Það er erfitt.
Ástæðan liggur í mótefnum sem framleiddir eru af líkamanum sjálfum sem loka á ß-frumurnar sem framleiða insúlín í brisi. Meðferð byggist á stöðugri notkun insúlíns, með inndælingu, sem og ströngri fylgi við mataræðið.
Frá valmyndinni er nauðsynlegt að útiloka að nota auðveldlega meltanleg kolvetni (sykur, sykur sem inniheldur gosdrykki, sælgæti, ávaxtasafa).
Venjulegur styrkur glúkósa í blóði heilbrigðs manns er ekki minna en 3,6 og ekki meira en 6,1 mmól á lítra í svefni og hungri (á fastandi maga) og ekki meira en 7,0 mmól á lítra eftir máltíð. Hjá þunguðum konum getur hámarkshlutfall hækkað um 50-100% - þetta er kallað barnshafandi sykursýki. Eftir fæðingu normaliserast glúkósastig venjulega á eigin spýtur.
Hjá sjúklingum með vægt form sjúkdómsins er glúkósastig í svefni og hungri venjulega 10-30% hærra en hjá heilbrigðu fólki. Eftir að hafa borðað getur þessi tala farið yfir normið um 20-50%.
Vægt form af insúlínháðri sykursýki þarf ekki sjúklinginn að sprauta insúlín daglega. Það er nóg að fylgja mataræði með mjög lágu kolvetnisinnihaldi, æfa og taka pillur sem örva aukna framleiðslu hormónsins í frumum í brisi.
Hjá fólki með í meðallagi sykursýki er blóðsykur í svefni og hungri 30-50% hærra en venjulega og hægt er að auka það um 50–100% eftir máltíðir. Með slíkum sykursýki er nauðsynlegt að framkvæma daglega insúlínmeðferð með stuttum og meðalstórum insúlínum.
Hjá sjúklingum með alvarlegan sjúkdóm, eða sykursýki af tegund 1, má auka glúkósa á nóttunni og meðan á hungri stendur um 50-100%, og eftir að hafa borðað - nokkrum sinnum. Slíkir sjúklingar þurfa að sprauta insúlín fyrir hverja máltíð, svo og fyrir svefn og á hádegi.
Undirbúningur ætlaður til insúlínmeðferðar er breytilegur í sérstöðu og tímalengd.
Insúlín er skipt í 4 tegundir:
- Bullish.
- Svínakjöt.
- Breytt svínakjöt („mannlegt“).
- Manneskja, búin til af erfðatækni.
Það fyrsta, á 20. áratug síðustu aldar, fékkst sykurlækkandi hormón úr vefjum brisi nautgripanna. Nautgripahormón er frábrugðið mönnum í þremur amínósýrum, svo þegar það er notað veldur það oft alvarlegum ofnæmisviðbrögðum. Sem stendur er það bannað í flestum löndum heims.
Um miðja síðustu öld var sykurlækkandi hormón seytt úr innri líffærum svína.Grísahormón var frábrugðið mönnum aðeins í einni amínósýru, þess vegna var það ólíklegra að það olli ofnæmi, en með langvarandi notkun jók það insúlínviðnám líkamans.
Á níunda áratug 20. aldarinnar lærðu vísindamenn hvernig á að skipta um aðra amínósýru í svínahormóni með sömu amínósýru sem er að finna í mönnum hormón. Þannig að lyfin „manna“ insúlíns fæddust.
Þeir valda nánast ekki óæskilegum áhrifum og eru nú umfangsmestu.
Með þróun erfðatækni hefur mönnum verið lækkað sykurlækkandi hormón að vaxa inni í erfðabreyttum bakteríum. Þetta hormón hefur öflugustu áhrif og hefur engar aukaverkanir.
Samkvæmt verkunartímabilinu er insúlínum skipt í 4 tegundir:
- Stutt.
- Ultrashort.
- Miðlungs.
- Langvarandi aðgerð.
Stuttverkandi lyf hafa sykurlækkandi áhrif í 6-9 klukkustundir. Verkunartími ultrashort insúlíns er tvisvar sinnum minni. Báðar tegundir lyfja eru notaðar til að lækka blóðsykur eftir að hafa borðað. Á sama tíma þarftu að sprauta þig stutt lyf hálftíma áður en þú borðar, og ultrashort - á 10 mínútum.
Lyfjameðferð að meðaltali verkunartími hefur lækningaleg áhrif í 11-16 klukkustundir. Gefa verður þau á 8-12 klukkustunda fresti, að minnsta kosti klukkustund fyrir máltíð.
Langvirk lyf geta dregið úr sykri innan 12-24 klukkustunda. Þau eru hönnuð til að stjórna stigi nætur og morguns glúkósa.

Undanfarin ár hefur hugmyndin um að sykursýki er mjög einstakur sjúkdómur þar sem meðferðaráætlun og bótamarkmið ættu að taka mið af aldri sjúklings, mataræði hans og starfi, tengdum sjúkdómum o.s.frv. Og þar sem það eru engir eins einstaklingar, þá geta það ekki verið alveg sömu ráðleggingar varðandi sykursýki.
Frambjóðandi í læknavísindum
innkirtlafræðingur í hæsta flokknum
Fólk með þessa tegund sykursýki veltir því fyrir sér á hvaða stigi blóðsykursinsúlín er ávísað.
Að jafnaði er í þessu tilfelli mikilvægt að viðhalda getu brisi til að framleiða mannainsúlín. Ef sjúklingurinn fær ekki viðeigandi meðferð getur hann einfaldlega dáið.
Sykursýki af þessari algengu gerð er miklu flóknari en veikindi af annarri gerðinni. Ef það er fáanlegt er magn insúlíns sem framleitt er hverfandi eða að öllu leyti fjarverandi.
Þess vegna er líkami sjúklings ekki fær um að takast á við aukið magn sykurs á eigin spýtur. Svipuð hætta er táknuð með lágu stigi efnisins - þetta getur leitt til óvæntra dáa og jafnvel dauða.
Mjög mikilvægt er að fylgja ráðleggingum sérfræðinga og framkvæma meðferð með því að nota tilbúið insúlín.
Ekki gleyma reglulegu eftirliti með sykurinnihaldi og standast venjubundna skoðun.
Þar sem einstaklingur með fyrsta form sjúkdómsins getur einfaldlega ekki lifað án insúlíns er nauðsynlegt að taka þetta vandamál alvarlega.
Ef sjúklingur á ekki í erfiðleikum með að vera of þungur og upplifir ekki of mikið tilfinningalegt ofálag, er ávísað insúlíni í ½ - 1 einingu 1 sinni á dag miðað við 1 kg líkamsþunga. Á sama tíma virkar ákafur insúlínmeðferð sem hermir eftir náttúrulegri seytingu hormónsins.
Reglur um insúlínmeðferð þurfa að uppfylla þessi skilyrði:
- lyfið verður að fara í líkama sjúklingsins í nægu magni til að nýta glúkósa,
- insúlín utanaðkomandi ætti að verða algjör eftirlíking af basaleytingu, það er það sem brisi framleiðir (þar með talinn hæsti punktur útskilnaðar eftir að hafa borðað).
Kröfurnar sem taldar eru upp hér að ofan skýra insúlínmeðferðarmeðferð þar sem dagskammti er skipt í langvarandi eða skammvirkandi insúlín.
Löng insúlín eru oftast gefin á morgnana og á kvöldin og líkir algerlega eftir lífeðlisfræðilegu afurðinni á starfsemi brisi.
Mælt er með því að taka stutt insúlín eftir máltíð sem er rík af kolvetnum. Skammtar af þessari tegund insúlíns eru ákvarðaðir hver fyrir sig og ákvarðast af fjölda XE (brauðeininga) við tiltekna máltíð.

Þegar aðgerð er gerð er hægt að skipta öllum insúlínum með skilyrðum í eftirfarandi hópa:
- ofur stutt aðgerð
- stutt aðgerð
- miðlungs aðgerð
- langvarandi aðgerð.
Ultrashort insúlín byrjar að virka 10-15 mínútum eftir inndælingu. Áhrif þess á líkamann varir í 4-5 klukkustundir.
Stuttverkandi lyf byrja að virka að meðaltali hálftíma eftir inndælingu. Lengd áhrifa þeirra er 5-6 klukkustundir. Ultrashort insúlín má gefa annað hvort strax fyrir eða strax eftir máltíð. Mælt er með því að gefa stutt insúlín aðeins fyrir máltíð þar sem það byrjar ekki að virka svona hratt.
Miðlungsvirk insúlín, þegar það er tekið, byrjar að draga úr sykri aðeins eftir 2 klukkustundir og tími almennra verkunar þess er allt að 16 klukkustundir.
Langvarandi lyf (framlengd) byrja að hafa áhrif á umbrot kolvetna eftir 10-12 klukkustundir og skiljast ekki út úr líkamanum í sólarhring eða meira.
Öll þessi lyf hafa mismunandi verkefni. Sum þeirra eru gefin strax fyrir máltíð til að stöðva blóðsykursfall eftir fæðingu (aukning á sykri eftir að borða).
Miðlungs og langverkandi insúlín eru gefin til að viðhalda marksykursgildi stöðugt allan daginn. Skammtar og lyfjagjöf eru valdir fyrir sig fyrir hvert sykursýki, byggt á aldri hans, þyngd, einkennum sykursýki og tilvist samtímis sjúkdóma.
Það er til áætlun um insúlíngjöf til sjúklinga sem þjást af sykursýki, sem kveður á um ókeypis veitingu lyfsins til allra þeirra sem þurfa.

Það eru til margar tegundir og nöfn insúlíns fyrir sykursýki á lyfjamarkaði í dag og með tímanum verða enn fleiri. Insúlín er deilt samkvæmt aðalviðmiðuninni - hversu lengi það dregur úr blóðsykri eftir inndælingu. Eftirfarandi tegundir insúlíns eru fáanlegar:
- ultrashort - þeir starfa mjög fljótt,
- stuttar eru hægar og sléttari en stuttar,
- meðaltími aðgerða („miðill“),
- langverkandi (framlengdur).
Árið 1978 voru vísindamenn þeir fyrstu sem notuðu erfðatækniaðferðir til að „neyða“ Escherichia coli Escherichia coli til að framleiða mannainsúlín. Árið 1982 hóf bandaríska fyrirtækið Genentech fjöldasölu sína.
Fyrir þetta var insúlín frá nautgripum og svínakjöti notað. Þau eru frábrugðin mönnum og valda því oft ofnæmisviðbrögðum.
Hingað til er dýrainsúlín ekki lengur notað. Sykursýki er meðhöndluð gegnheill með sprautum af erfðabreyttu mannainsúlíni.
Einkenni insúlínlyfja
| Gerð insúlíns | Alþjóðlegt nafn | Verslunarheiti | Aðgerðarsnið (venjulegir stórir skammtar) | Aðgerðarsnið (lítið kolvetni mataræði, litlir skammtar) | |||
|---|---|---|---|---|---|---|---|
| Byrjaðu | Toppur | Lengd | Byrjaðu | Lengd | |||
| Ultrashort verkun (mannainsúlín hliðstæður) | Lizpro | Humalogue | Eftir 5-15 mínútur | Eftir 1-2 tíma | 4-5 klukkustundir | 10 mín | 5 klukkustundir |
| Aspart | NovoRapid | 15 mín | |||||
| Glulisin | Apidra | 15 mín | |||||
| Stutt aðgerð | Leysanlegt erfðabreytt insúlín úr mönnum | Actrapid NM Venjulegt humulin Insuman Rapid GT Biosulin P Insuran R Gensulin r Rinsulin P Rosinsulin P Humodar R | Eftir 20-30 mínútur | Eftir 2-4 tíma | 5-6 klukkustundir | Eftir 40-45 mín | 5 klukkustundir |
| Miðlungs lengd (NPH-insúlín) | Isofan Insulin Human Genetic Engineering | Protafan NM Humulin NPH Insuman Bazal Biosulin N Insuran NPH Gensulin N Rinsulin NPH Rosinsulin C Humodar B | Eftir 2 tíma | Eftir 6-10 tíma | 12-16 klst | Eftir 1,5-3 klukkustundir | 12 klukkustundir ef sprautað er á morgnana, 4-6 tíma, eftir inndælingu á nóttunni |
| Langvirk - Analog of Human Insulin | Glargin | Lantus | Eftir 1-2 tíma | Ekki gefið upp | Allt að sólarhring | Hefst hægt innan 4 klukkustunda | 18 klukkustundir ef sprautað er á morgnana, 6-12 klukkustundir eftir inndælingu á nóttunni |
| Detemir | Levemire |
Síðan á 2. áratugnum fóru nýjar útbreiddar tegundir insúlíns (Lantus og Glargin) að fjarlægja NPH-insúlín á meðalstóran tíma (protafan). Nýjar útbreiddar tegundir insúlíns eru ekki bara mannainsúlín, heldur eru hliðstæður þeirra, þ.e.a.s breyttar, bættar, samanborið við raunverulegt mannainsúlín. Lantus og Glargin endast lengur og sléttari og eru ólíklegri til að valda ofnæmi.
Líklegt er að með því að skipta um NPH-insúlín með Lantus eða Levemir sem lengd (basal) insúlín mun það bæta árangur þinn með sykursýki. Ræddu þetta við lækninn þinn. Lestu meira í greininni „Útbreiddur insúlín Lantus og Glargin. Miðlungs NPH-insúlínprótafan. “
Seint á tíunda áratugnum birtust ultrashort hliðstæður af Humalog insúlín, NovoRapid og Apidra. Þeir kepptu við stutt mannainsúlín.

Mjög stuttverkandi insúlínhliðstæður byrja að lækka blóðsykur innan 5 mínútna eftir inndælingu. Þeir starfa sterklega, en ekki lengi, ekki meira en 3 klukkustundir.
Við skulum bera saman aðgerðarsniðið á hinni öfgafullu skammvirku hliðstæðu og „venjulegu“ stutta insúlíninu á myndinni.
Lestu greinina „Ultrashort insúlín Humalog, NovoRapid og Apidra. Stutt mannainsúlín. “
Athygli! Ef þú ert á lágkolvetna mataræði til að meðhöndla sykursýki af tegund 1 eða tegund 2, þá er skammverkandi insúlín manna betra en mjög stuttverkandi insúlínhliðstæður.
Hvernig og hvers vegna sykursýki þróast
Í fyrsta lagi ættir þú að borga eftirtekt til hás blóðsykurs. Þegar vísbending um meira en 6 mmól / l í blóði bendir til þess að nauðsynlegt sé að breyta mataræðinu.
Í sama tilfelli, ef vísirinn nær níu, er það þess virði að huga að eiturhrifum. Svipað magn glúkósa drepur næstum beta-frumur í brisi í sykursýki af tegund 2.
Þetta ástand líkamans hefur jafnvel hugtakið eiturhrif á glúkósa. Þess má geta að þetta er ekki enn vísbending um skjótan gjöf insúlíns, í flestum tilvikum reyna læknar fyrst á ýmsar íhaldssamar aðferðir.
Oft hjálpa mataræði og ýmis nútímalyf fullkomlega að takast á við þennan vanda. Hve lengi seinkun á insúlínneyslu veltur eingöngu á ströngu fylgni við reglur sjúklingsins sjálfs og visku hvers læknis sérstaklega.
Stundum er aðeins nauðsynlegt að ávísa lyfjum tímabundið til að endurheimta náttúrulega framleiðslu insúlíns, í öðrum tilvikum eru þau nauðsynleg ævilangt.
Eiginleikar insúlínmeðferðar fyrir börn og barnshafandi konur
Barnshafandi konum, mæðrum og börnum yngri en 12 ára sem greinast með sykursýki af tegund II er ávísað insúlínmeðferð með nokkrum takmörkunum.
Börnum er sprautað með insúlíni með hliðsjón af eftirfarandi kröfum:
- til að draga úr daglegum fjölda inndælingar, er ávísað samsettum inndælingum þar sem hlutfall milli lyfja með stuttan og miðlungs lengd er valið sérstaklega,
- Mælt er með því að ávísa álagsmeðferð eftir að hafa náð tólf ára aldri,
- við skammtaaðlögun skammta er kennt að breytingin milli fyrri og síðari inndælingar sé ósönn að liggja á bilinu 1,0 ... 2,0 ae.
Þegar haldið er námskeið í insúlínmeðferð fyrir barnshafandi konur er nauðsynlegt að fylgja eftirfarandi reglum:
- sprautur af lyfjum á morgnana, fyrir morgunmat, glúkósastig ætti að vera á bilinu 3,3-5,6 mmól / lítra,
- eftir að hafa borðað ætti mólþéttni glúkósa í blóði að vera á bilinu 5,6-7,2 millimól / lítra,
- til að koma í veg fyrir blóðsykursfall á morgnana og síðdegis í sykursýki af tegund I og II, þarf að minnsta kosti tvær sprautur,
- fyrir fyrstu og síðustu máltíð eru sprautur framkvæmdar með stuttum og meðalstórvirkum insúlínum,
- til að útiloka nótt og „fyrirfram“ blóðsykurshækkun, gerir það kleift að sprauta blóðsykurslækkandi lyfi fyrir kvöldmat, sprautað strax fyrir svefn.
Einkenni sykursýki
Áður en þú kemst að því hvenær insúlín er þörf fyrir meinafræði af annarri gerð munum við komast að því hvaða einkenni benda til þróunar á „sætum“ sjúkdómi. Háð klínískum einkennum eru svolítið mismunandi eftir því hver sjúkdómurinn er og hvers kyns einkenni sjúklingsins er.
Í læknisstörfum er einkennum skipt í aðalmerki, svo og aukareinkenni. Ef sjúklingur er með sykursýki eru einkennin pólýúruía, fjölsótt og fjölritun. Þetta eru þrír meginþættirnir.
Alvarleiki klínískrar myndar fer eftir næmi líkamans fyrir hækkun á blóðsykri, svo og stigi hans. Tekið er fram að við sama styrk, finna sjúklingar fyrir mismunandi styrkleika einkenna.
Lítum nánar á einkennin:
- Fjöl þvaglát einkennist af tíðum og ríkulegum þvaglátum, aukningu á sértækni þvags á dag. Venjulega ætti enginn sykur í þvagi að vera, þó með T2DM greinist glúkósa með rannsóknarstofuprófum. Sykursjúkir nota klósettið oft á nóttunni þar sem uppsafnaður sykur fer úr líkamanum í gegnum þvag, sem leiðir til mikillar ofþornunar.
- Fyrsta merkið er nátengt saman við hið síðara - fjölsótt, sem einkennist af stöðugri löngun til að drekka. Að svala þorsta þínum er nógu erfitt, þú getur sagt meira, næstum ómögulegt.
- Prentun er einnig „þorsti“, en ekki vökvi, heldur matur - sjúklingurinn borðar mikið, en getur ekki fullnægt hungrið.
Með fyrstu tegund sykursýki, á móti aukinni matarlyst, sést mikil lækkun á líkamsþyngd. Ef tíminn beinist ekki að þessum aðstæðum leiðir myndin til ofþornunar.
Minniháttar merki um innkirtla meinafræði:
- Kláði í húð, slímhúð í kynfærum.
- Vöðvaslappleiki, langvarandi þreyta, lítil hreyfing leiðir til alvarlegrar þreytu.
- Þurrkur í munni sem vökvaneysla kemst ekki framhjá.
- Tíð mígreni.
- Vandamál í húðinni sem erfitt er að meðhöndla með lyfjum.
- Tómleiki í höndum og fótum, skert sjónskyn, tíð kvef og öndunarfærasýking, sveppasýking.
Samhliða aðal- og aukareinkennum einkennist sjúkdómurinn af sérstökum einkennum - lækkun á ónæmisstöðu, lækkun sársaukaþröskuldar, vandamál með ristruflanir hjá körlum.
Þegar sykursýki af tegund I er rétt að byrja að þroskast í líkama barns eða unglinga er erfitt að ákvarða það strax.
Sykursýki þróast í flestum tilfellum smám saman og aðeins sjaldan þróast sjúkdómurinn hratt, ásamt aukningu á glúkósa að mikilvægu stigi með ýmsum dái vegna sykursýki.
Fyrstu einkenni sykursýki
- stöðug þorstatilfinning, - stöðugur munnþurrkur, - aukin þvagmyndun (aukin þvagræsing), - aukinn þurrkur og mikill kláði í húð, - aukin tilhneiging til húðsjúkdóma, ristill, - langvarandi lækning á sárum, - mikil lækkun eða aukning á líkamsþyngd, - óhófleg svitamyndun, máttleysi í vöðvum.
Merki um sykursýki
- tíð höfuðverkur, yfirlið, meðvitundarleysi, - skert sjón, - hjartaverkir, - dofi í fótleggjum, verkir í fótum, - minnkað næmi húðarinnar, sérstaklega á fótum, - þroti í andliti og fótleggjum, - stækkuð lifur, - langvarandi sár gróa , - háan blóðþrýsting, - sjúklingurinn byrjar að gefa frá sér lyktina af asetoni.
Engin sprautumeðferð
Margir sykursjúkir grípa ekki til inndælingar því þá er ekki hægt að losna við þær.En slík meðferð er ekki alltaf árangursrík og getur valdið alvarlegum fylgikvillum.
Inndælingar gera þér kleift að ná eðlilegu stigi hormónsins þegar töflurnar ríða ekki lengur. Með sykursýki af tegund 2 er möguleiki á að það sé mjög mögulegt að skipta aftur yfir í töflur.
Þetta gerist í tilvikum þar sem ávísað er sprautum í stuttan tíma, til dæmis í undirbúningi fyrir skurðaðgerð, þegar barn er borið eða með barn á brjósti.
Stungulyf hormónsins geta fjarlægt álagið frá þeim og frumurnar hafa tækifæri til að ná sér. Á sama tíma mun mataræði og heilbrigður lífsstíll aðeins stuðla að þessu. Líkurnar á þessum möguleika eru aðeins fyrir hendi ef fullu samræmi við mataræðið og ráðleggingar læknisins. Margt fer eftir einkennum líkamans.
Meginreglur insúlínmeðferðar eru mjög einfaldar. Eftir að heilbrigður einstaklingur hefur borðað losar brisi hans réttan skammt af insúlíni út í blóðið, glúkósa frásogast af frumunum og magn hans lækkar.
Hjá fólki með sykursýki af tegund 1 og tegund 2, af ýmsum ástæðum, er þetta fyrirkomulag skert, svo það verður að líkja eftir handvirkt. Til að reikna út nauðsynlegan skammt af insúlíni á réttan hátt þarftu að vita hversu mikið og með hvaða afurðum líkaminn fær kolvetni og hversu mikið insúlín er þörf fyrir vinnslu þeirra.
Magn kolvetna í mat hefur ekki áhrif á kaloríuinnihald þess, svo það er skynsamlegt að telja hitaeiningar ef sykursýki af tegund I og II fylgja ofþyngd.
Með sykursýki af tegund I er ekki alltaf þörf á mataræði, sem ekki er hægt að segja um sykursýki af tegund II. Þess vegna verður hver sjúklingur með sykursýki af tegund I að mæla blóðsykurinn sjálfstætt og reikna insúlínskammtana rétt.
Áður en meðferð hefst er nauðsynlegt að framkvæma nákvæma greiningu á líkamanum, sem Jákvæðar batahorfur ráðast af þessu.
- lækka blóðsykur, - staðla umbrot, - koma í veg fyrir þróun fylgikvilla sykursýki.
Ennfremur er meðferð mismunandi eftir tegund sykursýki. Við skulum skoða þau sérstaklega.
Meðferð við sykursýki af tegund 1 (insúlínháð)
Eins og við nefndum þegar í miðri greininni, í kaflanum „Flokkun sykursýki“, þurfa sjúklingar með sykursýki af tegund 1 stöðugt insúlínsprautur, því líkaminn getur ekki sjálfur framleitt þetta hormón í nægu magni. Aðrar aðferðir til að bera insúlín í líkamann, nema sprautur, eru ekki til nú sem stendur. Insúlínbundnar töflur fyrir sykursýki af tegund 1 hjálpa ekki.
- mataræði, - framkvæmd skammtaðs einstaklingsbundinnar líkamsáreynslu (DIF).
Sjálfeftirlit með insúlínmeðferð
Ef þú ert með svo alvarlega sykursýki að þú þarft að gera skjót insúlínsprautur áður en þú borðar, er það ráðlegt að halda stöðugt algeru sjálfu eftirliti með blóðsykri. Ef þú þarft að sprauta þig með langvarandi insúlíni á kvöldin og / eða á morgnana, án þess að sprauta hratt insúlín fyrir máltíðina, til að mæla sykursýki, þá þarftu bara að mæla sykurinn á morgnana á fastandi maga og á kvöldin áður en þú ferð að sofa.
Framkvæmdu samtals blóðsykursstjórnun 1 dag í viku, og helst 2 daga í viku. Ef það kemur í ljós að sykurinn þinn er að minnsta kosti 0,6 mmól / l yfir eða undir markmiðunum, þá þarftu að leita til læknis og breyta einhverju.
Greinin veitir grunnupplýsingar sem allir sjúklingar með sykursýki af tegund 1 eða tegund 2 sem fá insúlínsprautur þurfa að vita. Aðalmálið er að þú lærðir hvaða tegundir insúlíns eru til, hvaða eiginleika þeir hafa og einnig reglur um geymslu insúlíns svo að það versni ekki.
Ég mæli eindregið með því að þú lesir vandlega allar greinarnar í „Insúlín til meðferðar á sykursýki af tegund 1 og tegund 2“ ef þú vilt ná góðum skaðabótum vegna sykursýkinnar. Og auðvitað, fylgdu vandlega lágkolvetnamataræði.
Lærðu hvað ljósálagsaðferðin er.Notaðu það til að halda stöðugum venjulegum blóðsykri og komast yfir með lágmarks skömmtum af insúlíni.
Lyfjafræði lyfsins
Humulin insúlín er blóðsykurslækkandi lyf. Vísar til meðalverkandi insúlíns. „Humulin NPH“ er próteinhormón úr brisi í mönnum af DNA raðbrigðategundinni. Megintilgangur þess er að staðla umbrot glúkósa. Insúlín hefur einnig and-katabolísk og vefaukandi áhrif, hefur áhrif á mismunandi vefi líkamans. Á sama tíma eykst magn glýkógens, glýseríns og fitusýra í vöðvunum. Aukning er á inntöku amínósýra. Ketogenesis, glýkógenólýsa, fitusækni, niðurbrot próteina, glúkógenes myndun Amínósýrur losna.

Humulin NPH er meðalverkandi lyf. Það hefst áhrif klukkutíma eftir að hún var kynnt. Hámarksáhrif eiga sér stað á svæðinu 2-8 klukkustundir eftir að það er komið í líkamann. Lengd lyfsins er 18-20 klukkustundir. Áhrif insúlíns hafa áhrif á skammta, stungustað, líkamlega virkni sjúklings.
Lyfinu er ekki dreift jafnt um vefi líffæranna. Það fer ekki yfir fylgju og fer ekki í brjóstamjólk. Það brotnar niður undir áhrifum insúlínasa. Umbrot í nýrum og lifur. Það skilst út um nýru líffæri.
Ábendingar til notkunar
Vísbending um skipan „Humulin“ er sykursýki og ástand líkamans, þar sem skortur er á insúlíni framleitt af mönnum. Í þessu tilfelli er insúlínmeðferð nauðsynleg. Annað lyf sem notað er á meðgöngu hjá konum sem þjást af sykursýki.

Frábendingar
Ekki er hægt að ávísa „Humulin“ insúlíni ef það er ofnæmi fyrir efnunum sem mynda lyfið. Ekki má nota lyfið við blóðsykurslækkun.
Ef Humulin er notað á meðgöngu, skal fylgjast vel með slíkum sjúklingum. Þörf fyrir insúlín minnkar á fyrsta þriðjungi meðgöngu og eykst í II og III. Við fæðingu og eftir fæðingu minnkar ósjálfstæði af insúlíni verulega. Konur sem þjást af sykursýki þurfa að upplýsa lækninn tímanlega um upphaf eða komandi meðgöngu. Meðan á brjóstagjöf stendur getur verið þörf á að leiðrétta insúlín.
„Humulin NPH“: notkunarleiðbeiningar

Skammtur lyfsins er ákveðinn af lækni fyrir hvern sjúkling fyrir sig. Fer eftir blóðsykursgildi. Lyfið við sykursýki er gefið undir húð. Innspýting í vöðva er leyfð. Ekki má nota Humulin NPH í bláæð í bláæð.
Lyfið sem gefið er ætti að hafa stofuhita. Stungulyf undir húðinni er sprautað inn á svæðið á öxl, kviði, rassi og læri. Stungustaðirnir skiptast til skiptis. Þegar lyfið er gefið undir húð skal gæta þess að sprautan fari ekki í æð. Eftir gjöf insúlíns ætti ekki að nudda stungustaðinn.
Allir sjúklingar ættu að vera þjálfaðir í réttri notkun tækisins til að gefa insúlínlyf. Meðferðaráætlunin sem gefin er lyfjunum sem allir velja sér.
Ef lyfið er notað í skothylki, þarf að rúlla Humulin rörlykjum örlítið á milli lófanna, fyrir um það bil tíu sinnum. Snúa verður sama magni 180 ° þar til botnfallið er alveg uppleyst í insúlíninu. Eftir þessar aðgerðir ætti lausnin að fá einsleitan gruggugan blær.

Ekki þarf að hrista rörlykjuna skörpum, þetta mun leiða til froðuleika sem truflar réttan skammtasett.
Inni í rörlykjunni er lítil glerkúla. Það stuðlar að betri blöndu af insúlíni. Ekki nota insúlín ef flögur birtast vegna blöndunar lausnarinnar.
Skothylki eru hönnuð á þann hátt að þau geta ekki blandað mismunandi tegundum insúlíns.Þeim er ekki ætlað að vera endurnýtanleg eða áfyllt.
Hvernig á að nota lyfið úr 10 ml hettuglasi, ekki meðfylgjandi í rörlykjum og sprautupennum? Með þessu formi insúlíns er innihald hettuglassins safnað í insúlínsprautu. Læknirinn ávísar skammtinum fyrir sig. Strax eftir að sprautan hefur verið notuð er nálinni eytt.
Nálin er fjarlægð strax eftir inndælingu, þetta tryggir ófrjósemi og kemur í veg fyrir leka lyfsins, kemur í veg fyrir að loft komist inn og stíflist nálina. Nálir eru ekki endurnýttar af öðru fólki. Hettuglös eru notuð þar til þau eru tóm. Til notkunar er hægt að nota einnota insúlínsprautupenna.
„Humulin NPH“ er hægt að gefa ásamt „Humulin Regular“. Til að framkvæma inndælinguna er stuttverkandi insúlín („Humulin Regular“) fyrst dregið inn í sprautuna og síðan miðlungsvirk lyf. Þessi blanda er útbúin strax fyrir lyfjagjöf. Ef þörf er á nákvæmri insúlíngjöf hvers hóps er sérstök sprauta valin fyrir Humulin NPH og Humulin Regular.
Aukaverkanir
Þegar „Himulin“ er notað (penninn auðveldar gjöf lyfsins mjög og hentar þeim sem eru hræddir við nálar) geta aukaverkanir komið fram. Sérstaklega hafa sjúklingar áhyggjur af blóðsykursfalli. Það getur leitt ekki aðeins til lélegrar heilsu, heldur einnig til meðvitundarleysis og jafnvel dauða.
Þegar lyfið er notað má sjá staðbundin ofnæmisviðbrögð. Þau koma fram í formi roða í húðinni, bólga og kláði á stungustað. Neikvæð viðbrögð líða á nokkrum dögum. Slík viðbrögð líkamans eru ekki alltaf tengd innleiðingu insúlíns. Þetta geta verið afleiðingar rangrar sprautunar.
Almenn ofnæmisviðbrögð eru viðbrögð beint við insúlíni. Þau, ólíkt staðbundnum viðbrögðum, eru nokkuð alvarleg. Þetta almennur kláði, mæði, aukinn hjartsláttartíðni, öndunarerfiðleikar, of mikil svitamyndun. Þessi viðbrögð líkamans eru lífshættuleg og þarfnast tafarlausrar meðferðar.

Við langvarandi notkun insúlíns getur fitukyrkingur komið fram á stungustað.
Ofskömmtun
Ofskömmtun mannainsúlíns getur valdið blóðsykurslækkun sem fylgir einkennum eins og svefnhöfgi, hraðsláttur, sviti, höfuðverkur, uppköst viðbragðs. Með umfram insúlín kemur skjálfti fram í líkamanum, óhófleg bleikja í húð og rugl hugsana.
Við langvarandi meðferð með mannainsúlíni geta einkenni blóðsykurslækkunar breyst.
Vægt blóðsykursfall er stöðvað með inntöku á litlu magni af sykri eða glúkósa. Í sumum tilvikum er nauðsynlegt að leiðrétta insúlínskammtinn, hreyfingu og mataræði. Með því að nota glúkagon undir húð og í vöðva er skammtaaðlögun framkvæmd á miðlungsmiklum og alvarlegum stigum blóðsykursfalls og síðan er inntaka kolvetna.
Með alvarlegu stigi blóðsykursfalls koma dá, krampar í útlimum, taugasjúkdómar. Við þetta ástand er glúkagon notað eða glúkósalausn gefin í bláæð. Strax eftir að sjúklingur er meðvitaður aftur þarf hann að taka mat sem inniheldur mikið magn kolvetna. Þetta mun hjálpa til við að forðast endurtekna blóðsykurslækkandi kreppu.
Lyf milliverkanir
Hægt er að auka skammtinn af insúlíni þegar ávísað er lyfjum sem geta aukið sykurmagnið í blóði. Í fyrsta lagi er það:
- getnaðarvarnir ætlaðar til inntöku,
- sykurstera,
- beta-adrenvirka örva, þar á meðal terbutalín, ritodrín og salbútamól,
- danazól
- þvagræsilyf fyrir tíazíð,
- skjaldkirtilshormón,
- díoxoxíð
- klórprótixen,
- litíumkarbónat
- díoxoxíð
- nikótínsýra
- isoniazid
- afleiður fenótíazíns.
Nauðsynlegt getur verið að minnka skammtinn af insúlínblöndu þegar þú notar lyf sem lækka blóðsykur.Þessi lyf fela í sér:
- beta-blokkar,
- lyf sem innihalda etanól,
- vefaukandi sterar
- tetracýklín
- fenfluramine,
- guanethidine,
- blóðsykurslækkandi lyf til inntöku,
- salisýlöt, þar á meðal asetýlsalisýlsýra,
- súlfónamíð sýklalyf,
- þunglyndislyf sem eru mónóamínoxíðasa hemlar,
- ACE hemlar svo sem captopril og enalapril,
- oktreotíð
- angíótensín II viðtakablokka.
Einkenni blóðsykursfalls geta verið dulið með því að nota klónidín, beta-blokka og reserpín.
Ekki ætti að blanda dýrainsúlíni við mannainsúlín þar sem áhrif slíkrar blöndu á líkamann hafa ekki verið rannsökuð. Hvernig hefur ekki verið rannsakað áhrif á líkama blöndu mannainsúlína ýmissa framleiðenda.
Sérstakar leiðbeiningar
Að flytja sjúkling frá einni insúlínblöndu yfir í annan ætti aðeins að vera undir eftirliti læknis. Líklegt er að sjúklingar þurfi skammtaaðlögun. Nauðsyn fyrir aðlögun skammta getur komið fram bæði eftir fyrsta gjöf nýs insúlínblöndu og eftir nokkurra vikna notkun.

Einkenni blóðsykursfalls með tilkomu mannainsúlíns eru frábrugðin þeim sem koma upp þegar insúlín úr dýraríkinu er notað.
Um leið og blóðsykursgildið er stöðugt hverfa öll eða sum einkenni blóðsykursfalls. Varað skal við sjúklingum um þennan eiginleika fyrirfram.
Einkenni blóðsykursfalls hjá sjúklingum breytast af og til, geta orðið minna áberandi ef sjúklingur hefur þjáðst af sykursýki í langan tíma, þjáist af taugakvilla vegna sykursýki og er meðhöndlaður með beta-blokkum.
Ekki gleyma því að notkun skammta sem er meiri en læknirinn hefur mælt með og synjun á insúlínmeðferð getur valdið blóðsykurshækkun og ketónblóðsýringu með sykursýki.
Ósjálfstæði minnkar við truflun á skjaldkirtli og nýrnahettum heiladinguls. Sama sést með nýrna- og lifrarbilun. Þörf fyrir insúlín eykst við flutning ákveðinna sjúkdóma, svo og með taugaálagi, með aukinni hreyfingu og með breytingu á næringarkerfinu. Í öllum ofangreindum aðstæðum þarf að aðlaga skammta insúlíns.
Þegar blóðsykurslækkun kemur fram minnkar ekki aðeins styrkur athyglinnar, heldur einnig hraðinn á geðhreyfingarviðbrögðum. Vegna þessa er ekki nauðsynlegt að keyra bíl í þessu ástandi og vinna með flókin búnað sem þarfnast sérstakrar athygli.
Lyfjakostnaður
Insúlín með sykursýki er ómissandi lyf. Það er hægt að kaupa það í apótekinu, en aðeins með lyfseðli. Kostnaður við Humulin insúlín sviflausn upp á 100 ae / ml í 10 ml hettuglasi er breytilegur um 600 rúblur, verð á Humulin 100 ae / ml af 3 ml með 5 rörlykjum sveiflast um 1000 rúblur. Verð á Humulin Regular 100 ae / ml með rúmmáli 3 ml með 5 rörlykjum er 1150 rúblur. Hægt er að kaupa Humulin M3 fyrir 490 rúblur. Pakkningin inniheldur fimm sprautupenna.
Insúlínmeðferð
Það er vel þekkt að hjá heilbrigðu fólki er insúlínframleiðsla á daginn stöðugt á tiltölulega litlu stigi - þetta er kallað basal, eða bakgrunnur, seyting insúlíns (sjá mynd 11).

Mynd 12. Innleiðing insúlíns samkvæmt áætluninni: tvær sprautur af langvarandi insúlíni
Til að bregðast við hækkun á blóðsykri (og mestu breytingin á sykurmagni á sér stað eftir inntöku kolvetna matvæla) eykst losun insúlíns í blóðið nokkrum sinnum - þetta er kallað matseyting insúlíns.
Þegar sykursýki er meðhöndlað með insúlíni, annars vegar langar mig til að komast nær því sem gerist hjá heilbrigðum einstaklingi. Aftur á móti væri æskilegt að gefa insúlín sjaldnar. Þess vegna er fjöldi insúlínmeðferðarmeðferðar nú notaður.Tiltölulega sjaldan er hægt að fá góðan árangur með innleiðingu langvarandi verkunar insúlíns einu sinni eða tvisvar á dag (sjá mynd 12). Venjulega eru þessir valkostir notaðir við töku sykurlækkandi töflna. Ljóst er að í þessu tilfelli er aukning á blóðsykri á daginn og toppar hámarks sykurlækkandi áhrifa insúlíns ekki alltaf saman í tíma og alvarleika áhrifa.
Oftast, við meðhöndlun á sykursýki af tegund 2, er slík meðferð notuð þegar insúlín er gefið stutt og meðalstórt tvisvar á dag. Það er kallað hefðbundin insúlínmeðferð.
Í tengslum við ofangreindar breytur varðandi verkun insúlínblöndunnar krefst þessi aðferð að sjúklingurinn verði að hafa þrjár aðal- og þrjár millimáltíðir og æskilegt er að magn kolvetna í þessum máltíðum sé það sama á hverjum degi. Auðveldari valkostur fyrir þessa meðferðaráætlun væri að gefa blandað insúlín tvisvar á dag.
Í sumum tilvikum gætir þú þurft slíka meðferð með insúlíngjöf, sem líkist mest náttúrulegri framleiðslu insúlíns með heilbrigðu brisi. Það er kallað aukin insúlínmeðferð eða meðferðar með margföldum sprautum.
Hlutverk grunnseytingar insúlíns í þessu tilfelli er leikið af insúlínblöndur með langvarandi verkun. Og til að skipta um matseytingu insúlíns eru stuttverkandi insúlínblöndur notaðar sem hafa skjót og áberandi sykurlækkandi áhrif.
Algengasta meðferðaráætlunin fyrir þessa meðferðaráætlun er eftirfarandi samsetta inndælingar:
1. Að morgni (fyrir morgunmat) - kynning á stuttu og langvarandi insúlíni.
2. Síðdegis (fyrir kvöldmat) - stutt insúlín.
3. Að kvöldi (fyrir kvöldmat) - stutt insúlín.
4. Á nóttunni - kynning á langvarandi insúlíni.
Það er mögulegt að nota eina inndælingu af Lantus langverkandi insúlínhliðstæðum í stað tveggja insúlínsprautna á miðlungsmikilli tíma. Þrátt fyrir fjölgun inndælingar gerir áætlunin með aukinni insúlínmeðferð sjúklingum kleift að vera sveigjanlegri í mataræði sínu, bæði hvað varðar matmálstíma og magn matar.
Næring í meðferð insúlíns
Því miður veit insúlínið sem sprautað er „ekki“ hvenær og hversu mikið þú borðar. Þess vegna verður þú sjálfur að ganga úr skugga um að verkun insúlíns samræmist næringu. Þess vegna þarftu að vita hvaða mat hækkar blóðsykur.
Eins og þú veist nú þegar, samanstanda afurðir af þremur íhlutum: prótein, fita og kolvetni. Allar eru kaloríuháar en ekki allar hækka blóðsykur. Fita og prótein hafa ekki sykuraukandi áhrif, af því sjónarmiði með gjöf insúlíns þarf ekki að taka tillit til þeirra. Aðeins kolvetni hafa raunveruleg sykuraukandi áhrif, þess vegna verður að taka þau með í reikninginn til að koma á viðeigandi skammti af insúlíni.
Hvaða matvæli innihalda kolvetni? Þetta er auðvelt að muna: flestar plöntur matvæli, og frá dýrum - aðeins fljótandi mjólkurafurðir (mjólk, kefir, jógúrt osfrv.).
Vörur sem auka blóðsykur og þarfnast talningar má skipta í 5 hópa:
1. Korn (korn) - brauð og bakaríafurðir, pasta, korn, korn.
2. Ávextir.
3. Kartöflan.
4. Mjólk og fljótandi mjólkurafurðir.
5. Vörur sem innihalda hreinn sykur, svokölluð auðveldlega meltanleg kolvetni.
Til að borða fjölbreytt þarftu að læra hvernig á að skipta um diska sem innihalda kolvetni í stað annarra en svo að blóðsykurinn sveiflist ekki verulega. Þetta er auðvelt að gera með kerfið. brauðeiningar (XE). Ein XE er jöfn magn vöru sem inniheldur 10-12 grömm af kolvetnum, til dæmis eitt brauðstykki sem vegur 20-25 g. Þrátt fyrir að þessi eining kallist „brauð“, þá er hægt að tjá í þeim ekki aðeins brauðmagnið, heldur einnig allar aðrar vörur sem innihalda kolvetni.
Til dæmis inniheldur 1 XE eitt meðalstór appelsínugul, eða eitt glas af mjólk, eða 2 matskeiðar með hafragraut.Þægindin með brauðeiningakerfinu er sú að sjúklingurinn þarf ekki að vega afurðirnar á voginni, heldur að meta þetta magn sjónrænt - með því að nota rúmmál sem henta vel til skynjun (stykki, gler, stykki, skeið osfrv.).
Eins og getið er hér að ofan mun hefðbundin insúlínmeðferð (tvær inndælingar insúlíns á dag) þurfa sama daglega mataræði. Þegar þú notar magnaða / insúlínmeðferð geturðu borðað frjálst og breytt bæði máltíðartíma og fjölda brauðeininga.
Reglur um að breyta insúlínskömmtum
Það er mikilvægt fyrir sjúklinginn í insúlínmeðferð að læra hvernig á að breyta insúlínskammtinum sjálfstætt eftir þörfum. En þetta er aðeins hægt að gera ef þú framkvæmir sjálfvöktun á blóðsykri. Eina viðmiðið fyrir réttmæti insúlínskammta eru blóðsykurvísar, mældir á daginn af sjúklingnum sjálfum! Svo að vísir að réttum skammti af langvarandi insúlínvirkni á kvöldin er eðlilegur fastandi blóðsykur og skortur á blóðsykurslækkun á nóttunni. Í þessu tilfelli er tilvist venjulegs blóðsykurs við svefn, þ.e.a.s. langvarandi insúlín heldur sem sagt þessari tölu fram á morgun.
Til að meta hvort skammturinn af stuttu insúlíni sem gefinn er fyrir máltíðir sé fullnægjandi, er nauðsynlegt að mæla blóðsykur annað hvort 1,5-2 klukkustundum eftir að borða (á „hámarki“ sykuraukningar), eða, í sérstöku tilfellum, rétt fyrir næstu máltíð. (eftir 5-6 tíma).
Að mæla blóðsykur fyrir kvöldmat mun hjálpa til við að meta skammtinn af stuttu insúlíni fyrir hádegi með aukinni insúlínmeðferð eða langvarandi morguninsúlín með hefðbundnu. Blóðsykur við svefn mun endurspegla réttan skammt af stuttu insúlíni fyrir kvöldmat.
Reglur um að minnka insúlínskammtinn
Ástæðan fyrir því að minnka fyrirhugaðan skammt af insúlíni er tilkoma blóðsykurslækkunar ef þessi blóðsykurslækkun tengdist ekki sjúklingavillu (sleppti máltíðum eða borðaði færri brauðeiningar, gerði tæknileg mistök við insúlín, hafði mikla líkamsrækt eða tók áfengi).
Aðgerðir sjúklings ættu að vera eftirfarandi:
1. Taktu sætan mat til að létta blóðsykurslækkun.
2. Ákvarðið blóðsykur fyrir næstu inndælingu. Ef það er eðlilegt, gerðu þá venjulegan skammt.
3. Hugsaðu um orsök blóðsykursfalls. Ef ein af helstu fjórum ástæðum er að finna (mikið af insúlíni, smá XE, hreyfingu, áfengi), leiðréttu þau mistök sem gerð voru daginn eftir og breyttu ekki insúlínskammtinum. Ef þú hefur ekki fundið ástæðuna, breytist insúlínskammtur daginn eftir samt ekki þar sem blóðsykurslækkun gæti verið fyrir slysni.
4. Athugaðu hvort blóðsykurslækkun kemur aftur á sama tíma daginn eftir. Ef það endurtekur er nauðsynlegt að ákveða hvaða insúlín er líklegast til að kenna um það. Til þess þurfum við þekkingu á tímabreytum verkunar insúlíns.
5. Á þriðja degi skal minnka skammtinn af samsvarandi insúlíni um 10%, námunda að heilum tölum (að jafnaði verður þetta 1-2 einingar). Ef blóðsykurslækkun kemur aftur á sama tíma, þá minnkar enn daginn næsta insúlínskammt.
Eftirfarandi eru dæmi um aðgerðir sjúklings til að minnka insúlínskammtinn ef blóðsykurslækkun er á daginn með ýmsum insúlínmeðferðaráætlunum:
1) Fyrir morgunmat og fyrir kvöldmat - insúlín stutt og meðalstór aðgerð.
Sjúklingur 2.10 á 16 klst. Er blóðsykursfall. Engin augljós orsök fyrir blóðsykurslækkun fannst. Sjúklingurinn breytir ekki insúlínskammtinum 3.10. Blóðsykurslækkun er endurtekin eftir 15 klukkustundir. 4.10 sjúklingur minnkar skammtinn af insúlíninu sem olli blóðsykursfalli - langvirkni insúlíns fyrir morgunmat - um 10% (úr 22 einingum verður það 2 einingar), þ.e.a.s. gerir 20 einingar.
2) Fyrir morgunmat og fyrir kvöldmat - blandað insúlín.
Sjúklingur 2.10 á 16 klst. Er blóðsykursfall. Engin augljós orsök fyrir blóðsykursfall fannst. Sjúklingurinn breytir ekki insúlínskammtinum 3.10.Blóðsykurslækkun er endurtekin klukkan 15 klukkustundir. 4.10 sjúklingurinn minnkar skammt insúlínsins sem olli blóðsykursfalli - blandað insúlín fyrir morgunmat - um 10% (úr 34 einingum verður það 3 einingar), þ.e.a.s. gerir 31 eining
3) Fyrir morgunmat - insúlín í stutt og miðlungs tíma, fyrir hádegismat - skammvirkt insúlín, fyrir kvöldmat - stuttverkandi insúlín, fyrir svefn - miðlungsvirkt insúlín.
Sjúklingur 2.10 á 16 klst. Er blóðsykursfall. Engin augljós orsök fyrir blóðsykursfall fannst. Sjúklingurinn breytir ekki insúlínskammtinum 3.10. Blóðsykurslækkun er endurtekin eftir 15 klukkustundir. 4.10 sjúklingurinn minnkar skammtinn af insúlíninu sem olli blóðsykursfalli - skammvirkt insúlín fyrir kvöldmatinn - um 10% (úr 10 einingum verður það 1 eining), þ.e.a.s. gerir 9 einingar
Reglur um að auka skammt insúlíns
Ástæðan fyrir því að auka fyrirhugaðan skammt af insúlíni er útlit hás blóðsykurs, sem er ekki tengt neinni af eftirfarandi villum sjúklinga:
1) smá insúlín (tæknileg villa með ákveðnum skammti, ósamræmi í styrk, innspýting á annað svæði líkamans sem insúlín frásogast verr),
2) mikið af brauðeiningum (villa við útreikning),
3) minni líkamsrækt en venjulega
4) samhliða sjúkdómur.
Aðgerðir sjúklings ættu að vera eftirfarandi:
1. Auka skammtinn af skammvirkt insúlín eða blandað insúlín um þessar mundir.
2. Ákvarðið blóðsykur fyrir næstu inndælingu. Ef það er eðlilegt, gerðu þá venjulegan skammt.
3. Hugsaðu um orsök hás blóðsykurs. Ef ein af helstu fjórum ástæðum er að finna, leiðréttu daginn eftir mistökin og breyttu ekki insúlínskammtinum. Ef þú hefur ekki fundið ástæðu, þá breytist insúlínskammtur daginn eftir samt ekki, því þessi hái sykur gæti verið handahófi.
4. Athugaðu hvort háan blóðsykur er endurtekinn á sama tíma daginn eftir. Ef það er endurtekið er nauðsynlegt að ákveða hvaða insúlín er líklegast til að „kenna“ um þetta, vitandi um tímafærið fyrir verkun insúlínsins.
5. Á þriðja degi skaltu auka skammtinn af samsvarandi insúlíni um 10%, námunda að heilum tölum (að jafnaði verður þetta 1-2 einingar). Ef hár blóðsykur er endurtekinn aftur á sama tíma, daginn eftir, skal samt auka insúlínskammtinn.
Eftirfarandi eru dæmi um aðgerðir sjúklings til að auka insúlínskammt með háum blóðsykri fyrir kvöldmat með ýmsum hætti með insúlínmeðferð:
1) Fyrir morgunmat og fyrir kvöldmat - insúlín stutt og meðalstór aðgerð.
Sjúklingur 7.09 er með háan blóðsykur fyrir kvöldmatinn. Engin augljós ástæða fyrir blóðsykursfall fannst. Til að draga fljótt úr þessum blóðsykri eykur sjúklingurinn skammtinn af skammvirkt insúlín fyrir kvöldmat úr 8 til 10 einingar. Að morgni 8. september breytir sjúklingurinn ekki insúlínskammtinum. Hár blóðsykur er endurtekinn fyrir kvöldmatinn. Sjúklingurinn gerir aftur fyrir kvöldmat 10 einingar af skammvirkt insúlín. 9. september eykur sjúklingurinn skammtinn af insúlíninu sem olli blóðsykurshækkun - framlengdu verkun insúlíns fyrir morgunmat - um 10% (úr 22 einingum verður það 2 einingar), þ.e.a.s. gerir 24 einingar. Fyrir kvöldmat þennan dag, gerir sjúklingurinn fyrri skammt af skammvirkt insúlín - 8 einingar.
2) Fyrir morgunmat og fyrir kvöldmat - blandað insúlín.
Sjúklingur 7.09 er með háan blóðsykur fyrir kvöldmatinn. Engin augljós ástæða fyrir blóðsykursfall fannst. Til að draga fljótt úr þessum blóðsykri eykur sjúklingurinn skammtinn af blönduðu insúlíni fyrir kvöldmatinn úr 22 í 24 einingar. Að morgni 8. september breytir sjúklingurinn ekki insúlínskammtinum. Hár blóðsykur er endurtekinn fyrir kvöldmatinn. Sjúklingurinn gerir aftur fyrir kvöldmat 24 einingar af blönduðu insúlíni. 9.09 hækkar sjúklingurinn skammtinn af insúlíninu sem olli blóðsykurshækkun - blandað insúlín fyrir morgunmat - um 10% (úr 34 einingum verður það 3 einingar), þ.e.a.s. gerir 37 einingar Fyrir kvöldmat þennan dag gerir sjúklingurinn fyrri skammt af blönduðu insúlíni - 22 einingar.
3) Fyrir morgunmat - insúlín í stutt og miðlungs tíma, fyrir hádegismat - skammvirkt insúlín, fyrir kvöldmat - stuttverkandi insúlín, fyrir svefn - miðlungsvirk insúlín.
Sjúklingur 7.09 er með háan blóðsykur fyrir kvöldmatinn. Engin augljós ástæða fyrir blóðsykursfall fannst. Til að draga fljótt úr þessum blóðsykri eykur sjúklingurinn skammtinn af skammvirkt insúlín fyrir kvöldmat úr 8 til 10 einingar.Sjúklingurinn breytir ekki insúlínskammti að morgni og fyrir kvöldmat þann 8. september. Hár blóðsykur er endurtekinn fyrir kvöldmatinn. Sjúklingurinn gerir aftur fyrir kvöldmat 10 einingar af skammvirkt insúlín. 9. september eykur sjúklingurinn skammtinn af insúlíninu sem olli blóðsykurshækkun - skammvirkt insúlín fyrir kvöldmatinn - um 10% (úr 10 einingum verður það 1 eining), þ.e.a.s. gerir 11 einingar Fyrir kvöldmat þennan dag, gerir sjúklingurinn fyrri skammt af skammvirkt insúlín - 8 einingar.
Þú ættir að vita að allir sjúkdómar (sérstaklega af bólguástandi) geta krafist virkari aðgerða hjá sjúklingum til að auka insúlínskammta. Næstum alltaf, í þessu tilfelli, verður það að gera skammvirkt insúlín í tengslum við endurteknar inndælingar.
Geymsla insúlíns
Eins og á við um öll lyf er insúlíngeymslutími takmarkaður. Á hverri flösku er alltaf vísbending um geymsluþol lyfsins.
Geymið insúlínstofninn í kæli við 2-8 gráður á frosti (má ekki frysta í engu tilviki). Geyma má insúlín hettuglös eða penna, sem notaðir eru við daglegar inndælingar við stofuhita í 1 mánuð. Ekki leyfa insúlíninu að ofhitna (ekki láta það vera í sólinni eða á sumrin í lokuðum bíl).
Vertu viss um að fjarlægja insúlínið í pappírspoka eftir sprautuna, þar sem insúlín eyðileggst af ljósi. Ef þú tekur með þér insúlínframboð (frí, viðskiptaferð osfrv.) Geturðu ekki tekið það í farangurinn þinn (það getur týnst, brotnað og fryst í flugvélinni).
Insúlínstyrkur
Eins og er notar Rússland tvo þéttni insúlíns: 40 einingar í 1 ml af lyfinu (U-40) og 100 einingar í 1 ml af lyfinu (U-100). Styrkur er sýndur á hverju hettuglasi með insúlíni. Á sama hátt eru sprautur fáanlegar fyrir mismunandi styrk insúlíns, þær eru merktar í samræmi við það. Þess vegna ætti alltaf að athuga samanburð insúlínstyrksins á hettuglösunum og sprautunum þegar fengin er ný skammt af insúlíni eða nýjum sprautum.
Ef það er misræmi getur mjög alvarleg skömmtunarskekkja komið fram, til dæmis: 1) insúlín er safnað úr hettuglasi með sprautu sem er hönnuð fyrir insúlínstyrk 40 U / ml, þar sem styrkur er 100 einingar / ml - 2,5 sinnum meira insúlín verður safnað, 2) með sprautu sem er hönnuð fyrir insúlínstyrk upp á 100 einingar / ml, þeir safna insúlíni úr flösku, þar sem styrkur er 40 einingar / ml - en 2,5 sinnum minna insúlín er safnað.
Insúlín sett með sprautu
Röð aðgerða þegar insúlín er safnað með sprautu er eftirfarandi:
1. Undirbúðu hettuglas með insúlíni og sprautu.
2. Ef þú þarft að fara í insúlín í langvarandi aðgerð skaltu blanda því vel (veltu flöskunni á milli lófanna þar til lausnin verður jafnt skýjuð).
3. Til að draga eins mikið loft inn í sprautuna og hversu margar einingar af insúlíni þarf að safna síðar.
4. Settu loft í flöskuna.
5. Fyrst skaltu draga aðeins meira insúlín í sprautuna en þú þarft. Þetta er gert til að auðveldara sé að fjarlægja loftbólur sem eru fastar í sprautunni. Til að gera þetta, bankaðu létt á bol sprautunnar og losaðu það umfram insúlínmagn ásamt lofti aftur í hettuglasið.
Er mögulegt að blanda insúlíni í eina sprautu? Það fer eftir tegund langvarandi insúlíns. Hægt er að blanda þessum insúlínum sem nota prótein (NPH-insúlín). Æskilegt er að blanda insúlíni við að draga úr fjölda inndælingar.
Röð aðgerða þegar þú slærð inn eina sprautu af tveimur insúlínum er eftirfarandi:
1. Settu loft í hettuglas með insúlín með langvarandi verkun.
2. Settu loft í stuttverkandi insúlín hettuglas.
3. Í fyrsta lagi skal safna skammvirkt insúlín (tært), eins og lýst er hér að ofan.
4. Sláðu síðan út langvirkt insúlín (skýjað). Þetta ætti að gera vandlega svo að hluti af því þegar safna stutta insúlíni fari ekki í útbreiddu hettuglasið.
Þar sem enn geta komið upp villur við sjálfblöndun eru tilbúnar insúlínblöndur framleiddar - mjög sameinuðu insúlínin sem þegar hafa verið nefnd. Áður en slíkt insúlín er tekið verður að blanda það á sama hátt og útbreidd insúlín.
Aðferð við inndælingu insúlíns
Upptökuhraði insúlíns fer eftir því hvaða lag líkamans nálin fer í. Insúlínsprautur ættu alltaf að gefa í fitu undir húð, en ekki í húð og ekki í vöðva (sjá mynd 16). Til að draga úr líkum á að komast í vöðvann, sjúklingum með eðlilega þyngd, er mælt með því að nota sprautur og sprautupennar með stuttar nálar - 8 mm að lengd (hefðbundin nál er um 12-13 mm að lengd). Að auki eru þessar nálar aðeins þynnri, sem dregur úr sársauka meðan á inndælingu stendur.

Mynd 16. Insúlíngjöf með nálum af ýmsum lengdum (fyrir nálar: 8-10 mm og 12-13 mm)

Mynd 17. Rétt og röng mynduð húðfelling (til insúlínsprautunar)
Til þess að sprauta insúlín, verður þú að:
1. Losaðu pláss á húðinni þar sem insúlín verður sprautað. Þurrkaðu með áfengi á stungustað er ekki nauðsynlegt.
2. Notaðu þumalfingrið og fingurinn til að taka húðina í aukning (sjá mynd 17). Þetta er einnig gert til að draga úr líkunum á að komast í vöðvann.
3. Settu nálina undir húðfellinguna hornrétt á yfirborðið eða í 45 gráðu horni.
4. Styddu á sprautustimpilinn alla leið án þess að sleppa brettinu.
5. Bíddu í nokkrar sekúndur eftir gjöf insúlíns, fjarlægðu síðan nálina.
Sprautupennar
Auðveldar verulega inndælingu insúlíns með svokölluðum sprautupennum. Þeir leyfa sjúklingnum að ná ákveðnum þægindum í lífinu þar sem engin þörf er á að hafa flösku af insúlíni með sér og taka það með sprautu. Sérstök insúlínflaska, penfylling, er sett í sprautupennann.
Til að blanda saman langvarandi insúlín fyrir inndælingu þarftu að gera 10-12 snúninga af sprautupennanum 180 ° (þá mun boltinn í penfyllingunni blanda insúlíninu jafnt). Skífan stillir nauðsynlegan skammt í glugga hússins. Með því að setja nál undir húðina eins og lýst er hér að ofan þarftu að ýta á hnappinn þar til yfir lýkur. Fjarlægðu nálina eftir 7-10 sekúndur.
Insúlín stungustaðir
Nokkur svæði líkamans eru notuð við insúlínsprautur: framan yfirborð kviðar, framan ytra yfirborð læri, ytra yfirborð axlanna, rassinn (sjá mynd 18). Ekki er mælt með því að sprauta sjálfum sér í öxlina, þar sem ómögulegt er að safna saman broti, sem þýðir að hættan á snertingu í vöðva eykst.
Þú ættir að vita að insúlín frá ýmsum sviðum líkamans frásogast á mismunandi hraða: einkum það sem er hraðast frá kviðnum. Þess vegna, áður en þú borðar, er mælt með því að gefa skammvirkt insúlín á þessu svæði. Inndælingu langvarandi insúlínblöndu er hægt að gera í læri eða rass. Að skipta um stungustaði ætti að vera það sama á hverjum degi, annars getur það valdið sveiflum í blóðsykri.

Mynd 18. Innspýtingarstaðir fyrir insúlín
Einnig skal gæta þess að innsigli birtist ekki á stungustaðunum sem skerða frásog insúlíns. Í þessu skyni er nauðsynlegt að skipta um stungustaði og einnig að minnsta kosti 2 cm frá fyrri stungustaðnum. Í sama tilgangi er nauðsynlegt að skipta um sprautur eða nálar fyrir sprautupennur oftar (helst eftir að minnsta kosti 5 sprautur).
I.I. Dedov, E.V. Surkova, A.Yu. Majors
Skammtaáætlun
Undir þessu formi meðferðar er litið svo á að allir skammtar séu þegar reiknaðir, fjöldi máltíða á dag helst óbreyttur, jafnvel matseðillinn og skammtastærðin er stillt af næringarfræðingnum. Þetta er mjög ströng venja og er úthlutað til fólks sem af einhverjum ástæðum getur ekki stjórnað blóðsykrinum eða reiknað skammtinn af insúlíni miðað við magn kolvetna í matnum.
Ókosturinn við þennan hátt er að hann tekur ekki tillit til einstakra eiginleika líkama sjúklingsins, mögulegs streitu, brots á mataræði, aukinnar líkamsáreynslu. Oftast er það ávísað fyrir aldraða sjúklinga. Þú getur lesið meira um hann í þessari grein.
Ákafur insúlínmeðferð
Þessi háttur er lífeðlisfræðilegur, tekur mið af einkennum næringar og álagi hvers og eins en það er mjög mikilvægt að sjúklingurinn bregðist meðvitað og á ábyrgan hátt við útreikning á skömmtum. Heilsa hans og vellíðan mun ráðast af þessu. Hægt er að rannsaka ákaflega insúlínmeðferð nánar á tengilinn sem gefinn var upp fyrr.
Helstu ábendingar fyrir lyfjagjöf eru brot á virkni brisi. Þar sem þetta innri líffæri tekur þátt í öllum efnaskiptaferlum í líkamanum og truflun á virkni þess leiðir til bilana í öðrum innri kerfum og líffærum.
Beta frumur bera ábyrgð á því að framleiða nóg náttúruleg efni. Hins vegar, með aldurstengdum breytingum á líkamanum innan vandamála í brisi, fækkar virkum frumum, sem leiðir til þess að insúlín þarf að skipa.
Læknisfræðilegar tölfræðiþættir sýna að „reynsla“ af innkirtlum meinafræði 7-8 ára, í langflestum klínískum myndum, þarfnast lyfjameðferðar.
Hverjum og hvenær er lyfið gefið? Hugleiddu ástæðurnar fyrir þessari skipun með annarri tegund kvillis:
- Eðli blóðsykursfalls, sérstaklega er verðmæti sykurs hærra en 9,0 einingar. Það er langvarandi niðurbrot sjúkdómsins.
- Að taka lyf sem byggjast á súlfonýlúrealyfjum.
- Þreyta á brisi.
- Versnun samhliða langvarandi meinafræði.
- Frá sykursýki, afbrigði af Lada, bráðum sjúkdómum (smitandi meinafræði, alvarleg meiðsli).
- Fæðingartími.
Margir sjúklingar reyna með öllum ráðum að seinka deginum þegar þeir þurfa að sprauta insúlín. Reyndar er ekkert að hafa áhyggjur af, þvert á móti, það er tiltekin aðferð sem hjálpar þeim sem þjást af langvinnum sjúkdómi að lifa fullu lífi.
Æfingar sýna að fyrr eða síðar er insúlíni ávísað fyrir sykursýki af tegund 2. Þessi meðferðarpunktur leyfir ekki aðeins að óvirkja neikvæð einkenni, heldur kemur einnig í veg fyrir frekari framvindu sjúkdómsins, ýtir aftur á líklega neikvæðum afleiðingum.
Staðfesta verður tilgang slíks áætlunar, annars gegnir það skaðlegu hlutverki.
Þörf fyrir insúlín við meðhöndlun sykursýki er yfir allan vafa. Læknisstörf til langs tíma hafa sannað að það hjálpar til við að lengja líf sjúklings en jafnframt fresta neikvæðum afleiðingum í talsverðan tíma.
Af hverju þarf ég að sprauta hormón? Í þessum tilgangi er stefnt að einu markmiði - að ná og viðhalda markstyrk glýkerts blóðrauða, glúkósa á fastandi maga og eftir máltíð.
Ef almennt er insúlín fyrir sykursýki leið til að hjálpa þér að líða vel, en hægja á framvindu undirliggjandi meinatækni og koma í veg fyrir mögulega langvarandi fylgikvilla.
Notkun insúlíns hefur eftirfarandi lækningaáhrif:
- Innleiðing ávísaðra lyfja getur dregið úr blóðsykri, bæði á fastandi maga og eftir að hafa borðað.
- Aukin framleiðslu á brishormóni til að bregðast við örvun með sykri eða borða mat.
- Lækkun á glúkónógenesingu er efnaskiptaferli sem leiðir til myndunar sykurs úr innihaldsefnum sem eru ekki kolvetni.
- Ákafur framleiðsla á glúkósa í lifur.
- Lækkað fitusog eftir að borða.
- Lægri blóðsykring á próteinum í líkamanum.
Insúlínmeðferð við sykursýki af tegund 2 hefur jákvæð áhrif á umbrot kolvetna, lípíða og próteina í mannslíkamanum.Það hjálpar til við að virkja útfellingu og bælingu á sundurliðun sykurs, lípíða og amínósýra.
Að auki normaliserar það styrk vísbendinga vegna aukningar á flutningi glúkósa til frumustigsins, sem og vegna hömlunar á framleiðslu þess í lifur.
Hormónið stuðlar að virkri fiturækt, hamlar notkun frjálsra fitusýra í orkuumbrotum, örvar framleiðslu próteina og hindrar próteingreiningu vöðva.
Nútíma aðferðir við aukinni insúlínmeðferð líkja eftir náttúrulegri, lífeðlisfræðilegri seytingu með brisi hormónsins - insúlín. Það er ávísað ef sjúklingur er ekki of þungur og þegar engar líkur eru á geðveikri ofhleðslu, frá daglegum útreikningi - 0,5-1,0 ae (alþjóðlegar verkunareiningar) hormónsins á hvert 1 kg af líkamsþyngd.
Eftirfarandi kröfur verða að vera uppfylltar:
- þarf að sprauta lyfinu í skömmtum sem nægja til að hlutleysa að fullu umfram innihald sakkaríða í blóði,
- insúlín með inndælingu til útvortis fyrir sykursýki ætti að líkja að öllu leyti við grunnseytingu hormónsins sem er skilin út með hólmunum í Langerhans, sem skiptir öllu máli eftir að borða.
Aukin tækni kemur fram úr þessum meginreglum, þegar daglegum, lífeðlisfræðilega nauðsynlegum skammti er skipt í smærri sprautur, sem aðgreinir insúlín eftir því hve tímabundin virkni þeirra er - skammtíma eða langvarandi verkun.
Síðasta tegund insúlíns verður að sprauta að nóttu til og á morgnana, strax eftir að hún vaknar, sem líkir eftir nákvæmni og að fullu náttúrulegri starfsemi brisi.
Stuttverkandi insúlínsprautum er ávísað eftir máltíðir, með háum styrk kolvetna. Að jafnaði er ein innspýting reiknuð út fyrir sig í samræmi við fjölda hefðbundinna brauðeininga, sem jafngildir máltíð.
Hefðbundin (venjuleg) insúlínmeðferð er aðferð til að meðhöndla sjúklinga með sykursýki, þegar stuttverkandi og langvarandi virku insúlínum er blandað saman í eina inndælingu. Kosturinn við þessa aðferð við lyfjagjöf er lágmörkun á fjölda inndælingar - venjulega er nauðsynlegt að sprauta insúlín 1-3 sinnum á dag.
Helsti ókosturinn við þessa tegund meðferðar er skortur á fullkominni eftirlíkingu á lífeðlisfræðilegri seytingu hormónsins með brisi, sem gerir það ómögulegt að bæta upp að fullu galla í umbroti kolvetna.
Hægt er að tákna staðlaða kerfið til að nota hefðbundna insúlínmeðferð á eftirfarandi hátt:
- Dagleg krafa líkamans um insúlín er gefin sjúklingnum í formi 1-3 inndælingar á dag:
- Ein innspýting inniheldur insúlín til meðallangs og skamms tíma: Hlutfall skammverkandi insúlína er 1/3 af heildarmagni lyfsins,
insúlín til meðallangs tíma er 2/3 af heildar inndælingarrúmmáli.
Insúlínmeðferð með dælu er aðferðin til að setja lyfið inn í líkamann þegar ekki er þörf á hefðbundinni sprautu og sprautur undir húð eru framkvæmdar með sérstöku rafeindabúnaði - insúlíndælu, sem er fær um að sprauta öfgakorts og stuttverkandi insúlín í formi örskammta.
Insúlíndæla líkir nákvæmlega eftir náttúrulegri inntöku hormónsins í líkamanum, þar sem hún hefur tvo aðgerðahætti.
- meðferðaráætlun um basalgjöf, þegar örskammtar af insúlíni fara stöðugt í líkamann í formi örskammta,
- bólusetningaráætlun þar sem tíðni og skammtur lyfjagjafar eru forritaðir fyrir sjúklinga.
Fyrsti hátturinn gerir þér kleift að búa til insúlínhormónabakgrunn sem næst næst náttúrulegri seytingu hormónsins með brisi, sem gerir það mögulegt að sprauta ekki langvirkum insúlínum.
Annar hátturinn er venjulega beittur rétt fyrir máltíðir, sem gerir það mögulegt:
- draga úr líkum á því að hækka blóðsykursvísitöluna til mikilvægs stigs,
- gerir þér kleift að láta af notkun lyfja með mjög stuttan tíma.
Þegar báðir háttir eru sameinaðir er líkt lífeðlisfræðileg losun insúlíns í mannslíkamanum eftirlíkin eins nákvæmlega og mögulegt er. Þegar insúlíndæla er notuð ætti sjúklingurinn að þekkja grundvallarreglur um notkun þessa tækis, sem nauðsynlegt er að hafa samráð við lækninn um.
Að auki verður hann að muna hvenær nauðsynlegt er að breyta legginn þar sem insúlínsprautur undir húð koma fram.
Sjúklingum sem eru háð insúlíni (sykursýki af tegund I) er ávísað til að koma fullkomlega í stað náttúrulegrar seytingar insúlíns. Algengast er eftirfarandi inndælingarmeðferð þegar sprautað er:
- grunninsúlín (miðlungs og langvarandi verkun) - einu sinni eða tvisvar á dag,
- bolus (til skamms tíma) - rétt fyrir máltíð.
Basal insúlín:
- lengdur gildistími, Lantus (Lantus - Þýskaland), Levemir FlexPen (Danmörk) og Ultratard XM (Ultratard HM - Danmörk),
- meðallengd Humulin NPH (Humulin NPH - Sviss), Insuman Basal GT (Insuman Basal GT - Þýskaland) og Protafane HM (Protaphane HM - Danmörk).
Bolus undirbúningur:
- stuttverkandi insúlín „Actrapid HM Penfill“ („Actrapid HM Penfill“ - Danmörk),
- skammtímavægi NovoRapid (NovoRapid - Danmörk), Humalog (Humalog - Frakkland), Apidra (Apidra - Frakkland).
Samsetningin af bolus og basal sprautunaráætlunum er kölluð margfeldi meðferðaráætlun og er ein af undirtegundum aukinnar meðferðar. Skammtar hverrar sprautunar eru ákvarðaðir af læknum út frá prófunum sem eru framkvæmd og almennu ástandi sjúklingsins.
Rétt valnar samsetningar og skammtar af einstöku insúlíni gera mannslíkamann minna mikilvæg fyrir gæði neyslu fæðunnar. Venjulega er hlutfall lang- og miðlungsvirkrar insúlíns 30,0% -50,0% af heildarskammti lyfsins sem gefið er.
Bolus inulin þarfnast einstaklingsskammtsvals fyrir hvern sjúkling.
Venjulega byrjar insúlínmeðferð við sykursýki af tegund II með því að bæta smám saman lyfjum sem lækka blóðsykrur í venjulega lyfjagjöf sem ávísað er fyrir lyfjameðferð sjúklinga.
Til meðferðar er ávísað lyfjum, virka efnið er glargíninsúlín („Lantus“ eða „Levemir“). Í þessu tilfelli er mælt með því að sprauta inndælingarlausn á sama tíma.
Hámarks dagsskammtur, fer eftir námskeiði og stig vanrækslu sjúkdómsins, getur orðið 10,0 ae.
Ef ekki bætir ástand sjúklings og sykursýki er að líða og lyfjameðferð samkvæmt fyrirætluninni „inntöku sykurlækkandi lyfja inndælingar af balsainsúlíni“ gefur ekki tilætluð áhrif, þau skipta yfir í meðferð, sem er byggð á inndælingarlyfjum af insúlín sem innihalda insúlín.
Í dag er algengasta aukna meðferðaráætlunin, þar sem þarf að sprauta lyf 2-3 sinnum á dag. Fyrir þægilegasta ástand kjósa sjúklingar að lágmarka fjölda inndælingar.
Frá sjónarhóli lækningaáhrifanna ætti einfaldleiki meðferðarinnar að tryggja hámarksárangur sykurlækkandi lyfja. Mat á virkni fer fram eftir inndælingu í nokkra daga.
Í þessu tilfelli er samsetning morguns og frekar skammts óæskileg.
Með nægu öryggi og góðu umburðarlyndi sjúklinga vegna insúlíns sem fást með erfðatæknilegum aðferðum eru vissar neikvæðar afleiðingar mögulegar, þar af aðal:
- framkoma ofnæmisertingar sem er staðbundinn á stungustað, í tengslum við óviðeigandi nálastungumeðferð eða gjöf of kalds lyfs,
- niðurbrot fitu undir húð á sprautusvæðunum,
- þróun blóðsykurslækkunar, sem leiðir til aukinnar svitamyndunar, stöðugrar hungursskyns og aukinnar hjartsláttartíðni.
Samkvæmt evrópskum sykursjúkdómalæknum ætti insúlínmeðferð ekki að byrja mjög snemma og ekki mjög seint. Ekki sár, vegna þess að seytingarskortur getur verið í framhaldi af insúlínnæmi og einnig vegna hættu á blóðsykursfalli. Það er ekki of seint, því það er nauðsynlegt að ná nauðsynlegu nægilegu blóðsykursstjórnun.
Gert er ráð fyrir að þú hafir nú þegar niðurstöður fullkominnar sjálfsstjórnunar á blóðsykri hjá sjúklingi með sykursýki í 7 daga í röð. Tillögur okkar eru fyrir sykursjúka sem fylgja lágkolvetnafæði og nota léttar aðferðir.
Ef þú fylgir „jafnvægi“ mataræði, of mikið af kolvetnum, geturðu reiknað skammtinn af insúlíni á einfaldari hátt en lýst er í greinum okkar. Vegna þess að ef mataræðið fyrir sykursýki inniheldur umfram kolvetni er samt ekki mögulegt að koma í veg fyrir aukningu blóðsykurs.
Hvernig á að semja insúlínmeðferð - skref-fyrir-skref aðferð:
- Ákveðið hvort þú þarft sprautur af útbreiddu insúlíni yfir nótt.
- Ef þú þarft sprautur af langvarandi insúlíni á nóttunni skaltu reikna upphafsskammtinn og aðlaga það næstu daga.
- Ákveðið hvort þú þarft að sprauta þig með útbreiddu insúlíni á morgnana. Þetta er erfiðast, því fyrir tilraunina þarftu að sleppa morgunmat og hádegismat.
- Ef þú þarft að sprauta þig með útbreiddu insúlíni á morgnana skaltu reikna upphafsskammtinn af insúlíni fyrir þá og aðlaga það síðan í nokkrar vikur.
- Ákveðið hvort þú þurfir að sprauta þér hratt insúlín fyrir morgunmat, hádegismat og kvöldmat, og ef svo er, fyrir hvaða máltíðir er þörf og áður - ekki.
- Reiknaðu upphafsskammta stutt eða ultrashort insúlín fyrir stungulyf fyrir máltíð.
- Aðlagaðu skammtinn af stuttu eða ultrashort insúlíni fyrir máltíðina, í samræmi við niðurstöður fyrri daga.
- Gerðu tilraun til að komast að nákvæmlega hve mörgum mínútum fyrir máltíðir þú þarft að sprauta insúlín.
- Lærðu hvernig á að reikna skammtinn af stuttu eða ultrashort insúlíni í tilvikum þegar þú þarft að staðla háan blóðsykur.
Hvernig á að uppfylla lið 1-4 - lestu greinina „Lantus og Levemir - langvirkt insúlín. Hefðbundið sykur á fastandi maga á morgnana. “
Hvernig á að uppfylla lið 5-9 - lestu í greinunum „Ultrashort insúlín Humalog, NovoRapid og Apidra. Stutt insúlín úr mönnum “og„ insúlínsprautur fyrir máltíð.
Hvernig á að lækka sykur í eðlilegt horf ef hann hækkar. “ Áður verður þú einnig að kynna þér greinina „Meðferð við sykursýki með insúlíni.
Hver eru tegundir insúlíns. Geymslureglur fyrir insúlín. “
Enn og aftur minnumst við þess að ákvarðanir um þörfina á stungulyfi með útbreiddu og hröðu insúlíni eru teknar óháð hvor annarri. Ein sykursýki þarf aðeins lengt insúlín á nóttunni og / eða á morgnana.
Aðrir sýna aðeins sprautur á hratt insúlín fyrir máltíðir þannig að sykur helst eðlilegur eftir að hafa borðað. Í þriðja lagi þarf langvarandi og hratt insúlín á sama tíma.
Þetta ræðst af niðurstöðum fullkominnar sjálfsstjórnunar á blóðsykri í 7 daga í röð.
Við reyndum að útskýra á aðgengilegan og skiljanlegan hátt hvernig hægt væri að útbúa insúlínmeðferð með sykursýki af tegund 1 og tegund 2. Til að ákveða hvaða insúlín á að sprauta, á hvaða tíma og í hvaða skömmtum, þá þarftu að lesa nokkrar langar greinar, en þær eru skrifaðar á skiljanlegasta tungumálinu. Ef þú hefur einhverjar spurningar skaltu spyrja þá í athugasemdunum og við svörum fljótt.
Með aukinni lækkun á beta-frumu seytingu og árangursleysi töfluðum sykurlækkandi lyfjum, er mælt með insúlíni í einlyfjameðferð eða í samsettri meðferð með töfluðum sykurlækkandi lyfjum.
Alger vísbending um gjöf insúlíns:
- merki um insúlínskort (t.d. þyngdartap, einkenni niðurbrots á sykursýki af tegund 2),
- tilvist ketónblóðsýringu og (eða) ketosis,
- allir bráðir fylgikvillar sykursýki af tegund 2,
- versnun langvinnra sjúkdóma, bráða sjúkdóma í æðum (heilablóðfall, krabbamein, hjartaáfall), þörf fyrir skurðaðgerð, alvarlegar sýkingar,
- nýgreind sykursýki af tegund 2, sem fylgir háum sykri á daginn og á fastandi maga, ekki tekið tillit til líkamsþyngdar, aldurs, áætlaðs lengd sjúkdómsins,
- nýgreind sykursýki af tegund 2 í viðurvist ofnæmis og annarra frábendinga við notkun lyfja úr sykri í töflum. Frábendingar: blæðingarsjúkdómar, meinafræði nýrna- og lifrarstarfsemi,
- meðganga og brjóstagjöf
- verulega skerðingu á nýrnastarfsemi og lifrarstarfsemi,
- skortur á hagstæðum sykurstjórnun við meðhöndlun með hámarksskömmtum af töfluðum sykurlækkandi lyfjum í viðunandi samsetningum og skömmtum ásamt nægilegri líkamlegri áreynslu,
- precoma, dá.
Insúlínmeðferð er rakin til sjúklinga með sykursýki af tegund 2 með eftirfarandi rannsóknarstofubreytum:
- fastandi blóðsykursgildi yfir 15 mmól / l hjá sjúklingum með grun um sykursýki
- plasmaþéttni C-peptíðsins er undir 0,2 nmól / l eftir prófun í bláæð með 1,0 mg glúkagoni,
- þrátt fyrir notkun hámarks dagsskammta af töfluðum sykurblöndu, er fastandi blóðsykursgildi hærra en 8,0 mmól / l, eftir að hafa borðað hærra en 10,0 mmól / l,
- magn glúkósýleraðs hemóglóbíns er stöðugt yfir 7%.
Helsti kostur insúlíns við meðhöndlun sykursýki af tegund 2 er áhrif þess á alla sjúkdómsvaldandi sjúkdóma. Í fyrsta lagi hjálpar það til að bæta upp skort á innrænni framleiðslu hormóninsúlínsins sem sést með smám saman minnkandi virkni beta-frumna.
Tímabundin insúlínmeðferð er ávísað fyrir sjúklinga með sykursýki af tegund 2 með alvarlega samhliða meinafræði (alvarleg lungnabólga, hjartadrep osfrv.), Þegar mjög vandað eftirlit er með blóðsykri til að fá skjótan bata.
Eða við þær aðstæður þar sem sjúklingurinn er tímabundið ófær um að taka pillur (bráð þarmasýking, aðfaranótt og eftir aðgerð, sérstaklega í meltingarvegi osfrv.).
Alvarleg veikindi auka þörf insúlíns í líkama hvers og eins. Þú hefur líklega heyrt um streituvaldandi blóðsykurshækkun þegar blóðsykur hækkar hjá einstaklingi án sykursýki meðan á flensu eða öðrum sjúkdómum sem kemur fram með miklum hita og / eða vímu.
Læknar tala um streituvaldandi blóðsykurshækkun með blóðsykursgildi yfir 7,8 mmól / l hjá sjúklingum sem eru á sjúkrahúsi vegna ýmissa sjúkdóma. Samkvæmt rannsóknum hafa 31% sjúklinga á meðferðardeildunum og frá 44 til 80% sjúklinga á eftir aðgerð og gjörgæsludeildum hækkað blóðsykursgildi og 80% þeirra höfðu áður ekki sykursýki.
Slíkir sjúklingar geta byrjað að gefa insúlín í bláæð eða undir húð þar til ástandið er bætt. Á sama tíma greina læknar ekki strax sykursýki heldur fylgjast með sjúklingnum.
Ef hann er með auka hátt glýkað blóðrauða blóðrauða (HbA1c yfir 6,5%), sem bendir til hækkunar á blóðsykri á síðustu 3 mánuðum, og blóðsykur gengur ekki í eðlilegt horf við bata, þá er hann greindur með sykursýki og frekari meðferð er ávísað.
Í þessu tilfelli, ef það er sykursýki af tegund 2, má ávísa sykurlækkandi töflum eða halda áfram insúlín - það veltur allt á samtímis sjúkdómum. En þetta þýðir ekki að aðgerðin eða aðgerðir læknanna hafi valdið sykursýki, eins og sjúklingar okkar lýsa oft („þeir bættu við glúkósa ...“ osfrv.
d.). Það sýndi bara hver tilhneigingin var.
En við munum tala um þetta seinna.
Þannig að ef einstaklingur með sykursýki af tegund 2 fær alvarlegan sjúkdóm gæti insúlínforði hans ekki verið nægur til að mæta aukinni eftirspurn gegn streitu og hann verður strax fluttur til insúlínmeðferðar, jafnvel þó að hann hafi ekki þurft insúlín áður.
Venjulega, eftir bata, byrjar sjúklingurinn að taka pillur aftur.Ef hann hefur til dæmis haft skurðaðgerð á maganum, verður honum bent á að halda áfram að gefa insúlín, jafnvel þó að insúlín seytingu hans sé varðveitt.
Skammtur lyfsins verður lítill.
Hafa verður í huga að sykursýki af tegund 2 er framsækinn sjúkdómur, þegar getu betafrumna í brisi til að framleiða insúlín minnkar smám saman. Þess vegna breytist lyfjaskammturinn stöðugt, oftast upp og nær smám saman því hámarksþoli sem aukaverkanir töflanna fara framar jákvæðu (sykurlækkandi) áhrifunum.
Þá er nauðsynlegt að skipta yfir í insúlínmeðferð og það verður þegar stöðugt, aðeins skammtur og meðferðar insúlínmeðferðar geta breyst. Auðvitað eru til svona sjúklingar sem lengi, í mörg ár, geta verið í megrun eða lítill skammtur af lyfjum og haft góðar bætur.
Þetta getur verið, ef sykursýki af tegund 2 var greind snemma og beta-frumuvirkni var vel varðveitt, ef sjúklingurinn náði að léttast, fylgist hann með mataræði sínu og hreyfist mikið, sem hjálpar til við að bæta brisi - með öðrum orðum, ef insúlínið þitt er ekki til spillis þá er það mismunandi skaðleg matvæli.
Eða kannski var sjúklingurinn ekki með augljós sykursýki, en það var fyrirbyggjandi sykursýki eða streituvaldandi blóðsykurshækkun (sjá hér að ofan) og læknarnir voru fljótir að greina sykursýki af tegund 2.
Og þar sem raunverulegur sykursýki er ekki læknað er erfitt að fjarlægja þegar staðfesta greiningu. Hjá slíkum einstaklingi getur blóðsykur hækkað nokkrum sinnum á ári á móti álagi eða veikindum og á öðrum tímum er sykurinn eðlilegur.
Einnig er hægt að minnka skammtinn af sykurlækkandi lyfjum hjá mjög öldruðum sjúklingum sem byrja að borða svolítið, léttast, eins og sumir segja „þorna upp“, þörf þeirra fyrir insúlín minnkar og jafnvel sykursýki meðferð er alveg hætt.
En í langflestum tilfellum eykst skammtur lyfjanna venjulega smám saman.
Til að byrja með skal bent á að reyndur innkirtlafræðingur ætti að takast á við val á meðferðaráætlun og skömmtum lyfsins út frá mörgum mismunandi prófum.
Styrkur og tímalengd insúlíns fer beint eftir ástandi efnaskipta í líkama sjúklingsins.
Ofskömmtun getur leitt til lækkunar á blóðsykri undir 3,3 mmól á lítra og þar af leiðandi getur sjúklingurinn lent í dáleiðslu dái. Þess vegna, ef það er enginn reyndur innkirtlafræðingur í þinni borg eða svæði, skal hefja inndælingu með lægstu mögulegu skömmtum.
Að auki skal hafa í huga að 1 ml af lyfinu getur innihaldið annað hvort 40 eða 100 alþjóðlegar einingar af insúlíni (ae). Fyrir inndælingu er nauðsynlegt að taka mið af styrk virka efnisins.
Til meðferðar á sjúklingum með í meðallagi hátt sykursýki eru 2 meðferðaráætlanir notaðar:
Með venjulegri meðferð er sjúklingnum sprautað með lyfjum sem eru stutt eða meðalstór aðgerð tvisvar á dag - klukkan 7 og 19 klukkustundir. Í þessu tilfelli verður sjúklingurinn að fylgja lágkolvetnamataræði, borða morgunmat klukkan 7:30 á morgnana, borða hádegismat klukkan 13 klukkustundir (mjög auðvelt), borða kvöldmat klukkan 19 og fara að sofa á miðnætti.
Meðan á mikilli meðferð stendur er sprautað sjúklinginn með ultrashort eða stuttverkandi lyfjum þrisvar á dag - klukkan 7, 13 og 19 klukkustundir. Fyrir fólk með alvarlega sykursýki, til þess að staðla glúkósa í nótt og morgun, auk þessara þriggja inndælingar, er einnig ávísað lyfjum.
Þeir þurfa að vera prikaðir klukkan 7, 14 og 22 klukkustundir. Einnig má ávísa lyfjum með langvarandi verkun (Glargin, Detemir) allt að 2 sinnum á dag (fyrir svefn og eftir 12 tíma).
Til þess að reikna lágmarksskammt insúlíns sem gefinn er fyrir máltíðir rétt, ættir þú að vera meðvitaður um að 1-1,5 ae af hormóninu geta óvirkan 1 brauðeining (XE) af mat í mannslíkamanum sem vegur 64 kg.
Með meira eða minna þyngd eykst eða minnkar magn ME sem þarf til að hlutleysa 1 XE hlutfallslega. Svo, einstaklingur sem vegur 128 kg, þú þarft að fara í 2-3 ae af hormóninu til að hlutleysa 1 XE.
Hafa ber í huga að öfgakort insúlín virkar 1,5-2,5 sinnum áhrifameiri en aðrar tegundir, hvor um sig, það þarf minna. Standard XE inniheldur 10-12 grömm af kolvetnum.
Við meðhöndlun sykursýki af tegund 2 eru sömu insúlín notuð og við meðhöndlun sykursýki af tegund 1. Venjulega mæla þeir með stuttu og ultrashort (lispro, aspart) fyrir jabs fyrir mat, af þeim langdrægu, lantus og detemir eru ákjósanlegir, þar sem þeir leyfa þér að staðla fljótt kolvetni umbrot og eru væg.
Eins og er hefur nokkrum kerfum verið beitt til að gefa utanaðkomandi hliðstæða brishormónsins sjálfs hjá sjúklingum með sykursjúkdóm.
• Algjör umskipti í insúlínuppbótarmeðferð, þegar mataræðið, sykurlækkandi pillurnar og aðrar meðferðir við sykursýki reyndust ógjaldfærar. Fyrirætlunin getur verið mjög breytileg frá einni inndælingu 1 sinni á dag til ákafrar uppbótarmeðferðar eins og í sykursýki af tegund 1.
• Samsett meðferð: sprautur og blóðsykurslækkandi lyf eru notuð samtímis. Samsetningarmöguleikar hér eru stranglega einstakir, valdir ásamt lækni.
Þessi aðferð er talin áhrifaríkust. Venjulega er aukið insúlín (1-2 sinnum á dag) og dagleg inntaka lyfja til inntöku til að draga úr blóðsykri.
Stundum fyrir morgunmat er innleiðing blandaðs insúlíns valin þar sem ekki er lengur lokað á morgnana fyrir hormón af töflunum.
• Tímabundin breyting á inndælingu. Eins og áður hefur komið fram er aðallega þessi aðferð réttlætanleg við alvarlegar læknisaðgerðir, alvarlegar líkamsástæður (hjartaáföll, heilablóðfall, meiðsli), meðgöngu, mikil lækkun á næmi fyrir eigin insúlíni og mikil aukning á glúkated blóðrauða.
Þar sem góður árangur af því að bæta upp sykursýki af tegund 2 hjá insúlínum neyðir lækna til að mæla virkilega með slíkri aðferð til að meðhöndla sjúkdóminn, standa margir sjúklingar og læknarnir sjálfir frammi fyrir erfiðu vali: „hvenær er tími til að ávísa insúlíni?“.
Annars vegar að fullkomlega skiljanlegur ótti við sjúklinginn fær lækna til að fresta augnablikinu, hins vegar, framsækin heilsufarsleg vandamál leyfa ekki að fresta insúlínmeðferð í langan tíma. Í báðum tilvikum er ákvörðunin tekin fyrir sig.
Mundu að aðeins er hægt að nota allar aðferðir til meðferðar við innkirtlamyndun að höfðu samráði við lækninn þinn! Sjálfslyf geta verið hættuleg.
Insúlínmeðferð með sykursýki af tegund 1
• Aukin eða grunn bolus insúlínmeðferð
Langvirkt insúlín (IPD) er gefið 2 sinnum á dag (að morgni og nóttu) Skammvirkt insúlín (ICD) er gefið 2 sinnum á dag (fyrir morgunmat og fyrir kvöldmat) eða fyrir aðalmáltíðir, en skammtur þess og magn af XE eru þétt fastir ( sjúklingur breytir ekki insúlínskammti og magni af XE) - engin þörf er á að mæla blóðsykursfall fyrir hverja máltíð
Útreikningur á insúlínskammti
Heildarskammtur dagsins insúlíns (SSDS) = þyngd sjúklings x 0,5 ú / kg *
- 0,3 einingar / kg fyrir sjúklinga með nýgreinda sykursýki af tegund 1 meðan á sjúkdómi stendur („brúðkaupsferðin“)
- 0,5 ae / kg fyrir sjúklinga með meðallengd sjúkdóms
- 0,7-0,9 einingar / kg fyrir sjúklinga með langa reynslu af sjúkdómnum
Til dæmis er þyngd sjúklings 60 kg, sjúklingurinn er veikur í 10 ár, þá er SDDS 60 kg x 0,8 U / kg = 48 U
IPD skammturinn er 1/3 af SDDS, síðan er IPD skammtinum skipt í 2 hluta - 2/3 er gefið að morgni fyrir morgunmat og 1/3 er gefið að kvöldi fyrir svefn (oft er IPD skammtinum skipt í 2 hluta í tvennt)
Ef SDDS er 48 einingar, er skammtur SDI 16 einingar og 10 einingar gefnar fyrir morgunmat og 6 einingar fyrir svefn.
Skammturinn af ICD er 2/3 af SDDS.
Með aukinni insúlínmeðferðaráætlun er ákveðinn skammtur af ICD fyrir hverja máltíð ákvarðaður af fjölda brauðeininga (XE) sem áætlað er til inntöku með mat, blóðsykursgildi fyrir máltíðir, þörf fyrir insúlín á I XE á ákveðnum tíma dags (morgun, dag, kvöld)
Þörfin fyrir ICD í morgunmat er 1,5-2,5 U / 1 XE. í hádegismat - 0,5-1,5 U / 1 XE, í kvöldmat 1-2 U / 1 XE.
Með normoglycemia er ICD aðeins gefið fyrir mat, með blóðsykurshækkun er viðbótarinsúlín komið til leiðréttingar.
Til dæmis, á morgnana er sjúklingurinn með sykurmagn, 5,3 mmól / L, hann hyggst borða 4 XE, insúlínþörf hans fyrir morgunmat er 2 U / XE.Sjúklingurinn ætti að gefa 8 einingar af insúlíni.
Í hefðbundinni insúlínmeðferð er skammti af ICD skipt í 2 hluta - 2/3 er gefinn fyrir morgunmat og 1/3 er gefinn fyrir kvöldmat (ef SDDS er 48 einingar, þá er skammturinn af ICD 32 einingar, og fyrir morgunmat er 22 einingar gefnar, og áður en ulaine 10 einingar) , eða skammtinum af ICD er skipt um það bil jafnt í 3 hluta sem gefnir eru fyrir aðalmáltíðir. Magn XE í hverri máltíð er fast.
Útreikningur á nauðsynlegu magni af XE
Mataræðið fyrir sykursýki af tegund 1 er lífeðlisfræðileg isocaloric, tilgangur þess er að tryggja eðlilegan vöxt og þroska allra líkamskerfa.
Dagleg kaloríuinntaka - kjörþyngd x X
X - magn af orku / kg fer eftir líkamlegri hreyfingu sjúklingsins
32 kkal / kg - miðlungs hreyfing
40 kkal / kg - meðaltal hreyfingar
48 kkal / kg - mikil hreyfing
Kjör líkamsþyngdar (M) = hæð (cm) - 100
Kjör líkamsþyngdar (W) = hæð (cm) - 100 - 10%
Sem dæmi vinnur sjúklingur sem gjaldkeri í sparisjóði. Hæð sjúklingsins er 167 cm. Þá er kjörþyngd hennar 167-100-6,7, þ.e.a.s. u.þ.b. 60 kg, og að teknu tilliti til hóflegrar vefjafræðilegrar virkni, er daglegt kaloríuinnihald mataræðis hennar 60 x 32 = 1900 kcal.
Daglegt kaloríumagn er 55 - 60% kolvetna
Samkvæmt því er hlutur kolvetna 1900 x 0,55 = 1045 kkal, sem er 261 g kolvetni. IXE = 12 g kolvetni, þ.e.a.s. sjúklingurinn getur borðað 261 daglega. 12 = 21 XE.
Þ.e.a.s. í morgunmat og kvöldmat getur sjúklingur okkar borðað 4-5 XE, í hádegismat 6-7 XE, fyrir snakk 1-2 XE (helst ekki meira en 1,5 XE). En með aukinni insúlínmeðferðaráætlun er svo sterk dreifing kolvetna í máltíðum valkvæð.
Sameina aðferð insúlínmeðferðar felur í sér sameiningu alls insúlíns í einni inndælingu og er kölluð hefðbundin insúlínmeðferð. Helsti kosturinn við þessa aðferð er að fækka sprautum í lágmark (1-3 á dag).
Ókosturinn við hefðbundna insúlínmeðferð er skortur á möguleikum á algerri eftirlíkingu á náttúrulegri virkni brisi. Þessi galli gerir ekki kleift að bæta upp kolvetnisumbrot sjúklinga með sykursýki af tegund 1 sykursýki fullkomlega, insúlínmeðferð í þessu tilfelli hjálpar ekki.
Samsett áætlun með insúlínmeðferð í þessu tilfelli lítur svona út: sjúklingurinn fær 1-2 sprautur á dag, á sama tíma og honum er sprautað með insúlínblöndu (þetta felur í sér stutt og langvarandi insúlín).
Insúlín á meðalstærð tíma er um það bil 2/3 af heildar rúmmáli lyfja, 1/3 hluti er eftir af stuttum insúlínum.
Það er einnig nauðsynlegt að segja til um insúlíndælu. Insúlíndæla er tegund rafeindabúnaðar sem veitir insúlín allan sólarhringinn gjöf undir húð í smáskömmtum með mjög stuttum eða stuttum verkunartímum.
Þessi tækni er kölluð insúlínmeðferð með dælu. Insúlíndæla virkar á mismunandi hátt við lyfjagjöf.
- Stöðugt framboð á brisi hormón með örskömmtum, sem líkir lífeðlisfræðilegum hraða.
- Bolus hraði - sjúklingurinn getur forritað skammt og tíðni insúlíngjafar með eigin höndum.
Þegar fyrsta meðferðaráætlunin er notuð er hermi eftir insúlínseytingu sem gerir það mögulegt í grundvallaratriðum að skipta um notkun langvarandi lyfja. Mælt er með notkun annarrar meðferðar strax fyrir máltíð eða á þeim augnablikum þegar blóðsykursvísitalan hækkar.
Þegar kveikt er á bolus-meðferðaráætluninni veitir insúlínmeðferð með dælu getu til að breyta insúlín af mismunandi gerðum.
Mikilvægt! Með samsetningu ofangreindra aðferða næst hámarks eftirlíking af lífeðlisfræðilegri seytingu insúlíns með heilbrigðu brisi. Legginn ætti að breytast að minnsta kosti 1 sinni á þriðja degi.
Meðferðaráætlunin fyrir sjúklinga með sykursýki af tegund 1 er kveðið á um innleiðingu grunnlyfja 1-2 sinnum á dag og strax fyrir máltíð - bolus. Í sykursýki af tegund 1 ætti insúlínmeðferð að koma að fullu í stað lífeðlisfræðilegrar framleiðslu hormónsins sem framleiðir brisi heilbrigðs manns.
Samsetning beggja stillinga er kölluð „base-bolus meðferð“, eða meðferðaráætlun með mörgum inndælingum. Ein tegund af þessari meðferð er bara mikil insúlínmeðferð.
Fyrirætlunin og skammtarnir, að teknu tilliti til einstakra eiginleika líkamans og fylgikvilla, ætti sjúklingurinn að velja lækni sinn. Basallyf tekur venjulega 30-50% af heildar dagsskammti. Útreikningur á nauðsynlegu magni insúlíns er meira einstaklingsbundið.
Insúlínmeðferð, eins og hver önnur, getur haft frábendingar og fylgikvilla. Útlit ofnæmisviðbragða á stungustaði er skær dæmi um fylgikvilla insúlínmeðferðar.
Sjaldan er notað insúlín í sykursýki af tegund 2 þar sem þessi sjúkdómur er meira tengdur efnaskiptasjúkdómum á frumustigi en með ófullnægjandi framleiðslu á insúlíni. Venjulega er þetta hormón framleitt af beta-frumum í brisi.
Og að jafnaði virka þeir með sykursýki af tegund 2 tiltölulega eðlilega. Blóðsykursgildi hækka vegna insúlínviðnáms, það er lækkun á næmi vefja fyrir insúlíni.
Fyrir vikið getur sykur ekki farið í blóðkornin, heldur safnast hann upp í blóðinu.
Í alvarlegri sykursýki af tegund 2 og tíðum breytingum á blóðsykri geta þessar frumur dáið eða veikt virkni þeirra. Í þessu tilfelli, til að staðla ástandið, verður sjúklingurinn annað hvort að sprauta insúlín tímabundið eða stöðugt.
Einnig getur þurft að sprauta hormóninu til að viðhalda líkamanum á tímabilum smitsjúkdóma sem eru raunverulegt próf fyrir friðhelgi sykursjúkra. Brisið á þessari stundu gæti framleitt ófullnægjandi insúlín, þar sem það þjáist einnig vegna eitrun líkamans.
Það er mikilvægt að skilja að í flestum tilfellum eru innspýtingar hormónsins í sykursýki sem ekki er háð, tímabundið. Og ef læknirinn mælir með þessari tegund meðferðar geturðu ekki reynt að skipta um það með einhverju.
Sjúklingar með sykursýki af tegund 2 gera oft án sykurlækkandi töflna. Þeir stjórna sjúkdómnum eingöngu með hjálp sérstaks mataræðis og léttrar líkamsáreynslu en gleyma ekki reglulegri skoðun læknisins og mæla blóðsykur.
En á þeim tímabilum þar sem insúlín er ávísað til tímabundinnar hnignunar er betra að fylgja ráðleggingunum til að viðhalda getu til að halda sjúkdómnum í skefjum í framtíðinni.
Almennar upplýsingar
Fyrstu insúlínblöndurnar voru úr dýraríkinu. Þeir voru fengnir úr brisi svína og nautgripa.
Undanfarin ár hefur aðallega verið notað mannainsúlín. Síðarnefndu eru fengin með erfðatækni og neyða bakteríur til að mynda insúlín með nákvæmlega sömu efnasamsetningu og náttúrulegt mannainsúlín (þ.e.a.s. það er ekki efni framandi fyrir líkamann).
Nú eru erfðatækni-insúlín eiturlyf valin við meðhöndlun allra sjúklinga með sykursýki, þar með talið tegund 2.
Samkvæmt tímalengd aðgerðarinnar eru aðgreindar insúlín stuttar og langvarandi (langvarandi) aðgerðir.
Mynd 7. Skammvirkur insúlínsnið
Stuttverkandi insúlínlyf (einnig kallað einfalt insúlín) eru alltaf gegnsæ. Aðgerðarsnið stuttverkandi insúlínlyfja er eftirfarandi: hefst eftir 15-30 mínútur.
, ná hámarki eftir 2-4 klukkustundir, enda eftir 6 klukkustundir, þó að mörgu leyti fer tímabundin verkunarháttur eftir skammtinum: því minni skammturinn, því styttri aðgerðin (sjá mynd.
7). Við þekkjum þessar færibreytur og getum sagt að stuttverkandi insúlín verði að gefa á 30 mínútum.
fyrir máltíðir, þannig að áhrif þess passa betur við hækkun á blóðsykri.
Nýlega hafa ultrashort efnablöndur einnig birst, svokallaðar insúlínhliðstæður, til dæmis Humalog eða Novorapid. Aðgerðarsnið þeirra er aðeins frábrugðið venjulegu stuttu insúlíni.
Þeir byrja að starfa næstum strax eftir gjöf (5-15 mínútur), sem gefur sjúklingnum tækifæri til að fylgjast ekki með venjulegu bili milli inndælingar og fæðuinntöku, heldur gefa það rétt fyrir máltíð (sjá
mynd. 8).
Hámarksverkunin á sér stað eftir 1-2 klukkustundir og styrkur insúlíns á þessari stundu er hærri miðað við hefðbundið insúlín.
Mynd 8. Ofur stuttverkandi insúlínsnið
Þetta eykur líkurnar á að hafa fullnægjandi blóðsykur eftir að hafa borðað. Að lokum varir áhrif þeirra innan 4-5 klukkustunda, sem gerir þér kleift að neita millimáltíðum ef þú vilt, án þess að hætta á blóðsykursfalli. Þannig verður dagleg venja einstaklingsins sveigjanlegri.
Mynd 9. Insúlínsnið á miðlungs lengd
Langvirkandi (langvarandi) insúlínlyf eru fengin með því að bæta sérstökum efnum við insúlín sem hægir á frásogi insúlíns undir húðinni. Í þessum hópi notast nú aðallega lyf sem eru meðalstór. Snið aðgerða þeirra er sem hér segir: byrjun - eftir 2 klukkustundir, hámark - eftir 6-10 klukkustundir, lok - eftir 12-16 klukkustundir eftir skammti (sjá mynd 9).
Langvarandi insúlínhliðstæður eru fengnar með því að breyta efnafræðilegri uppbyggingu insúlíns. Þeir eru gegnsæir, þess vegna þarf ekki að blanda fyrir inndælingu. Þeirra á milli eru hliðstæður miðlungs verkunarlengd aðgreindar, sem aðgerðarprófíllinn er svipaður og verkunarsnið NPH-insúlíns. Má þar nefna Levemir, sem hefur mjög mikla fyrirsjáanleika aðgerða.
Mynd 10. Prófíll blandaðs insúlíns sem inniheldur 30% stuttverkandi insúlín og 70% meðalverkandi insúlín
Lantus er langverkandi hliðstæða, sem virkar í sólarhring, svo hægt er að gefa það einu sinni á dag sem grunninsúlín. Það hefur ekki hámarksverkun, því eru líkurnar á blóðsykurslækkun á nóttunni og á milli máltíða minni.
Að lokum eru sameinaðir (blandaðir) efnablöndur sem innihalda samtímis insúlín með stuttri eða ultrashort verkun og miðlungs virkni. Ennfremur eru slík insúlín framleidd með mismunandi hlutfalli af „stuttum“ og „löngum“ hlutum: frá 10/90% til 50/50%.
Mynd 11. Venjuleg insúlín seyting
Þannig samanstendur verkunarsnið slíkra insúlína í raun af samsvarandi sniðum einstakra insúlína sem mynda samsetningu þeirra, og alvarleiki áhrifanna fer eftir hlutfalli þeirra (sjá mynd 10).
Upptökuhraði insúlíns fer eftir því hvaða lag líkamans nálin fer í. Insúlínsprautur ætti alltaf að gefa í fitu undir húð, en ekki í æð og ekki í vöðva (sjá
mynd 16). Til þess að draga úr líkum á að komast í vöðva, sjúklingum með eðlilega þyngd, er mælt með því að nota sprautur og sprautupennar með stuttar nálar - 8 mm að lengd (hefðbundin nál hefur lengdina um 12-13 mm).
Að auki eru þessar nálar aðeins þynnri, sem dregur úr sársauka meðan á inndælingu stendur.
Mynd 16. Insúlíngjöf með nálum af ýmsum lengdum (fyrir nálar: 8-10 mm og 12-13 mm)
Mynd 17. Rétt og röng mynduð húðfelling (til insúlínsprautunar)
1. Losaðu pláss á húðinni þar sem insúlín verður sprautað.
Þurrkaðu með áfengi á stungustað er ekki nauðsynlegt. 2
Taktu skinnið með þumalfingri og fingrum fram (sjá mynd.
17). Þetta er einnig gert til að draga úr líkunum á að komast í vöðvann.
3. Settu nálina undir húðfellinguna hornrétt á yfirborðið eða í 45 gráðu horni.
4. Styddu á sprautustimpilinn alla leið án þess að sleppa brettinu.
5.Bíddu í nokkrar sekúndur eftir að insúlín er sprautað, fjarlægðu síðan nálina.
Fylgikvillar insúlínmeðferðar
Það er mikið af goðsögnum í kringum insúlín. Flestar þeirra eru lygar og ýkjur. Reyndar, innspýting á hverjum degi veldur ótta og augu hans eru stór. Hins vegar er ein sönn staðreynd. Það er fyrst og fremst sú staðreynd að insúlín leiðir til fyllingar. Reyndar, þetta prótein með kyrrsetu lífsstíl leiðir til þyngdaraukningar, en það er og jafnvel hægt að berjast gegn því.
Vertu viss um að jafnvel með slíkan sjúkdóm til að leiða virkan lífsstíl. Í þessu tilfelli er hreyfingin framúrskarandi fyrirbygging á heilleika og getur einnig hjálpað til við að vekja aftur ást á lífinu og afvegaleiða áhyggjur af greiningunni.
Það er einnig nauðsynlegt að muna að insúlín er ekki undanþegið fæðunni. Jafnvel þótt sykur sé kominn í eðlilegt horf, verður þú alltaf að muna að það er tilhneiging til þessa sjúkdóms og þú getur ekki slakað á og leyft að bæta neinu við mataræðið.
Insúlín er örvandi vöxtur vefja sem veldur hraðari frumuskiptingu. Með minnkun á næmi fyrir insúlíni eykst hættan á brjóstæxlum en einn af áhættuþáttunum eru samtímis kvillar í formi sykursýki af tegund 2 og mikil blóðfita, og eins og þú veist, þá er offita og sykursýki alltaf saman.
Að auki er insúlín ábyrgt fyrir varðveislu magnesíums í frumum. Magnesíum hefur þann eiginleika að slaka á æðarveggnum. Sé brot á næmi fyrir insúlíni byrjar magnesíum að skiljast út úr líkamanum og natríum, þvert á móti, seinkar, sem veldur þrengingu í æðum.
Sannað er að hlutverk insúlíns í þróun fjölda sjúkdóma er, þó það sé ekki ástæða þeirra, skapar hagstæð skilyrði fyrir framvindu:
- Arterial háþrýstingur.
- Krabbameinssjúkdómar.
- Langvinnir bólguferlar.
- Alzheimerssjúkdómur.
- Nærsýni.
- Arterial háþrýstingur myndast vegna verkunar insúlíns á nýru og taugakerfi. Venjulega, við verkun insúlíns, gerist æðavíkkun, en við aðstæður þar sem næmi tapist, virkist samúðardeild taugakerfisins og æðin þrengja, sem leiðir til hás blóðþrýstings.
- Insúlín örvar framleiðslu bólguþátta - ensím sem styðja bólguferli og hindrar myndun hormónsins adiponectin, sem hefur bólgueyðandi áhrif.
- Til eru rannsóknir sem sanna hlutverk insúlíns í þróun Alzheimerssjúkdóms. Samkvæmt einni kenningu er sérstakt prótein búið til í líkamanum sem verndar heilafrumur gegn útfellingu amýlóíðvefjar. Það er þetta efni - amyloid, sem veldur því að heilafrumurnar missa virkni sína.
Sama hlífðarprótein stjórnar insúlínmagni í blóði. Þess vegna, með aukningu á insúlínmagni, er öllum öflunum varið í minnkun þess og heilinn er án verndar.
Hár styrkur insúlíns í blóði veldur framlengingu á augnboltanum, sem dregur úr möguleikanum á venjulegri fókus.
Að auki hefur tíðni versnað nærsýni í sykursýki af tegund 2 og í offitu.
Sjúklingur með sykursýki sem veit hvað sykursýki er hættulegt ætti að gera allt til að forðast fylgikvilla. Í sykursýki eru þrjár tegundir fylgikvilla greindir:
- Skarpt um.
- Chronic / Late Fr.
- Þungt / seint Fr.
Viðbótarupplýsingar: næring og íþróttir
Eftir að hafa lært að þeir sprauta sig með sykursýki, hvernig á að velja lyf og þegar þú þarft að gera þetta skaltu íhuga helstu atriði í meðferð meinafræði. Því miður er ómögulegt að losna við sykursýki að eilífu. Þess vegna er eina leiðin til að auka lífslíkur og lágmarka fylgikvilla við inndælingu.
Hvaða skaða getur insúlín valdið? Það er neikvætt atriði í meðhöndlun sykursýki af tegund 2 með gjöf hormóns.Staðreyndin er sú að þegar þú sprautar inn lyfjum leiðir það til mengunar aukakílóa.
Sykursýki af tegund 2 á insúlíni er mikil hætta á offitu, svo það er mælt með því að sjúklingurinn stundi íþróttir til að auka næmi mjúkvefja. Til þess að meðferðarferlið sé árangursríkt er sérstök athygli gefin á næringu.
Ef þú ert of þung, þá er mikilvægt að fylgja mataræði með lágum hitaeiningum, takmarka magn fitu og kolvetna á matseðlinum. Setja ætti lyfið með hliðsjón af mataræði þínu, sykur ætti að mæla nokkrum sinnum á dag.
Meðferð á sykursýki af tegund 2 er flókin meðferð, undirstaða hennar er mataræði og íþróttir, jafnvel með stöðugleika nauðsynlegs blóðsykurs með inndælingu.
Upplýsingar um sykursýki af tegund 2 eru að finna í myndbandinu í þessari grein.
Við sykursýki af öllum gerðum, nema insúlínmeðferð, er það mikilvægt fyrir sjúklinginn að fylgja mataræði. Meginreglur lækninga næringar eru svipaðar hjá sjúklingum með mismunandi tegundir af þessum sjúkdómi, en það er samt nokkur munur. Hjá sjúklingum með insúlínháð sykursýki getur mataræðið verið umfangsmeira þar sem þeir fá þetta hormón utan frá.
Með ákjósanlegri meðferð og vel bættri sykursýki getur einstaklingur borðað næstum allt. Auðvitað erum við aðeins að tala um hollar og náttúrulegar vörur þar sem þægindamatur og ruslfæði er undanskilið öllum sjúklingum. Á sama tíma er mikilvægt að gefa insúlín rétt fyrir sykursjúka á réttan hátt og geta reiknað rétt magn nauðsynlegs lyfs, háð magni og samsetningu fæðunnar.
Grunnurinn að mataræði sjúklings sem er greindur með efnaskiptasjúkdóma ætti að vera:
- Ferskt grænmeti og ávextir með lágum eða miðlungs blóðsykursvísitölu,
- fitumjólkurafurðir,
- korn með hægum kolvetnum í samsetningunni,
- mataræði kjöt og fiskur.
Sykursjúkir sem eru meðhöndlaðir með insúlíni hafa stundum efni á brauði og einhverju náttúrulegu sælgæti (ef þeir hafa enga fylgikvilla sjúkdómsins). Sjúklingar með aðra tegund sykursýki ættu að fylgja strangara mataræði, vegna þess að í aðstæðum þeirra er það næring sem er grundvöllur meðferðar.