Ofnæmi fyrir insúlíni: er viðbrögð möguleg og hver er ástæðan

Insúlín er mikilvægt fyrir stóran hóp fólks. Án þess getur einstaklingur með sykursýki deyja, því þetta er eina meðferðaraðferðin sem hefur enga hliðstæður ennþá. Ennfremur, hjá 20% fólks, veldur notkun þessa lyfs ofnæmisviðbrögðum af misjöfnum mæli. Oftast hefur þetta áhrif á ungar stúlkur, sjaldnar - eldra fólk eldra en 60 ára.
Orsakir
Það eru háð fjölda hreinsunar og óhreininda, það eru nokkrir möguleikar á insúlíni - mönnum, raðbrigða, nautgripum og svínakjöti. Flest viðbrögð koma fram við lyfið sjálft, mun minna á efnin sem eru í samsetningu þess, svo sem sink, prótamín.
Manneskjan er síst ofnæmisvaldandi en mesti fjöldi neikvæðra áhrifa er skráður með notkun nautgripa.
Undanfarin ár hafa mjög hreinsuð insúlín verið notuð og samsetningin þar sem próinsúlín er ekki meira en 10 μg / g, sem hefur haft áhrif á bætandi ástand insúlínofnæmis almennt.
Ofnæmi stafar af mótefnum í ýmsum flokkum. Ónæmisglóbúlín E ber ábyrgð á bráðaofnæmi, IgG fyrir staðbundin ofnæmisviðbrögð og sink vegna seinkaðs ofnæmis, sem verður nánar lýst hér að neðan.
Staðbundin viðbrögð geta líka verið vegna óviðeigandi notkunar, til dæmis, að skaða húðina með þykkri nál eða illa valinn stungustað.
Ofnæmisform
Strax - kemur fram 15-30 mínútum eftir gjöf insúlíns í formi mikils kláða eða breytinga á húð: húðbólga, ofsakláði eða roði á stungustað.
Hæg hreyfing - Áður en einkenni koma fram getur einn dagur eða meira liðið.
Það eru þrjár gerðir af hægfara hreyfingu:
- Staðbundið - aðeins á stungustað hefur áhrif.
- Altæk - önnur svæði hafa áhrif.
- Samsett - haft áhrif á stungustað og aðra líkamshluta.
Venjulega kemur ofnæmi aðeins fram í breytingu á húðinni en alvarlegri og hættulegri afleiðingar, svo sem bráðaofnæmislost, eru mögulegar.
Hjá litlum hópi fólks vekur það lyf að taka lyf alhæfðiviðbrögðeinkennist af svo óþægilegum einkennum eins og:
- Lítilshækkun á hitastigi.
- Veikleiki.
- Þreyta
- Meltingartruflanir.
- Liðverkir.
- Krampi í berkjum.
- Stækkaðir eitlar.
Í mjög sjaldgæfum tilvikum eru alvarleg viðbrögð eins og:
- Mjög hár hiti.
- Drepi undir húð.
- Lungnabjúgur.
Greining
Tilvist ofnæmis fyrir insúlíni er ákvörðuð af ónæmisfræðingnum eða ofnæmisfræðingnum á grundvelli greiningar á einkennum og sögu. Til að fá nákvæmari greiningu þarftu einnig:
- Gefa blóð (almenn greining, fyrir sykurmagn og til að ákvarða magn ónæmisglóbúlína),
- Útiloka húð- og blóðsjúkdóma, sýkingar, kláða í húð vegna lifrarbilunar.
- Gerðu sýnishorn af litlum skömmtum af öllum gerðum. Hvarfið er ákvarðað einni klukkustund eftir málsmeðferðina með því að alvarleiki og stærð afleiðings papúlunnar myndast.
Ofnæmismeðferð
Meðferð er aðeins ávísað af lækni, allt eftir tegund ofnæmis.
Einkenni vægs alvarleika líða án íhlutunar innan 40-60 mínútna.
Ef einkenni standa yfir í langan tíma og verða verri í hvert skipti, er nauðsynlegt að byrja að taka andhistamín, svo sem dífenhýdramín og suprastín.
Sprautur eru gerðar oftar í ýmsum líkamshlutum, skammturinn minnkaður. Ef þetta hjálpar ekki, þá er hreinsað mann í stað nautgripa eða svínainsúlíns, þar sem það er ekkert sink.
Ef um er að ræða altæk viðbrögð eru adrenalín, andhistamín gefin brýn, svo og vistun á sjúkrahúsi, þar sem stuðningur við öndun og blóðrás verður studdur.
Þar sem ómögulegt er að hverfa alveg frá notkun lyfsins fyrir sykursýkissjúkling er skammturinn minnkaður tímabundið nokkrum sinnum og síðan smám saman. Eftir stöðugleika er farið smám saman (venjulega í tvo daga) aftur í fyrri norm.
Ef lyfið var aflýst vegna bráðaofnæmislosts, áður en meðferð er hafin að nýju, er mælt með eftirfarandi:
- Keyra sýnishorn af öllum lyfjakostum.
- Veldu réttu (veldur minni afleiðingum)
- Prófaðu lágmarksskammt.
- Auka skal skammtinn hægt og rólega og stjórna ástandi sjúklingsins með blóðprufu.
Ef meðferðin var árangurslaus er insúlín gefið samtímis hýdrókortisóni.
Skammtaminnkun
Ef nauðsyn krefur, minnka skammtinn, sjúklingi er ávísað lágt kolvetnafæðiþar sem allt, þ.mt flókin kolvetni, er neytt í takmörkuðu magni. Allar vörur sem geta valdið ofnæmi eða aukið ofnæmi eru undanskildar mataræðinu, þar á meðal:
- Mjólk, egg, ostur.
- Hunang, kaffi, áfengi.
- Reyktur, niðursoðinn, kryddaður.
- Tómatar, eggaldin, rauð pipar.
- Kavíar og sjávarréttir.
Matseðillinn er eftir:
- Súrmjólkur drykkir.
- Curd.
- Mjótt kjöt.
- Úr fiski: þorski og karfa.
- Úr grænmeti: hvítkál, kúrbít, gúrkur og spergilkál.
Sum þessara einkenna geta bent til ofnæmis, heldur ofskömmtunar lyfsins.
- Fingur skjálfti.
- Hröð púls.
- Nætursviti.
- Höfuðverkur á morgun.
- Þunglyndi
Í undantekningartilvikum getur ofskömmtun leitt til þvagmyndunar á nóttu og þvagblöðru, aukin matarlyst og þyngd og blóðsykurshækkun að morgni.
Það er mikilvægt að muna að ofnæmi getur haft alvarlegar afleiðingar fyrir líkamann, svo það er mikilvægt að gangast undir ítarlega skoðun áður en lyfið er tekið og valið rétta tegund insúlíns.
Ofnæmi fyrir insúlíni: geta verið viðbrögð við hormóninu?
Við framleiðslu á insúlíni eru prótein úr dýraríkinu notuð. Þau verða algeng orsök ofnæmisviðbragða. Hægt er að búa til insúlín byggt á:
Tegundir insúlínlyfja
Jafnframt er notað raðbrigða insúlín meðan á lyfjagjöf stendur. Sjúklingar sem sprauta insúlín daglega eru í aukinni hættu á lyfjaviðbrögðum. Það er vegna tilvistar mótefna í líkamanum við hormóninu. Það eru þessir aðilar sem verða uppspretta viðbragða.
Ofnæmi fyrir insúlíni getur verið í formi tveggja viðbragða:
Einkenni - ofurhiti í andlitshúð
Með einkennum um tafarlaus viðbrögð birtast ofnæmiseinkenni samstundis um leið og einstaklingur sprautar insúlín. Frá því að lyfjagjöf er gefin og einkenni koma fram, líður ekki meira en hálftími. Á þessu tímabili getur einstaklingur orðið fyrir birtingarmyndum:
- hækkun á húð á stungustað,
- ofsakláði
- húðbólga.
Skjót viðbrögð hafa áhrif á ýmis líkamakerfi. Það fer eftir staðsetningu merkja og eðli birtingarmynda þeirra aðgreina:
- staðbundin
- kerfið
- sameinuð viðbrögð.
Með staðbundnum skaða einkennast einkenni aðeins á því svæði sem lyfið er gefið. Almenn viðbrögð hafa áhrif á aðra líkamshluta og dreifast um líkamann. Þegar um er að ræða samsetningu fylgja staðbundnar breytingar neikvæðar birtingarmyndir á öðrum sviðum.
Með hægara ofnæmi greinist merki um skemmdir daginn eftir gjöf insúlíns. Það einkennist af síast inndælingarsvæðisins. Ofnæmi birtist bæði í formi venjulegra húðviðbragða og einkennist af miklum skaða á líkamanum.
Með aukinni næmi þróar einstaklingur bráðaofnæmislost eða bjúg Quincke.
Merki um ósigur
Þar sem heilleiki húðarinnar er skert þegar lyfið er gefið eru eitt einkennandi einkenni breytingar á yfirborði húðarinnar. Þeir geta verið tjáðir sem:
- umfangsmikið útbrot sem vekur mikla óþægindi,
- kláði í auknu mæli,
- ofsakláði
- ofnæmishúðbólga.
Einkenni - ofnæmishúðbólga
Staðbundin viðbrögð fylgja næstum hverjum einstaklingi sem hefur næmi fyrir insúlíni. Hins vegar eru alvarlegar sár í líkamanum. Í þessu tilfelli birtast einkennin sem almenn viðbrögð. Manneskja finnst oft:
- hækkun líkamshita
- liðverkir
- veikleiki alls lífverunnar
- þreytuástand
- ofsabjúgur.
Sjaldan, en samt verulegur skaði á líkamanum. Sem afleiðing af insúlíngjöf getur eftirfarandi komið fram:
- hiti
- bólga í lungnavef,
- drep í vefjum undir húð.
Sérstaklega viðkvæmir sjúklingar með kynningu lyfsins upplifa oft umfangsmikinn skaða á líkamanum sem eru mjög hættulegir. Hjá sykursjúkum byrjar ofsabjúgur og bráðaofnæmislost.
Alvarleiki ástandsins liggur í því að slík viðbrögð valda ekki aðeins sterku áfalli á líkamann, heldur geta þau einnig valdið dauða.
Ef sterkar birtingarmyndir koma fram verður einstaklingur að hringja í sjúkrabíl.
Hvernig á að ná í insúlín?
Ofnæmisviðbrögð við insúlíni eru ekki aðeins próf fyrir líkamann. Ef einkenni koma fram vita sjúklingar oft ekki hvað þeir eiga að gera þar sem meðferð við sykursýki ætti að halda áfram. Bannað er að hætta sjálfstætt og ávísa nýju lyfi sem inniheldur insúlín. Þetta veldur því að viðbrögð styrkjast ef valið er rangt.
sjá sýnishorn á húðinni. Greining á ofnæmi á sér stað á sérstökum sjúkrastofnunum með sniði sem hentar til að ákvarða niðurstöðuna.
Þegar viðbrögð koma fram ætti sjúklingurinn tafarlaust að hafa samband við lækni. Í þessu tilfelli getur læknirinn ávísað ofnæmisaðgerð. Kjarni málsmeðferðarinnar er að framkvæma prófanir á húðinni. Þau eru nauðsynleg fyrir rétt val á lyfinu til inndælingar.
Niðurstaða rannsóknarinnar er besti kosturinn fyrir insúlínsprautur. Aðgerðin hefur frekar flókna framkvæmd. Þetta er vegna þess að sjúklingur er í sumum tilvikum of takmarkaður tími til að velja lyfið.
Ef ekki þarf að framkvæma sprautur brýn, eru húðprófanir gerðar með 20-30 mínútna millibili. Á þessum tíma metur læknirinn viðbrögð líkamans.
Meðal einangruðra insúlína með vægustu verkun á líkama viðkvæmra einstaklinga er einangrað lyf sem er búið til á grundvelli mannapróteins. Í þessu tilfelli er vetnisvísitala þess hlutlaus. Það er notað þegar viðbrögð við insúlíni með nautakjötspróteini koma fram.
Hvernig á að velja lyf?
Ef sjúklingur hefur viðbrögð við insúlínblöndu með nautakjötspróteini er honum ávísað lyfi sem byggist á próteini úr mönnum.
Ofnæmi fyrir hormóninsúlíninu hefur neikvæð áhrif á ástand sjúklingsins og þarfnast brýnrar lausnar á vandanum vegna þess að halda verður áfram meðferð við sykursýki.
Óháð skipti á einu lyfi með öðru er bönnuð því ef rangt val er gert munu neikvæð viðbrögð líkamans aukast. Ef merki um ofnæmi koma fram, ættir þú alltaf að hafa samband við lækni.
Læknirinn mun framkvæma ónæmisaðgerð - aðgerðina við húðsýni af insúlíni, sem sýnir viðbrögð líkamans við tilteknu lyfi.
Val á insúlíni tekur mikinn tíma. Hver inndæling er gerð með 20-30 mínútna millibili. Ofnæming er flókin aðferð, því oft hefur sjúklingurinn ekki tíma í fjölmörg sýni. Sem afleiðing af vali er sjúklingum ávísað lyfi sem ekki voru neikvæð viðbrögð við. Það er ómögulegt að velja rétta insúlínblöndu á eigin spýtur, þú verður alltaf að hafa samband við lækni.
Ofnæmi fyrir insúlíni: er viðbrögð möguleg og hver er ástæðan

Orsakir viðbragða við insúlíni.
Sjúklingar með sykursýki ættu að fylgjast með blóðsykri daglega. Með aukningu þess þarf inndælingu insúlíns til að koma á stöðugleika í líðan.
Eftir gjöf hormónsins ætti ástandið að koma á stöðugleika, en það gerist að sjúklingurinn er með ofnæmi fyrir insúlíni eftir inndælinguna. Þess má geta að viðbrögð af þessu tagi eru nokkuð algeng - um 20-25% sjúklinga lenda í þeim.
Tjáning þess er vegna þeirrar staðreyndar að insúlín hefur próteinbyggingu í samsetningu þess sem virkar sem erlend efni í líkamanum.
Eiginleikar birtingarmynd viðbragða
Hvað getur valdið því að ofnæmi birtist.
Eftir tilkomu lyfsins er hægt að koma fram viðbrögð af almennum og staðbundnum toga.
Eftirfarandi þættir geta valdið ofnæmi:
- langvinnir,
- rotvarnarefni
- sveiflujöfnun
- insúlín
Athygli! Ofnæmi getur komið fram eftir fyrstu inndælinguna, þó eru slík viðbrögð sjaldgæf. Að jafnaði greinist ofnæmi eftir 4 vikna notkun.
Það skal tekið fram að viðbrögðin geta verið með mismunandi stigum alvarleika. Það er mögulegt þróun á bjúg Quincke.
Eiginleikar birtingarmynd viðbragða.
Skipta má um viðbrögð eftir eðli atviksins:
- Skyndileg gerð - birtist 15-30 mínútum eftir inndælingu, birtist í formi viðbragða á stungustað í formi útbrota.
- Hæg tegund. Það birtist í formi myndunar undirlags undir húð, birtist 20-35 klukkustundum eftir gjöf insúlíns.
| Helstu form ofnæmisviðkvæmni fer eftir klínísku námskeiðinu | |
| Gerð | Lýsing |
| Staðbundin | Bólga birtist á stungustað. |
| Kerfið | Viðbrögðin birtast á stöðum fjarri sprautunni. |
| Blandað | Staðbundin og altæk viðbrögð koma fram samtímis. |
Brot á reglum um inndælingu eru orsök viðbragða.
Þess má geta að staðbundin viðbrögð geta komið fram vegna óviðeigandi gjafar íhlutans.
Slíkir þættir geta valdið lífveruviðbrögðum:
- Veruleg nál þykkt
- inndælingu í húð,
- skemmdir á húðinni
- stungulyf eru stöðugt á einum hluta líkamans,
- kynning á köldum undirbúningi.
Það er mögulegt að draga úr hættu á ofnæmisviðbrögðum með því að nota raðbrigða insúlín. Staðbundin viðbrögð eru ekki hættuleg og líða að jafnaði án læknisaðgerða.
Á stungustað insúlíns getur myndast ákveðin innsigli sem rís nokkuð yfir yfirborð húðarinnar. Papule er viðvarandi í 14 daga.
Athygli! Hættulegur fylgikvilli er Artyus-Sakharov fyrirbæri. Að jafnaði myndast papule ef sjúklingur sprautar insúlín stöðugt á sama stað.
Innsiglun myndast eftir viku svipaða notkun, ásamt eymslum og kláða. Ef innspýtingin fer aftur inn í papúluna á sér stað myndun síast, sem magnið eykst stöðugt.
Myndast ígerð og hreinsaður fistill, hækkun á líkamshita sjúklings er ekki útilokuð.
Helstu tegundir viðbragða.
Í nútíma lækningum eru notaðar nokkrar tegundir af insúlíni: tilbúið og einangrað úr brisi dýra, venjulega svínakjöti og nautgripum. Hver skráða tegunda getur valdið ofnæmi vegna þess að efnið er prótein.
Mikilvægt! Svipuð viðbrögð líkamans koma oftar fram hjá ungum konum og öldruðum sjúklingum.
Gæti verið ofnæmi fyrir insúlíni? Ákveðið, það er ómögulegt að útiloka líkurnar á viðbrögðum. Nauðsynlegt er að skilja hvernig það birtist og hvað á að gera við sjúkling sem þjáist af insúlínháðri sykursýki?
Þessi grein mun kynna lesendum þá eiginleika sem sýna fram á ofnæmi.
Helstu einkenni
Eiginleikar birtingarmynd viðbragða.
Minniháttar einkenni staðbundinna ofnæmisviðbragða birtast hjá flestum sjúklingum.
Í þessu tilfelli er hægt að rekja sjúklinginn:
- útbrot á ákveðnum svæðum líkamans, ásamt kláða,
- ofsakláði
- ofnæmishúðbólga.
Almenn viðbrögð birtast nokkuð sjaldnar, þau einkennast af eftirfarandi einkennum:
- veruleg hækkun á líkamshita,
- einkenni liðverkja
- almennur veikleiki
- þreyta,
- bólgnir eitlar
- meltingartruflanir
- berkjukrampa,
- Bjúgur Quincke (mynd).
Bjúgur Quincke með ofnæmi.
Mjög sjaldan fram:
- drep í vefjum
- lungnabjúgur,
- bráðaofnæmislost,
- hiti.
Þessi viðbrögð eru veruleg ógn við mannslíf og þurfa tafarlaust læknisaðstoð.
Athygli! Alvarleiki ástandsins kemur fram í því að sjúklingurinn neyðist stöðugt til að nota insúlín. Í þessu tilfelli er ákjósanlegasta meðferðaraðferðin valin - kynning mannainsúlíns. Lyfið hefur hlutlaust pH.
Þetta ástand er mjög hættulegt fyrir sykursjúka, þú getur ekki hunsað jafnvel minnstu einkenni ofnæmis. Verð fyrir að hunsa hættuleg merki er mannlíf.
Fyrir sjúklinga með arfgenga tilhneigingu til ofnæmisviðbragða, getur læknirinn mælt með ofnæmisprófi áður en meðferð hefst. Greining mun hjálpa til við að koma í veg fyrir birtingar afleiðinganna.
Rætt verður við möguleika á að skipta um lyfið við sérfræðing.
Það er þess virði að huga að því að sjúklingar sem nota insúlín ættu alltaf að hafa andhistamín með sér - þetta er nauðsynlegt til að stöðva ofnæmisárás. Ræddu um hagkvæmni þess að nota tiltekið lyf ætti að vera við lækninn þinn í hverju tilviki.
Leiðbeiningar um notkun samsetningarinnar eru afstæðar og stjórna ekki alltaf umgjörðinni sem þarf fyrir sykursýki.
Hvernig á að bera kennsl á ofnæmi?
Eiginleikar rannsóknarstofuprófa.
Til að staðfesta þá staðreynd að ofnæmi ætti að hafa samband við sérfræðing. Greiningin er gerð á grundvelli þess að bera kennsl á einkennin og koma á sögu sjúklinga.
Til að fá nákvæma greiningu þarftu:
- blóðprufu til að ákvarða magn ónæmisglóbúlína,
- almenn blóðrannsókn
- blóðprufu vegna sykurs,
- að gera próf með tilkomu allra tegunda insúlíns í litlum skömmtum.
Þess má geta að þegar greiningin er ákvörðuð er mikilvægt að útiloka mögulega orsök kláða, sem samanstendur af sýkingum, blóði eða húðsjúkdómum.
Mikilvægt! Kláði er oft afleiðing lifrarbilunar.
Meðferðaraðferðir
Læknisaðferðin er ákvörðuð af lækninum eftir því hvaða tegund ofnæmis og sykursýki er hjá tilteknum sjúklingi. Einkenni ofnæmisviðbragða, sem birtast með vægum styrkleika, hverfa venjulega af sjálfu sér eftir klukkutíma, þetta ástand þarfnast ekki viðbótarafskipta.
Nauðsynlegt er að verða fyrir lyfjum ef ofnæmiseinkenni eru til staðar í langan tíma og ástand sjúklings versnar hratt. Í slíkum tilvikum er þörf á notkun andhistamína eins og dífenhýdramíns og suprastíns.
Almennar ráðleggingar falla að eftirfarandi reglum:
- Skammtar af insúlíni minnka lítillega, sprautur eru gerðar oftar.
- Þú ættir stöðugt að skipta um insúlín á stungustað.
- Í stað hreinsaðs, manna, nautgripa eða svínakjötinsins.
- Ef meðferðin er árangurslaus er sjúklingnum sprautað með insúlíni ásamt hýdrókortisóni.
Með altækum viðbrögðum er þörf á læknisaðstoð í neyðartilvikum. Andhistamín, adrenalín, eru gefin sjúklingnum. Tilgreindur staðsetning á sjúkrahúsi vegna öndunar og blóðrásar.
Spurningar til sérfræðings
Tatyana, 32 ára, Bryansk
Góðan daginn Ég greindist með sykursýki fyrir 4 árum. Allt var í lagi, fyrir utan almenna móðursýki mína vegna þess að ég var veikur. Nú sting ég Levemir, nýlega er ég með ofnæmi reglulega. Útbrot birtast á stungustað, kláði mikið. Áður hefur þetta insúlín ekki verið notað. Hvað ætti ég að gera?
Góðan daginn, Tatyana. Þú ættir að hafa samband við lækninn þinn og komast að hinni raunverulegu orsök viðbragðanna. Hvenær var Levemir úthlutað til þín? Hvað var notað áður og hvaða breytingar komu fram?
Ekki örvænta, líklega er þetta ekki ofnæmi. Fyrst af öllu, farðu yfir mataræðið, mundu hvað þau fóru að nota úr heimilistækjum.
Maria Nikolaevna, 54 ára, Perm
Góðan daginn Ég nota Pensulin í viku. Ég fór að taka eftir kláða, en ekki aðeins á stungustað, heldur um allan líkamann. Er það ofnæmi? Og hvernig á að lifa án insúlínsykursýki?
Halló, Maria Nikolaevna. Ekki hafa áhyggjur. Í öllum tilvikum þarftu að leita til læknis og útiloka möguleika á birtingarmyndum brota í starfi innri líffæra. Orsök kláða í líkamanum getur ekki aðeins verið insúlín.
Notaði Pensulin snemma? Þetta er svíninsúlín, sem getur verið ofnæmisvaka. Mannainsúlín er síst ofnæmisvaldandi. Við framleiðslu þess fer fram nægileg hreinsun og það inniheldur ekki prótein framandi fyrir menn, það er að það eru aðrir möguleikar ávísunar, vertu viss um að ráðfæra þig við lækni.
Við meðhöndlun sykursýki eru ýmsar insúlínlyfjar (nautgripir, svínakjöt, menn) notaðar sem eru mismunandi hvað varðar hreinsun og innihald próteina eða óhreinindi sem ekki eru prótein. Í grundvallaratriðum koma ofnæmisviðbrögð fyrir insúlíninu sjálfu, mun sjaldnar fyrir prótamíni, sinki og öðrum efnum sem eru í lyfinu.
Minnsti fjöldi ofnæmisviðbragða er vart við notkun ýmiss konar mannainsúlíns, það stærsta - með tilkomu dýrainsúlíns.
Ónæmisvaldandi er insúlín úr nautgripum, munurinn frá mönnum er mest áberandi (tvær aðrar amínósýru leifar af A keðjunni og ein af B keðjunni). Svínakúlín er minna ofnæmisvaldandi (aðeins ein amínósýruleif B-keðjunnar er önnur).
Fjöldi tilvika insúlínofnæmis hefur minnkað verulega eftir að mjög hreinsað insúlín var komið í klíníska notkun (innihald próinsúlíns er minna en 10 μg / g).
Þróun staðbundinna viðbragða getur verið tengd við óviðeigandi gjöf lyfja (í húð, með þykka nál og tilheyrandi óhóflegri áverka á húðinni, óviðeigandi val á stungustað, mjög kælt undirbúningur osfrv.).
Ofnæmi fyrir sprautuðum lyfjum myndast með þátttöku mótefna í ýmsum flokkum. Snemma staðbundin ofnæmisviðbrögð og bráðaofnæmi orsakast venjulega af ónæmisglóbúlínum E.
Tilkoma staðbundinna viðbragða 5-8 klukkustundum eftir gjöf insúlínlyfja og þróun insúlínviðnáms er tengd IgG.
Ofnæmi fyrir insúlíni sem þróast 12-24 klukkustundum eftir gjöf lyfsins bendir venjulega til ofnæmisviðbragða af gerðinni (við insúlínið sjálft eða sink sem er til staðar í lyfinu).
Einkenni insúlínofnæmis
Ofnæmi fyrir insúlíni birtist oft með vægum staðbundnum ofnæmisviðbrögðum, sem geta komið fram 0,5-1 klukkustundum eftir gjöf lyfsins og hverfa fljótt (snemma viðbrögð), eða 4-8 klukkustundir (stundum 12-24 klukkustundir) eftir inndælingu - seinkun, seint viðbrögð, þar sem klínísk einkenni geta varað í nokkra daga.
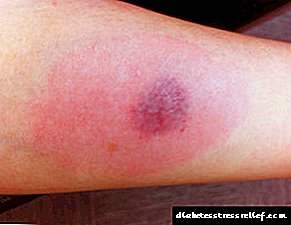
Helstu einkenni staðbundinna ofnæmisviðbragða eru roði, bólga og kláði á stungustað.
Kláði getur verið staðbundinn, í meðallagi, stundum verður það óþolandi og getur breiðst út til nærliggjandi svæða húðarinnar. Í sumum tilvikum eru leifar af klóra á húðinni.
Stundum getur verið innsigli á stungustað insúlíns sem rís yfir húðina (papule) og varir í 2-3 daga.
Í mjög sjaldgæfum tilvikum getur langvarandi gjöf insúlínlyfja á sama svæði líkamans leitt til þróunar á staðbundnum ofnæmis fylgikvillum, svo sem Arthus fyrirbæri.
Í þessu tilfelli getur kláði, sársaukafull þjöppun á stungustað komið fram 3-5-10 dögum eftir að insúlíngjöf hefst.
Ef haldið er áfram að sprauta á sama svæði myndast síast, sem smám saman eykst, verður verulega sársaukafullt og getur staðið við myndun ígerð og hreinsaðan fistul, aukning á líkamshita og brot á almennu ástandi sjúklings.
Fylgikvillar
Ofnæmi fyrir insúlíni við þróun almennra, almennra aukaverkana koma fram hjá 0,2% sjúklinga með sykursýki, oftar en ekki eru klínísk einkenni takmörkuð við útliti ofsakláða (ofnæmisblóð, kláði á stungustað), og jafnvel sjaldnar við þróun ofsabjúgs Quincke bjúg eða bráðaofnæmislost. Almenn viðbrögð tengjast venjulega aftur insúlínmeðferð eftir langt hlé.
Spá og forvarnir
Þegar insúlínblöndu er skipt út fyrir minna hreinsaðan hverfa einkenni ofnæmis. Í mjög sjaldgæfum tilvikum eru alvarleg almenn ofnæmisviðbrögð möguleg.
Forvarnir samanstanda af réttu vali á insúlínblöndur og tímabundna skipti þeirra ef ofnæmisviðbrögð eru.
Til að gera þetta ættu sjúklingar að vera meðvitaðir um einkenni ofnæmis fyrir insúlíni og hvernig hægt er að stöðva óæskileg áhrif.
Ofnæmisviðbrögð við insúlíni
Samkvæmt tölfræði er ofnæmi fyrir insúlíni í 5-30% tilvika. Helsta orsök meinatækninnar er tilvist próteina í insúlínblöndur, sem litast af líkamanum sem mótefnavaka. Notkun hvaða insúlínhormónalyfja sem er getur leitt til ofnæmis.
Þetta er hægt að forðast með því að nota nútíma mjög hreinsaðar vörur. Myndun mótefna sem svörun við insúlíni sem berast utan frá ræðst af erfðafræðilegri tilhneigingu sjúklings. Mismunandi fólk getur haft mismunandi viðbrögð við sama lyfinu.
Orsakir ofnæmis fyrir insúlínblöndu
 Þegar verið var að rannsaka uppbyggingu dýra- og mannainsúlíns kom í ljós að af öllum tegundum, svíninsúlín er næst manninum, þær eru aðeins mismunandi í einni amínósýru. Þess vegna var innleiðing dýrainsúlíns í langan tíma eini meðferðarleiðin.
Þegar verið var að rannsaka uppbyggingu dýra- og mannainsúlíns kom í ljós að af öllum tegundum, svíninsúlín er næst manninum, þær eru aðeins mismunandi í einni amínósýru. Þess vegna var innleiðing dýrainsúlíns í langan tíma eini meðferðarleiðin.
Helsta aukaverkunin var þróun ofnæmisviðbragða af mismunandi styrkleika og lengd. Að auki innihalda insúlínblöndur blöndu af próinsúlíni, fjölpeptíði í brisi og öðrum próteinum. Hjá næstum öllum sjúklingum, eftir gjöf insúlíns, þremur mánuðum síðar, birtast mótefni gegn því í blóði.
Í grundvallaratriðum eru ofnæmi af völdum insúlíns sjálfs, sjaldnar af próteini eða mengun sem ekki er prótein. Greint hefur verið frá minnstu tilfellum ofnæmis með tilkomu mannainsúlíns sem fæst með erfðatækni. Ofnæmisvaldið er insúlín úr nautgripum.
Myndun aukinnar næmni á sér stað á eftirfarandi hátt:
- Skyndileg viðbrögð í tengslum við losun immúnóglóbúlíns E. Það þróast eftir 5-8 klukkustundir. Birtist við staðbundin viðbrögð eða bráðaofnæmi.
- Viðbrögðin eru seinkuð af gerðinni. Almenn birtingarmynd sem kemur fram eftir 12-24 klukkustundir. Það kemur fram í formi ofsakláða, bjúgs eða bráðaofnæmisviðbragða.
Staðbundin einkenni geta verið vegna óviðeigandi lyfjagjafar - þykk nál, er sprautað inn í húð, húðin er slösuð við lyfjagjöf, rangur staður er valinn, of kælt insúlín er kynnt.
Til marks um ofnæmi fyrir insúlíni
 Ofnæmi fyrir insúlíni kom fram hjá 20% sjúklinga. Með notkun raðbrigða insúlíns minnkar tíðni ofnæmisviðbragða. Við staðbundin viðbrögð eru einkenni oftast áberandi klukkutíma eftir inndælingu, þau eru skammvinn og líða fljótt án sérstakrar meðferðar.
Ofnæmi fyrir insúlíni kom fram hjá 20% sjúklinga. Með notkun raðbrigða insúlíns minnkar tíðni ofnæmisviðbragða. Við staðbundin viðbrögð eru einkenni oftast áberandi klukkutíma eftir inndælingu, þau eru skammvinn og líða fljótt án sérstakrar meðferðar.
Síðar eða seinkaðar staðbundnar viðbrögð geta myndast 4 til 24 klukkustundum eftir inndælinguna og varað í 24 klukkustundir. Oftast líta klínísk einkenni staðbundinna viðbragða við ofnæmi fyrir insúlíni eins og roði í húð, bólga og kláði á stungustað. Kláði í húð getur breiðst út til nærliggjandi vefja.
Stundum myndast lítil innsigli á stungustað sem rís yfir stig húðarinnar. Þessi papule varir í um það bil 2 daga. Sjaldgæfari fylgikvilli er Artyus-Sakharov fyrirbæri. Slík staðbundin ofnæmisviðbrögð þróast ef insúlín er stöðugt gefið á einum stað.
Þjöppun í þessu tilfelli birtist eftir u.þ.b. viku, ásamt eymslum og kláða, ef sprauturnar falla aftur í slíka papule myndast síast inn. Það eykst smám saman, verður mjög sársaukafullt og þegar sýking er fest, bætir það sig. Ígerð og purulent fistill myndast, hitastigið hækkar.
Almenn einkenni ofnæmis fyrir insúlíni eru mjög sjaldgæf og koma fram með slíkum viðbrögðum:
- Roði í húðinni.
- Þvagfæralyf, kláðaþynnur.
- Bjúgur Quincke.
- Bráðaofnæmislost.
- Krampi í berkjum.
- Fjölbólga eða fjölbólga.
- Meltingartruflanir.
- Stækkaðir eitlar.
Almenn viðbrögð við insúlínblöndu koma fram ef insúlínmeðferð var rofin í langan tíma og síðan haldið áfram.
Ofnæmi fyrir insúlíni og insúlínviðnámi
Ritfræði. Ofnæmi fyrir insúlíni og insúlínviðnámi vegna ónæmiskerfa eru miðluð af mótefnum. Ofnæmisvakinn er ekki insúlín, en prótein (t.d. prótamín) og óhreinindi (t.d. sink) óhreinindi sem mynda lyfið. Í flestum tilvikum stafar ofnæmið af insúlíninu sjálfu eða fjölliðum þess, eins og sést af staðbundnum ofnæmisviðbrögðum við mannainsúlíni og almenn viðbrögð við mjög hreinsuðu insúlíni.
Insúlín frá nautgripum, svínakjöti og mönnum eru notuð til að meðhöndla sykursýki. Mannainsúlín er minna ónæmisvaldandi en dýrainsúlín og svíninsúlín er minna ónæmisvaldandi en nautgripir. Bovine insúlín er frábrugðið mannainsúlíni í tveimur amínósýru leifum af A keðjunni og einni amínósýru leif af B keðjunni, og svín insúlín í einni amínósýru leif af B keðjunni.
A-keðjur af mönnum og svínum insúlín eru eins. Þrátt fyrir að mannainsúlín sé minna ónæmisvaldandi en svín er ofnæmi fyrir mannainsúlíni. Hreinsun insúlíns ræðst af innihaldi próinsúlín óhreininda í því. Áður var notað insúlín sem inniheldur 10-25 μg / g af próinsúlíni, nú er mjög hreinsað insúlín sem inniheldur minna en 10 μg / g af próinsúlíni.
Tímabundin eðli snemma staðbundinna ofnæmisviðbragða, svo og insúlínviðnámi eftir ónæmingu fyrir insúlín, getur verið vegna þess að IgG hefur verið lokað. Staðbundin ofnæmisviðbrögð sem myndast 8-24 klukkustundum eftir insúlínsprautun geta verið afleiðing seinkaðs ofnæmisviðbragða við insúlíni eða sinki.
Insúlínviðnám getur stafað af bæði ónæmisaðgerðum og ónæmisaðgerðum. Öflug ónæmissjúkdómar fela í sér offitu, ketónblóðsýringu, innkirtlasjúkdóma, sýkingu. Insúlínviðnám vegna ónæmiskerfa er mjög sjaldgæft.
Venjulega gerist það á fyrsta ári meðferðar með insúlíni, þróast á nokkrum vikum og varir frá nokkrum dögum til nokkurra mánaða. Stundum á sér stað insúlínviðnám við afnám insúlíns.
Klíníska myndin.
Ofnæmi fyrir insúlíni getur komið fram við staðbundin og altæk viðbrögð. Þeir koma fram hjá 5-10% sjúklinga. Mild staðbundin viðbrögð þróast oft. Undanfarin ár hefur algengi ofnæmisviðbragða við insúlíni minnkað verulega.
Staðbundin ofnæmisviðbrögð (bjúgur, kláði, verkir) geta verið snemma og seint. Þau fyrstu birtast og hverfa innan 1 klukkustundar eftir inndælingu, þau síðari eftir nokkrar klukkustundir (allt að 24 klukkustundir). Í sumum tilfellum eru viðbrögðin tvífasísk: fyrstu einkenni þess endast ekki lengur en 1 klukkustund, en eftir 4-6 klukkustundum seinna koma viðvarandi einkenni fram.
Stundum birtist sársaukafull papule á stungustað insúlíns sem varir í nokkra daga. Papules koma venjulega fram á fyrstu 2 vikum insúlínmeðferðar og hverfa eftir nokkrar vikur. Alvarleg staðbundin ofnæmisviðbrögð, sérstaklega aukin við hverja notkun insúlíns í kjölfarið, koma oft á undan almennum viðbrögðum.
Almenn ofnæmisviðbrögð við insúlíni eru tiltölulega sjaldgæf. Oftast birtast þær með ofsakláði. Almenn ofnæmisviðbrögð koma venjulega fram þegar insúlínmeðferð er hafin að nýju eftir langt hlé.
Staðbundin ofnæmisviðbrögð eru venjulega væg, hverfa fljótt og þurfa ekki meðferð. Eftirfarandi er mælt með fyrir alvarlegri og viðvarandi viðbrögðum:
- H1-blokkar, til dæmis hýdroxýsín, fyrir fullorðna - 25-50 mg til inntöku 3-4 sinnum á dag, fyrir börn - 2 mg / kg / dag til inntöku í 4 skiptum skömmtum. Svo lengi sem staðbundin viðbrögð eru viðvarandi er hverjum insúlínskammti skipt og gefið á mismunandi svæðum. Notað er svín eða mannainsúlín sem inniheldur ekki sink.
Gæta skal sérstakrar varúðar við aukningu á staðbundnum ofnæmisviðbrögðum þar sem þetta kemur oft á undan bráðaofnæmisviðbrögðum. Ekki er mælt með truflun á insúlínmeðferð ef um er að ræða insúlínháð sykursýki í þessu tilfelli, þar sem það getur leitt til versnandi ástands og eykur hættuna á bráðaofnæmisviðbrögðum eftir að meðferð með insúlíni er hafin á ný.
Bráðaofnæmisviðbrögð:
- Bráðaofnæmisviðbrögð við insúlíni þurfa sömu meðferð og bráðaofnæmisviðbrögð af völdum annarra ofnæmisvaka. Með þróun bráðaofnæmisviðbragða er þörfin á insúlínmeðferð endilega metin. Hins vegar er í flestum tilvikum ómögulegt að skipta um insúlín með öðrum lyfjum. Ef einkenni bráðaofnæmisviðbragðanna eru viðvarandi í 24-48 klukkustundir og meðferð með insúlíni er rofin er mælt með eftirfarandi: í fyrsta lagi er sjúklingurinn lagður inn á sjúkrahús og insúlínskammtur minnkaður um 3-4 sinnum og í öðru lagi er insúlínskammturinn aukinn aftur á nokkrum dögum til lækninga. Ef insúlínmeðferð hefur verið rofin í meira en 48 klukkustundir er insúlínnæmi metið með húðprófum og ónæmisaðgerð er framkvæmd.
Húðprófanir með insúlíni geta ákvarðað lyfið sem veldur minnst alvarlegum eða ofnæmisviðbrögðum. Sýni eru sett með röð 10-falt þynningu insúlíns, sprautað í húð.
Ónæming byrjar með skammti sem er tífalt minni en lágmarkið, sem veldur jákvæðum viðbrögðum þegar húðsýni eru sett á svið. Þessi meðferð er aðeins framkvæmd á sjúkrahúsi. Í fyrsta lagi eru stuttverkandi insúlínblöndur notaðar, seinna eru lyf sem miðlungs langan tíma bætt við.
Ef staðbundið ofnæmisviðbrögð við insúlíni myndast við ofnæmingu er skammtur lyfsins ekki aukinn fyrr en viðbrögðin eru viðvarandi. Með þróun bráðaofnæmisviðbragða er skammturinn helmingaður, eftir það er hann aukinn sléttari. Stundum, við bráðaofnæmisviðbrögð, er ónæmingarmynstrinu breytt og það dregur úr tíma milli insúlínsprautna.
Insúlínviðnám vegna ónæmiskerfa:
- Með ört vaxandi þörf fyrir insúlín eru sjúkrahúsinnlögun og próf nauðsynleg til að útiloka orsök ónæmis insúlíns og ónæmis insúlínskammt. Til meðferðar á insúlínviðnámi er stundum nóg að skipta yfir í hreinsað svín- eða mannainsúlín, og í sumum tilvikum yfir í einbeittari (500 mg / sólarhring) insúlínlausnir eða í prótamín-sinkinsúlín. Ef vart verður við skarpar efnaskiptatruflanir og þörf fyrir insúlín eykst verulega er ávísað prednisóni, 60 mg / dag til inntöku (fyrir börn -1-2 mg / kg / dag eftir munn). Við barksterameðferð er stöðugt fylgst með glúkósa í plasma, þar sem blóðsykurslækkun getur þróast með skjótum lækkun á insúlínþörf. Eftir að minnka og hafa stöðugt þörf fyrir insúlín er prednisóni ávísað annan hvern dag. Þá er skammtur þess smám saman minnkaður, en eftir það er hætt við lyfið.
Aukaverkanir við insúlínlyf sem ekki tengjast líffræðilegum áhrifum hormóninsúlínsins
Eins og er eru öll insúlínblöndur mjög hreinsaðar, þ.e.a.s. nánast innihalda prótein óhreinindi og því eru ónæmisviðbrögð af völdum þeirra (ofnæmi, insúlínviðnám, fiturýrnun á stungustaðunum) eins og er sjaldan.
Þrátt fyrir tiltölulega háa tíðni uppgötvunar sjálfsmótefna gegn insúlíni í sykursýki af tegund 1, er tíðni ónæmis fylgikvilla insúlínmeðferðar í sykursýki af tegund 1 og tegund 2 nánast sú sama. Ef með ávanabindingu og daglega rannsókn á bólguviðbrögðum á stungustað nútíma insúlíns, þá má á fyrstu 2-4 vikum meðferðar koma fram í 1-2% tilvika, sem hverfa á næstu 1-2 mánuðum af sjálfu sér hjá 90% sjúklinga, og í öðrum 5% sjúklinga - innan 6-12 mánaða.
Greina skal á þrjár tegundir staðbundinna ofnæmisviðbragða og altækra viðbragða við insúlínblöndu og einkenni ofnæmis fyrir nýjum insúlínblöndu eru þau sömu og áður hjá dýrum:
- staðbundin bólgueyðandi áhrif með blöðruútbrotum: á næstu 30 mínútum eftir inndælingu birtast bólguviðbrögð á stungustað sem getur fylgt sársauki, kláði og blöðrum og hverfur innan klukkustundar. Þessum viðbrögðum getur fylgt enduruppbygging á stungustað bólgufyrirbæra (verkir, roða) með hámarki eftir 12-24 klukkustundir (tvífasa viðbrögð), Arthus fyrirbæri (viðbrögð við uppsöfnun mótefnavaka mótefnafléttna á stungustað insúlíns): hófleg bólga á stungustað insúlín eftir 4-6 klukkustundir með hámarki eftir 12 klukkustundir og einkennist af staðbundinni meinsemd lítilla skipa og daufkyrningasíun. Mjög sjaldan sést, staðbundin seinkuð bólguviðbrögð (túberkúlín gerð): þróast 8-12 klukkustundum eftir gjöf með hámarki eftir 24 klukkustundir. Á stungustað koma fram bólgusvörun með skýrum mörkum og felur venjulega í sér fitu undir húð, sársaukafull og oft í fylgd með kláða og verkjum. Vefjafræðilega leiddi í ljós uppsöfnun á einkennum einlyfjakyrninga, altæku ofnæmi: á næstu mínútum eftir gjöf insúlíns myndast ofsakláði, ofsabjúgur, bráðaofnæmi og önnur almenn viðbrögð, sem venjulega fylgja staðbundin viðbrögð af tafarlausri gerð.
Á sama tíma er ofgreining á insúlínofnæmi, sérstaklega af bráðri gerð, eins og klínísk reynsla sýnir, nokkuð algeng - um 1 sjúklingur á hálfu ári er lagður inn á heilsugæslustöð okkar með greiningu á insúlínofnæmi, sem þjónaði sem ástæða fyrir því að neita insúlínmeðferðar.
Þrátt fyrir að mismunagreining á ofnæmi fyrir insúlínblöndu frá ofnæmi af annarri tilurð sé ekki erfið, vegna þess að það hefur einkennandi aðgreiningar (sértæk einkenni). Greining á ofnæmisviðbrögðum við insúlínblöndu hjá mér í meira en 50 ára insúlínmeðferð sýndi að það eru engin almenn ofnæmisviðbrögð við insúlíni (svo sem ofsakláði osfrv.) Án ofnæmis á stungustað (kláði, roði, blöðruútbrot) osfrv.).
En ef enn eru efasemdir um greiningu á ofnæmi, þá ættirðu að framkvæma eðlilegt húðpróf með insúlínblöndu, sem er talið ofnæmisvaldandi fyrir sjúklinginn, og fyrir þetta þarftu ekki að þynna insúlín, þar sem engin bráðaofnæmisviðbrögð eru, jafnvel í vafasömum tilvikum. Ef um er að ræða tafarlausa ofnæmi fyrir insúlíni koma kláði, roði, þynnupakkning, stundum með gervi, o.s.frv. Í stað insúlíns í húð eftir u.þ.b. 20 mínútur.
Skjótt ofnæmispróf er talið jákvætt þegar þynnuspor birtist á stungustað undir húð sem er stærri en 5 mm og viðbrögðin eru talin tjáð þegar þynnupakkning er stærri en 1 cm. Til að útiloka að allar tegundir staðbundinna ofnæmisviðbragða ber að fylgjast með gjöf insúlíns í húð fyrstu 20 mínúturnar eftir inndælinguna. eftir 6 tíma og eftir sólarhring.
Ef ofnæmi er staðfest, gerðu þá prófanir með öðrum insúlínblöndu og veldu það sem er ofnæmisvaldandi fyrir sjúklinginn til að halda áfram meðferðinni. Ef engin slík insúlín er til staðar og staðbundin viðbrögð eru tjáð, minnkaðu þá skammtinn af insúlíninu sem gefið er á einum stað: skiptu nauðsynlegum skammti í nokkra stungustaði eða ávísaðu meðferð með insúlínskammti.
Með áberandi staðbundnum viðbrögðum af tafarlausri gerð hjálpar ofnæmislyf í húð einnig. Þessar meðferðir eru venjulega tímabundnar vegna þess að á næstu mánuðum hverfur staðbundið ofnæmi fyrir insúlíni áframhaldandi insúlínmeðferð.
Ef altæk ofnæmisviðbrögð við insúlíni eru staðfest við húðprófun, er framkvæmt ofnæmislækkun í insúlín við insúlín, sem getur tekið frá nokkrum dögum til mánaða, ef engin brýn þörf er á að gefa fullan skammt af insúlíni (dái í sykursýki eða alvarlega niðurbrot sykursýki, hratt með skjótum þroska dái í sykursýki).
Margar aðferðir hafa verið lagðar til við ofnæmingu í húð með insúlíni (reyndar insúlínbólusetningu) sem eru verulega mismunandi hvað varðar hækkun á insúlínskammti í húð. Hraði ofnæmis þegar um er að ræða alvarleg ofnæmisviðbrögð af fyrstu gerð ákvarðast fyrst og fremst af viðbrögðum líkamans við aukningu á insúlínskammtinum.
Stundum er ráðlagt að byrja með mjög háar, næstum hómópatískar þynningar (til dæmis 1: 100.000). Ofnæmisaðferðum sem notaðar eru í dag við meðhöndlun á ofnæmi fyrir insúlínefnum manna og insúlínhliðstæðum manna hefur verið lýst í langan tíma, meðal annars í doktorsritgerðinni minni sem sýnir niðurstöður meðferðar minnar um 50 tilfelli af alvarlegum ofnæmisviðbrögðum af strax gerð fyrir öll þá framleidda insúlínblöndur.
Meðferðin er mjög íþyngjandi fyrir bæði sjúklinginn og lækninn og dregur stundum í nokkra mánuði. En á endanum var hægt að losna við alvarlegt altískt ofnæmi fyrir insúlíni hjá öllum sjúklingum sem sóttu um hjálp.
Og að lokum, hvernig á að meðhöndla ofnæmi fyrir insúlíni, ef það er tekið fram á öllum insúlínblöndu og sjúklingurinn þarf insúlín brýn af heilsufarsástæðum? Ef sjúklingur er í dái eða sykursýki í sykursýki, er ávísað insúlíni í þeim skammti sem nauðsynlegur er til að fjarlægja úr dáinu, jafnvel í bláæð, án bráðabirgðaofnæmis eða gjafar á andhistamínum eða sykursterum.
Í heimi iðkun insúlínmeðferðar er fjórum slíkum tilvikum lýst, þar af tvö sem insúlínmeðferð var framkvæmd þrátt fyrir ofnæmi og sjúklingum tókst að draga sig úr dái og þeir þróuðu ekki bráðaofnæmisviðbrögð, þrátt fyrir gjöf insúlíns í bláæð. Í tveimur öðrum tilvikum, þegar læknar forðaðust tímanlega að gefa insúlín, dóu sjúklingar úr dái vegna sykursýki.
Grunur um ofnæmi fyrir mannainsúlín eða hliðstæða mannainsúlíns hjá sjúklingum, sem lagðir voru inn á heilsugæslustöð okkar, hefur ekki enn verið staðfestur í neinu tilviki (þar með talið húðprófun) og nauðsynlegum insúlínblöndu var ávísað til sjúklinga, án ofnæmisafleiðinga .
Ónæmt insúlínviðnám gegn nútíma insúlínblöndu, sem stafar af IgM og IgG mótefnum gegn insúlíni, er afar sjaldgæft og því verður að útiloka fyrst gervi-insúlínviðnám. Hjá sjúklingum sem ekki eru offitusjúkir eru merki um hóflega gefið insúlínviðnám þörf fyrir insúlín sem er 1-2 einingar / kg líkamsþunga og alvarlegt - meira en 2 einingar / kg. Ef insúlíninu sem ávísað er til sjúklings hefur ekki ráð fyrir blóðsykurslækkandi áhrifum, verður þú fyrst að athuga:
- heilsu insúlínpennans, nægjanleiki merkingar insúlínsprautunnar á insúlínstyrknum í hettuglasinu, fullnæging rörlykjunnar fyrir insúlínpenna, gildistími inndælingar insúlíns, og ef gildistími er hæfilegur, þá skiptu engu að síður um rörlykju (hettuglasinu) með nýjum, fylgdu persónulega með aðferðinni við að gefa insúlín til sjúklinga, útrýma sjúkdómum sem auka þörfin fyrir insúlín, aðallega bólgu og krabbameinslyf (eitilæxli),
Ef allar ofangreindar hugsanlegar orsakir eru útilokaðar, leiðbeinið aðeins varðvörðusystunni að gefa insúlín. Ef allar þessar ráðstafanir bæta ekki árangur meðferðar má gera ráð fyrir að sjúklingurinn hafi raunverulegt ónæmisinsúlínviðnám. Venjulega, innan árs, sjaldan 5 ára, hverfur það án meðferðar.
Greining ónæmis insúlínviðnáms er æskileg til að staðfesta rannsókn á mótefnum gegn insúlíni, sem því miður er ekki venja. Meðferð hefst með breytingu á tegund insúlíns - frá mönnum í hliðstæða mannainsúlíns eða öfugt, eftir því hvaða meðferð sjúklingurinn var í.
Ef ónæmt insúlínviðnám er sjaldgæft, þá er það með T2DM samdráttur í næmi fyrir líffræðilegum áhrifum insúlíns („líffræðileg“ insúlínviðnám).
Hins vegar er frekar erfitt að sanna þetta líffræðilega insúlínviðnám hjá sjúklingum með sykursýki af tegund 2 með klínískt ásættanlegri aðferð. Eins og fram kemur hér að framan, er insúlínviðnám metið í dag eftir þörfum þess á 1 kg af líkamsþyngd.
Miðað við að langflestir sjúklingar með sykursýki af tegund 2 eru offitusjúkir, þá passar útreikningur insúlíns á 1 kg af aukinni líkamsþyngd þeirra venjulega í „venjulega“ næmi fyrir insúlíni. Hvort það er nauðsynlegt að meta næmi fyrir insúlíni í tengslum við kjörþyngd hjá offitusjúklingum er hljóðlaust. Líklegast ekki, þar sem fituvef er insúlínháð og þarfnast ákveðins hluta seytt insúlíns til að viðhalda virkni þess.
Frá meðferðarfræðilegu sjónarmiði skiptir spurningin um greiningarviðmið fyrir insúlínviðnám hjá sjúklingum með sykursýki af tegund 2 ekki máli fyrr en þeir eru grunaðir um ónæm insúlínviðnám gegn insúlínblöndunni.
Rétt er að taka fram að viðmiðun insúlínviðnáms 200 eininga / dag var kynnt vegna röngrar rökstuðnings. Í fyrstu tilraunirannsóknum á hundum kom í ljós að dagleg insúlínseyting þeirra fór ekki yfir 60 einingar.
Við útreikning á þörf insúlíns í hundi á 1 kg líkamsþunga komust vísindamennirnir að, með hliðsjón af meðalþyngd mannsins, að venjulega eru 200 einingar seyttar hjá einstaklingi. insúlín á dag. Síðar kom í ljós að hjá mönnum er dagleg insúlínseyting ekki meiri en 60 einingar, en læknarnir reyndust ekki vera viðmiðun insúlínviðnáms 200 eininga á dag.
Þróun fitusjúkdóms (hvarf fitu undir húð) á insúlín á stungustað tengist einnig mótefni gegn insúlíni, aðallega tengd IgG og IgM, og hindrar líffræðilega áhrif insúlíns.
Þessi mótefni, sem safnast upp á stungustað insúlínblöndunnar í miklum styrk (vegna mikils styrks insúlín mótefnavaka á stungustað) byrja að keppa við insúlínviðtaka á fitufrumum.
Byggt á framansögðu er skilvirkni við meðhöndlun fitufrumuvökva við að breyta gerð insúlíns úr svínuminsúlín í mannainsúlínblöndu: mótefni þróuð á svíninsúlín höfðu ekki áhrif á manninsúlín og insúlínblokkandi áhrif þeirra á fitufrumur voru fjarlægð.
Eins og er er ekki séð eftir fiturýrnun á insúlín á stungustað, en ef þau komu fram, þá tel ég, að ég myndi gegna árangri við að skipta um mannainsúlín fyrir mannainsúlínhliðstæður og öfugt eftir því hvaða fiturýrnun insúlíns þróaðist.
Hins vegar hefur vandamál staðbundinna viðbragða við insúlínblöndunni ekki horfið.Enn sést svokölluð fitusvörun og tengist ekki adipocyte hypertrophy, eins og nafnið virðist, heldur með þróun örvefja á stungustað undir húð, með mjúkum teygjanlegum stöðugleika sem líkir eftir staðbundinni hypertrophy undir fituvef undir húð.
Tilurð þessara aukaverkana er óljós eins og tilurð hvers kyns kelóíðs, en gangverkið er líklega áföll, þar sem þessir staðir koma fyrst og fremst fram hjá einstaklingum sem skipta sjaldan um stað insúlíngjafar og sprautunálar (það verður að farga eftir hverja inndælingu!).
Þess vegna eru ráðleggingar augljósar - til að forðast að insúlín komi inn í fitusogþrýstingsvæðið, sérstaklega þar sem frásog insúlíns úr því er minnkað og óútreiknanlegur. Brýnt er að skipta um stungustað og nál til insúlíngjafa hverju sinni, sem sjúklingum ber að fá í nægilegu magni.
Og að lokum, erfiðast er að greina bólguviðbrögð á insúlín á stungustað, sem venjulega birtast með innsigli í fitu undir húð, sem eiga sér stað daginn eftir inndælingu og leysast hægt yfir daga eða vikur. Áður fyrr tilheyrðu öll þau venjulega ofnæmisviðbrögð af seinkun, en miðað við mikla hreinsun insúlínlyfja eru þau ekki lengur talin slík.
Þeir geta einkennst af svona frekar óljósu hugtaki sem „erting“ eða fagmannlegri - „bólga“ - á þeim stað sem insúlín er gefið. Ef til vill má segja frá tveimur algengustu orsökum þessara staðbundnu viðbragða. Í fyrsta lagi er þetta kynning á köldu insúlínblöndu sem tekin er út úr ísskápnum strax fyrir inndælingu.
Þess má geta að hettuglösin (insúlínpenna með rörlykju) sem notuð eru við insúlínmeðferð ættu að geyma við stofuhita. Ekki verður haft áhrif á gæði insúlínblöndunnar, sérstaklega ef þú fylgir almennu reglunni um að hettuglasið (rörlykjan) sé notað í ekki meira en mánuð og fargað eftir þetta tímabil, jafnvel þó að insúlínið haldist í því.
Efnafræðingar lögðu mikla vinnu í að útbúa „ósýrt“, svokallað „hlutlaust“ insúlínblanda þar sem það hélst alveg upp. Og næstum (!) Öll nútíma insúlínblöndur eru hlutlaus, að Lantus undanskildum, þar sem lenging er tryggð með kristöllun insúlíns. Vegna þessa þróast staðbundin bólguviðbrögð oftar en önnur lyf við gjöf þess.
Meðferðaraðferðin er að sprauta insúlín í dýpri lög fitu undir húð svo að bólga birtist ekki á húðinni sem er mest áhyggjuefni. Þessi viðbrögð hafa ekki áhrif á meðferðaráhrifin og í starfi mínu hafa þau aldrei orðið ástæða til að breyta lyfinu, þ.e.a.s. viðbrögð eru nógu miðlungs.
Við gerðum sérstaka rannsókn sem miðaði að því að greina skaðann á óreglulegri breytingu á insúlínnálinni eftir hverja insúlínsprautu og komumst að því að óþægindi meðan á gjöf insúlíns stendur og oftar gerist því sjaldnar sem skipt er um stunguálinni.
Sem er engin tilviljun miðað við eðli breytinga á nálinni þegar það er endurnýtt. Þess má geta að framleiðandinn hefur þróað sérstaka tækni til framleiðslu á insúlín nálum sem eru í gróðri. Hins vegar, eftir fyrstu inndælinguna, glatar nálin atrómatískum eiginleikum, með tíðri notkun verður hún fullkomlega óhentug. Nálarsýking fannst oftar, því sjaldnar var henni breytt. En hjá sumum sjúklingum smitaðist nálin eftir fyrstu inndælinguna.
| Sjúklingar sem skiptu um nál | Fjöldi (%) sjúklinga sem fundu fyrir verkjum með insúlínsprautun á 1. til 7. dag eftirlitsins | ||
| 1. dagur | 4. dagur | 7. dagur | |
| Fyrir hverja insúlínsprautu | 1 (6) | 4 (27) | 4 (27) |
| Á 4. degi | 2 (13) | 10 (67) | 9 (60) |
| Á 7. degi | 2 (13) | 7 (47) | 10 (67) |
Nálarsýking kom oftar því sjaldnar var henni breytt (tafla 4). En hjá sumum sjúklingum smitaðist nálin eftir fyrstu inndælinguna.
| Tegundir örvera á nálinni | Tíðni (fjöldi sjúklinga) með örverum á sprautunálinni, háð tíðni notkunar nálarinnar | ||
| Einu sinni | 12 sinnum | 21 sinnum | |
| Staphylococcus koar- (Hly +) | 27 (4) | 0 (0) | 33 (5) |
| Corinebact. spp | — | 6 (1) | 0 (0) |
| Gram + vendi | 0 (0) | 0 (0) | 6 (1) |
| Örveruvöxtur | 26 | 8 | 40 |
Mikil insúlínfælni, ótti við meðferð með ákveðnum insúlínblöndu, sem er útbreiddur meðal almennings, hefur orðið algjörlega ný aukaverkun insúlínmeðferðar sem aldrei hefur komið fram áður.
Dæmi um það er synjun á meðferð með svín insúlín af trúarlegum ástæðum. Í einu, aðallega í Bandaríkjunum, var hleypt af stokkunum herferð gegn erfðabreyttu insúlíni sem hluti af mótmælum gegn erfðabreyttum vörum í meginatriðum.
Einnig, þegar það er gefið, er raðbrigða insúlín notað.
Hjá sjúklingum sem sprauta insúlín daglega eykst hættan á viðbrögðum við lyfinu. Það er vegna tilvistar mótefna í líkamanum við hormóninu. Það eru þessir aðilar sem verða uppspretta viðbragða.
Ofnæmi fyrir insúlíni getur verið í formi tveggja viðbragða:
- strax, hægt hreyfing.
Með einkennum um tafarlaus viðbrögð birtast ofnæmiseinkenni samstundis um leið og einstaklingur sprautar insúlín. Frá því að lyfjagjöf er gefin og einkenni koma fram, líður ekki meira en hálftími. Á þessu tímabili getur einstaklingur orðið fyrir birtingarmyndum:
- roði í húð á stungustað, ofsakláði, húðbólga.
Skjót viðbrögð hafa áhrif á ýmis líkamakerfi. Það fer eftir staðsetningu merkja og eðli birtingarmynda þeirra aðgreina:
- staðbundin, altæk samsett viðbrögð.
Með staðbundnum skaða einkennast einkenni aðeins á því svæði sem lyfið er gefið. Almenn viðbrögð hafa áhrif á aðra líkamshluta og dreifast um líkamann. Þegar um er að ræða samsetningu fylgja staðbundnar breytingar neikvæðar birtingarmyndir á öðrum sviðum.
Með hægara ofnæmi greinist merki um skemmdir daginn eftir gjöf insúlíns. Það einkennist af síast inndælingarsvæðisins. Ofnæmi birtist bæði í formi venjulegra húðviðbragða og einkennist af miklum skaða á líkamanum. Með aukinni næmi þróar einstaklingur bráðaofnæmislost eða bjúg Quincke.
Sjö ára sykursýki er með insúlínofnæmi
Um tveggja ára aldur greindist Englendingurinn Taylor Banks með sykursýki af tegund 1. Þetta kæmi ekki á óvart ef þessi drengur sýndi ekki ofnæmi fyrir insúlíni, sprautunum sem hann þurfti til meðferðar. Læknar eru enn að reyna að finna áhrifaríka aðferð til að meðhöndla barn, vegna þess að sprautur af þessu hormóni valda fjölmörgum marbletti og jafnvel vöðvahrun.
Í nokkurn tíma reyndu læknar að gefa Taylor insúlín innrennsli í gegnum dropar, en það olli einnig ofnæmisviðbrögðum. Nú fóru foreldrar hans, Jema Westwall og Scott Banks, með barnið á hið fræga Great Ormond Street sjúkrahús í London, en læknar þeirra hafa síðustu vonina.
En hjá börnum er þetta algengasta form sykursýki af völdum erfðafræði. Sykursýki af tegund 2 er oft afleiðing af óheilsusamlegum lífsstíl og offitu og í þessu tilfelli eru insúlínsprautur ekki alltaf nauðsynlegar.
Ofnæmi fyrir insúlíni er afar sjaldgæft tilvik sem gerir meðferð slíkra sjúklinga mjög erfiða. Læknar í London munu nú þurfa að átta sig á því hvernig Taylor getur fengið hormónið sem hann þarfnast án þess að þjást af ofnæmisárásum