Meðferð við sykursýki af ýmsum gerðum: aðferðum og aðferðum
Meðferð við sykursýki er ákveðin meðferðarmeðferð og lyfjafræðileg lyf sem miða að því að umbrotna efnaskiptaferli í líkama sjúklings með sykursýki, koma á stöðugleika í blóðsykri, insúlín nægja og lágmarka einkenni þessa sjúkdóms.
Eftir því hvaða tegund af sykursýki er gerð eru leiðir til meðferðar á sjúkdómnum valdir fyrir sig. Með insúlínháðri fyrstu tegund meinafræði eru daglegar inndælingar með insúlíni sýndar öllum sjúklingum. Til að vinna bug á alvarleika einkenna í sykursýki af tegund 2 er lyfjafræðilegum lækningum eða alþýðulækningum ávísað, í mjög sjaldgæfum tilvikum um óútgefna meinafræði er hægt að ná stöðugleika í líðan með því að aðlaga mataræði sjúklingsins. Í öllum tilvikum er sykursýki meðferð flókið ferli sem krefst reglulegrar og stöðugs lækniseftirlits.
Leiðir og aðferðir opinberra lækninga
Opinber lyf lítur á meðferð sykursýki sem flókna lækningatækni sem örugglega ætti að bæta við meðferðarmeðferð og meðferð með virkri líkamsáreynslu. Með vandlega fylgd með öllum lyfseðlum er auðvelt að ná fullkomnum bótum fyrir sjúkdóminn, útrýma einkennum og fullkominni þægindi í daglegu lífi.
Lyf til meðferðar
Lyfjameðferð við sykursýki í hverju tilviki ræðst í fyrsta lagi af tegund meinafræði, stigi þess og tilvist fylgikvilla og samhliða sjúkdóma.
Fyrsta tegund sykursýki er insúlínháð, einkenni þess koma oft fram á ungum aldri og sjúklingurinn verður að nota insúlínsprautur allt sitt líf til að viðhalda réttu hormóninu, sem er framleitt í eigin líkama í takmörkuðu magni. Meðal annarra lyfja við sykursýki af tegund 1 eru slíkir hópar lyfja sem hafa samskipti við insúlín algengar.
Með annarri tegund sykursýki, oft kallað „fullorðins sykursýki“, hættir insúlín líkamans að virka rétt. Í tiltekinn tíma heldur það áfram að framleiða í venjulegu magni, en frumurnar hætta að skynja það, þá minnkar skammtur þess smám saman. Til að viðhalda eðlilegu blóðsykursgildi er sjúklingum ráðlagt að nota sérstaklega hönnuð sykurlækkandi lyf. Aðgerðir þeirra geta verið miðaðar bæði við að örva virkni brisi (súlfonýlúrealyf, leiríð, incretín) og bæla insúlínviðnám sem hefur myndast í líkamanum (metformín, tíazólindíónblöndur).
Hér að neðan eru dæmi um lyfjafræðileg lyf sem oftast eru notuð í nútíma lækningum til að aðlaga insúlínviðnám og blóðsykursgildi sykursjúkra, svo og insúlínuppbótarefni sem notaðir eru við ýmsar tegundir sykursýki.
| Lyfjaheiti | Lyfhópur | Lyfjafræðileg verkun | Ábendingar til notkunar |
|---|---|---|---|
| Glucophage | Hormón, hliðstæður þeirra og andhormónalyf. Sykursýkilyf til inntöku | Til inntöku blóðsykurslækkandi lyf. Samsetning lyfsins inniheldur virka efnisþáttinn - metformín, sem hefur áberandi blóðsykurslækkandi áhrif, sem þróast aðeins með blóðsykurshækkun.Hjá sjúklingum með blóðsykursfall lækkar lyfið upphaflegt glúkósastig í plasma, svo og glúkósastig eftir máltíð. | Lyfið er notað til að meðhöndla sjúklinga með sykursýki af tegund II, þar sem matarmeðferð gefur ekki tilætluð áhrif. Lyfinu er ávísað sem einlyfjameðferð, sem og í samsettri meðferð með öðrum blóðsykurslækkandi lyfjum eða insúlíni. Það má ávísa börnum eldri en 10 ára sem einlyfjameðferð eða í samsettri meðferð með öðrum blóðsykurslækkandi lyfjum eða insúlíni. |
| Dianormet | Blóðsykurslækkandi lyf til inntöku, að insúlíni undanskildu. Biguanides | Sykursýkislyf í hópi af biguaníðafleiðum sem draga úr styrk glúkósa í blóðvökva bæði á fastandi maga og eftir að hafa borðað. Það örvar ekki seytingu insúlíns og veldur ekki blóðsykurslækkandi áhrifum með þessum fyrirkomulagi. | Sykursýki af tegund II án fæðis og æfingaáætlunar, sérstaklega hjá sjúklingum með mikla líkamsþyngd. Sem einlyfjameðferð eða sem hluti af samsettri meðferð með öðrum blóðsykurslækkandi lyfjum til inntöku eða insúlín til meðferðar á fullorðnum, sem einlyfjameðferð eða sem hluti af samsettri meðferð með insúlíni fyrir börn eftir 10 ár. Dregur úr fylgikvillum sykursýki hjá fullorðnum með sykursýki af tegund II og of þunga sem hafa notað metformín. |
| Diaformin | Hormón, hliðstæður þeirra og andhormónalyf. Sykursýkilyf til inntöku | Það hefur blóðsykurslækkandi áhrif, án þess að valda blóðsykurslækkun. Virkni þess er frábrugðin virkni súlfanilúrealyfja að því leyti að lyfið örvar ekki seytingu insúlíns og veldur því ekki blóðsykurslækkun hjá heilbrigðum sjúklingum. Diaformin eykur næmi útlægra viðtaka fyrir verkun insúlíns og leiðir til aukinnar nýtingar glúkósa í frumum. Hefur áhrif á ferli glúkónógenmyndunar í lifrarfrumum. Lyfið dregur úr frásogi kolvetna í meltingarveginum. | Óháð insúlínháðri (annarri) tegund sykursýki hjá fullorðnum ef lítið er um matarmeðferð. Þetta á sérstaklega við um sjúklinga sem eru offitusjúkir. Það er notað í samsettri meðferð með insúlíni við insúlínháðri (fyrstu gerð) sykursýki, sérstaklega þegar um er að ræða alvarlega offitu hjá sjúklingi, sem einkennist af því að auka ónæmi fyrir insúlínlyfjum kemur fram. |
| Metfogamma | Blóðsykurslækkandi lyf til inntöku, að insúlíni undanskildu | Til inntöku, blóðsykurslækkandi lyf úr hópnum af biguanides. Það hamlar glúkógenmyndun í lifur, dregur úr frásogi glúkósa úr meltingarveginum, eykur nýtingu á útlægum glúkósa, svo og næmi vefja fyrir insúlíni. Það hefur ekki áhrif á framleiðslu insúlíns með beta-frumum í brisi. | Sykursýki af tegund II (ekki insúlínháð) hjá fullorðnum þar sem ekki hefur áhrif á mataræði (sérstaklega hjá sjúklingum með offitu): sem einlyfjameðferð eða sem hluti af samsettri meðferð með öðrum blóðsykurslækkandi lyfjum til inntöku eða insúlín til meðferðar hjá fullorðnum og börnum eftir 10 ár. |
| Siofor | Hormón, hliðstæður þeirra og andhormónalyf. Sykursýkilyf til inntöku | Blóðsykurslækkandi umboðsmaður biguanide hópsins. Sykursýkisáhrifin eru vegna hömlunar á frásogi glúkósa úr meltingarveginum, aukinnar næmni útlægra vefja fyrir insúlíni og hömlun á glúkósenu. Það hefur jákvæð áhrif á umbrot lípíðs (hefur ofnæmisvandamál) og á storkukerfið (hefur fíbrínsýruvirkni). | Sykursýki af tegund II (ekki insúlínháð), sérstaklega í tengslum við offitu. |
| Farmasulin | Hormón, hliðstæður þeirra og andhormónalyf. Lyf sem byggja á brisi hormóna og tilbúið blóðsykurslækkandi lyf. Lyf insúlínhópsins. Stuttverkandi insúlín | Lyf með greinilegan blóðsykurslækkandi áhrif. Inniheldur insúlín sem stjórnar umbrotum glúkósa. Að auki hefur það áhrif á fjölda and-catabolic ferla í vefjum. | Það er notað til að meðhöndla sykursýki, ef nauðsyn krefur insúlín til að viðhalda eðlilegu glúkósa í plasma. Árangursrík upphafsmeðferð við insúlínháðri sykursýki (tegund 1), svo og til meðferðar á konum með sykursýki á meðgöngu. Það er notað til að meðhöndla sjúklinga með fyrstu tegund meinatækna, sem og aðra, ef ófullnægjandi árangur mataræðisins og blóðsykurslækkandi lyf til inntöku. |
| Humalogue | Hormón, hliðstæður þeirra og andhormónalyf. Lyf sem byggja á brisi hormóna og tilbúið blóðsykurslækkandi lyf. Lyf insúlínhópsins. Stuttverkandi insúlín. | Það er hliðstætt mannainsúlín, er frábrugðið því með öfugri röð prólíns og liggs amínósýruleifa í stöðum 28 og 29 í B-keðju insúlíns. | Insúlínháð (tegund 1) sykursýki: óþol fyrir öðrum insúlínblöndu, blóðsykursfall eftir fæðingu (aukinn blóðsykur), sem ekki er hægt að leiðrétta með öðrum insúlínblöndu, brátt insúlínviðnám undir húð (hraðari niðurbrot insúlíns). Sykursýki sem ekki er háð (insúlínháð) (tegund 2): þegar um er að ræða ónæmi gegn sykursýkislyfjum til inntöku (skert frásog annarra insúlínlyfja, óregluð blóðsykursfall eftir fæðingu), við aðgerðir sem eru samtímis (sem flækir sykursýki). |
| Lantus | Hormón, hliðstæður þeirra og andhormónalyf. Lyf sem byggja á brisi hormóna og tilbúið blóðsykurslækkandi lyf. Lyf insúlínhópsins. Langverkandi insúlín. | Blóðsykurslækkandi insúlín undirbúningur. Inniheldur glargíninsúlín - hliðstætt mannainsúlín, sem hefur litla leysni í hlutlausu umhverfi. | Það er notað til að meðhöndla fullorðna og börn eldri en 6 ára sem þjást af insúlínháðri sykursýki (tegund 1). |
| Maninil | Hormón, hliðstæður þeirra og andhormónalyf. Sykursýkilyf til inntöku. | Örvar seytingu insúlíns með ß-frumum í brisi í Langerhans. Alvarleiki svars β-frumna er í réttu hlutfalli við styrk glúkósa í blóði og umhverfinu sem umlykur þær. | Notað við sykursýki af tegund 2 (ekki insúlínháð). Sýnt er fram á tilgang þess ef aukning á hreyfingu, leiðrétting á líkamsþyngd í átt að lækkun, strangar reglur um mataræði, hafa ekki blóðsykurslækkandi áhrif, stöðugleika blóðsykurs í lífeðlisfræðilegum gildum. |
Stofnfrumur
Sniðug tækni í nútíma lækningum er meðhöndlun sykursýki með því að nota stofnfrumur sem eru með samgena eðli. Sjálfvirkni skýrist af uppruna frumanna í líkama sjúklingsins. Tæknin er fær um að sigrast á fyrstu orsök meinafræðinnar, draga úr blóðsykurshækkun og koma í veg fyrir fylgikvilla sem það vekur. Tæknin virkar einnig í þá átt að vinna bug á blóðsykurslækkun, sem leiðir til dá eða högg, þar sem skortur á tafarlausri læknishjálp leiðir stundum jafnvel til dauða sjúklinga.
Aðferð stofnfrumumeðferðar felur í sér að þau koma í gegnum legginn í brisi slagæðina. Ef legg er ekki mögulegt er hægt að gefa stofnfrumur í bláæð.
Á fyrsta stigi meðferðar er beinmerg tekin úr grindarbotninu undir staðdeyfingu með þunnri nál. Allt ferlið tekur allt að hálftíma og síðan snýr sjúklingurinn aftur til venjulegs lífs síns.
Við rannsóknarstofuaðstæður byrja stofnfrumur að vera dregnar út úr beinmerg sjúklingsins, prófa gæði þeirra og telja fjölda viðeigandi. Hentugar stofnfrumur geta umbreytt í hvers konar frumur í líkamanum og endurheimt framboð þeirra sem skortir af einhverjum ástæðum. Svo geta stofnfrumur í sykursýki komið í stað beta-frumna í brisi.
Á síðasta stigi aðferðarinnar eru stofnfrumur ígræddar í brisi slagæðasvæðið með legg. Leggur undir staðdeyfingu er settur í lærlegg slagæðar og með röntgengeislum er hann fluttur áfram í brisi slagæðina þar sem ígræðsla stofnfrumna hefst.
Allt ígræðsluaðgerðin stendur venjulega í um eina og hálfa klukkustund. Eftir að henni lýkur er sjúklingurinn látinn fara á heilsugæslustöðina í nokkrar klukkustundir. Læknar kanna á þessu tímabili lækningaferli í slagæðum eftir legg. Ef sjúklingurinn getur ekki notað legg, til dæmis með nýrnasjúkdómum, er allt ofangreint gert með gjöf í bláæð. Við útlæga taugakvilla af völdum sykursýki eru innri stofnfrumur sprautaðar inn í sjúklinga með inndælingu í vöðva í fótvöðva.
Það er mikilvægt að skilja að fullorðnar stofnfrumur geta ekki verið áfengi fyrir neinn sjúkdóm. Það er mjög erfitt að meta meðferðaráhrif slíkrar meðferðar hjá fullorðnum sjúklingi. Stundum koma endurbætur mjög hratt, stundum eru þær nánast ósýnilegar. Þess vegna er aðferðin til að meðhöndla sykursýki með stofnfrumum enn talin tilraunakennd og þarfnast stöðugrar rannsóknar.
Nú er farið í stofnfrumumeðferð á sjúkrahúsum í Ameríku, Ísrael, Þýskalandi, Tyrklandi, Tékklandi, svo og í Rússlandi og Úkraínu.
Laser meðferð sem meðferð
Lasermeðferð er talin ein af nýju aðferðum við meðhöndlun á sykursýki, sem hjálpar til við að draga verulega úr glúkósa í blóði og koma í veg fyrir áberandi klínísk merki um meinafræði. Árangur aðferðarinnar er staðfestur í reynd við meðhöndlun á fjölda sykursjúkra með hjálp hennar.
Til að framkvæma leysimeðferð er nauðsynlegt að nota sérstakt skammtabúnað sem hefur mikil áhrif með leysigeisla á líffræðilega virka svæði mannslíkamans. Skammta meðferð bætir blóðrásina, eykur virkni ónæmiskerfisins, flýtir fyrir endurnýjun vefja, léttir eymsli og dregur úr bólguferlinu. Einkenni lasermeðferðar er geta þess til að bregðast við strax orsök sjúkdómsins og ekki bara berjast gegn einkennum hans, eins og flest lyfjafræðileg lyf við sykursýki.
Til þess að geta haft virkan áhrif á öll svæðin sem hafa áhrif eru ýmis létt og rafsegul stútur veitt í skammtabúnaðinum:
- fyrir pulsed innrauða LED geislun,
- til að búa til stöðugt segulsvið,
- fyrir pulsed laser geislun,
- fyrir pulsating rautt ljós.
Púls leysigeislun til að ná meðferðaráhrifum hjá sykursjúkum getur farið 13-15 sentimetrar djúpt inn í vefina, haft áhrif á frumuuppbyggingu ýmissa líffæra, veitt blóðflæði og aukið efnaskiptaferli himnunnar.
Notkun lasermeðferðar við sykursýki getur veitt veruleg framför í klínískri mynd sjúklingsins. Ennfremur, áður en þú notar þessa aðferð til meðferðar, er það alltaf nauðsynlegt að framkvæma undirbúningsaðgerðir, þ.mt eftirfarandi gerðir greiningar:
- skoðun og rannsóknarstofupróf til að ákvarða alvarleika og tegund sykursýki sjúklings, svo og meðfylgjandi sár á innri líffærum og kerfum, sem hjálpar til við að mynda fullnægjandi meðferðarleið,
- að ákvarða magn blóðsykurs við val á viðeigandi insúlínmeðferð.
Ef engin einkenni eru um ketónblóðsýringu af völdum sykursýki er sjúklingnum úthlutað einstaklingsmeðferðaráætlun sem felur í sér aðgerðir eins og:
- segulmagnaðir innrautt geislameðferð fyrir væga tegund meinafræði,
- segulmagnaðir innrautt geislameðferð ásamt læknisfræðilegum aðferðum til að losna við erfðafræðilega þætti - frumubólguveiru, herpes sýkingu, klamydíu og annað - með miðlungs hátt sykursýki,
- segulmagnaðir innrautt geislameðferð ásamt meðferð á fylgikvillum (brisbólga, meltingarbólga, æðasjúkdóma og annað) í alvarlegum sjúkdómum.
Við greiningu á áhrifum lasermeðferðar á starfsemi brisi var komið í ljós veruleg aukning á insúlínstyrk, að því tilskildu að brisi starfi að minnsta kosti óverulega. Til að ná hámarksáhrifum ætti að fara fram meðferð á fyrstu stigum meinafræðinnar þegar langvarandi háum blóðsykri hefur ekki enn tekist að valda óafturkræfum breytingum á heilsu allrar lífverunnar.
Fastandi meðferð
Óhefðbundnar lækningar telja að það sé alveg mögulegt að lækna sykursýki með föstu, ólíkt innkirtlafræðingum sem telja þessa nálgun vera gervivísindalega. Sérfræðingar á hungri krefjast þess að einungis sykursýki af tegund 1 geti talist alger frábending við notkun tækninnar og sjúklingar með aðra tegund meinafræðinnar geta í sumum tilvikum útrýmt einkennum með því að neita mat. Ennfremur, í þessum þætti getur aðeins fasta til langs og meðalstórs tíma gegnt mikilvægu hlutverki, en stutt tveggja til þriggja daga fastandi mun ekki skila neinum árangri.
Notaðu svelti við sykursýki verður að vera mjög varkár. Aðalhlutverkið hér verður leikið af undirbúningstímabilinu, þar sem sjúklingur lærir að fylgja mataræði og framkvæma sérstakar hreinsunaraðgerðir. Best er að svelta á sérhæfðri læknisstofnun undir eftirliti hæfra sérfræðinga. Það er líka mjög mikilvægt að fara rétt úr hungri og fylgjast síðan með ávísuðu mataræði á öllu bata tímabilinu.
Á föstu tímabilinu jafnast umbrot sjúklingsins í líkama sjúklingsins og þrengsli í lifur og brisi minnkar. Þessir aðferðir hafa jákvæð áhrif á gang sykursýki. Virkni annarra kerfa í líkamanum er einnig eðlileg, meinafræði sem vekur oft birtingarmynd sykursýki.
Þess vegna ráðleggja sérfræðingar á hungri með virkum hætti að nota þessa tækni við snemma tegundir af sykursýki af tegund 2 til að bæta líðan sjúklings og jafnvel útrýma orsök sjúkdómsins að fullu.
Hirudotherapy í meðferðinni
Hirudotherapy eða meðferð með lítilli missir ekki þýðingu sína í aldaraðir. Þetta er vegna flókinna áhrifa slíkrar meðferðar á líkama sjúklingsins, þar með talin staðbundin virkjun ónæmisaðgerða, hröðun bláæðar í bláæð, áhrifin á orkustöðvar tiltekins líffæris sem hefur áhrif, og segavarnarlyf blóðsykurs.
Öll ofangreind áhrif eru mjög mikilvæg við meðhöndlun sykursýki þar sem einhver fylgikvilla þess tengist skertum æðum, æðakölkun og blóðrásarvandamálum. Þegar við fyrstu notkun hirudotherapy, sjá sjúklingar með sykursýki oft umbætur í heilsu sinni og meðferðarlækning einkennist af svo jákvæðum breytingum á klínískri mynd af sykursýki, svo sem:
- þrýstingur eðlileg
- lækka kólesteról
- hreinsun æðar frá einkennum æðakölkunar,
- minnkun á trophic bilunum, endurreisn næringar vefja,
- brotthvarf einkenna sem einkenna æðaheilakvilli í æðum.
Hins vegar er mikilvægt að hafa í huga að Hirudotherapy við sykursýki er aðeins hægt að nota sem viðbótartækni við flókna meðferð. Varðbuxur eru settar upp þegar um er að ræða meinafræði á nokkrum meginatriðum líkamans:
- á svæðinu við hryggásinn á milli 11. og 12. brjósthryggjar, á milli 12. þoraks og 1. mjóhryggjar og á viðbótarstöðum sem eru 3-4 sentimetrar til vinstri og hægri við tilgreindu
- á svæðinu við xiphoid brjóstholsferlið og 3-4 sentimetrar undir fyrsta punkti,
- á svæðinu í lifur - neðst til hægri á brjósti,
- upp að efri hluta kókarbólsins og efri hluta legsins.
Meðferð við sykursýki með hirudoterapi varir venjulega 10-15 sinnum með tíðni 1 aðferðar á 3 dögum. Fyrir hvert stig líkamans þarf 3 leeches.
Jurtameðferð
Þrátt fyrir þá staðreynd að við nútímalegar aðstæður geta læknar ekki læknað sykursýki fullkomlega, hjálpa hefðbundnir læknar fylgjendur þeirra að draga úr einkennum þessa meinafræði með náttúrulegum náttúrulyfjum og innrennsli. Áður en þú ert meðhöndlaður fyrir sykursýki með hefðbundnum uppskriftum er betra að hafa samráð við lækninn þinn um þennan möguleika.
Meðal vinsælra uppskrifta fyrir sykursýki hefur eftirfarandi safn af jurtum, berjum og fræjum verið þekkt fyrir löngu:
- 2 hlutar fræja af sáningar hör,
- 1 hluti laufanna á sameiginlegu belgnum,
- 2 hlutar einberjar,
- 4 hlutar bláberjablöð.
Öllum innihaldsefnum er blandað vel saman, síðan eru teknar 2 msk af þessari blöndu og hellt með 400 ml af sjóðandi vatni. Samsetningin er sett á lítinn eld og soðin í 5 mínútur. Eftir að hafa verið fjarlægður úr hitanum í 30 mínútur í viðbót er innrennslinu heimtað, síað og tekið 3 sinnum á dag fyrir máltíðir í 15 mínútur.
Græni þríleikur prófessors Ivanchenko er einnig vinsæll gegn sykursýki. Það meðhöndlar í raun ekki aðeins einkenni, heldur jafnvægir einnig ferla sem valda sjúkdómnum. Það samanstendur af blómum (1 grammi), neguldufti (0.5 grömm) og malurt jurt (200-300 milligrömm). Íhlutunum er blandað saman, matskeið af slíkri blöndu er hellt beint í skeiðina með vatni við stofuhita. Þetta er einu sinni blanda sem þú þarft að drekka á fyrsta meðferðardegi hálftíma fyrir máltíð, á öðrum degi er hún þegar notuð tvisvar á dag og á 3-7 dögum er lyfið drukkið fyrir máltíðir 3 sinnum á dag. Eftir viku notkun verður að nota þríhyrninginn einu sinni í viku í eitt ár. Eftir mánuð í þriggja meðferðar er þó mikilvægt að fylgjast með blóðsykri og ganga úr skugga um að meðferðin sé árangursrík. Einnig er nauðsynlegt að hafa í huga að negull geta aukið blóðþrýsting, svo að samkomulag hans um háþrýsting verði samið við lækninn.
Í þeim tilgangi að draga úr sykri eru einnig notuð ung fífill lauf, bætt við súpu, salat og hakkað kjöt. Ef blöðin eru ekki ung, eru þau liggja í bleyti í söltu vatni þar til beiskja kemur út. Þú getur borðað fífill lauf í hreinu formi - 150-200 grömm á dag.
Önnur þjóðúrræði
Til að lækka sykurstigið er lárviðarlauf notað. Á sama tíma duga 10 laurbærblöð fyrir 2 lítra af vökva. Það þarf að sjóða vökvann með bæklingum og heimta síðan í 14 daga á myrkum stað, síðan síað og geymdur í kæli. Þú þarft að drekka Laurel seyði heitt á fastandi maga í magni ½ bolli með allt að 10 mmól á lítra í blóðsykri, eða í magni heilrar bollar með meira en 10 mmól á lítra af sykri. Þú getur ekki notað meira en 1 bolla af lyfinu í einu skrefi.
Meðferðin með afskoti úr laurbærum er 3 mánuðir þar sem nauðsynlegt er að fylgjast stöðugt með glúkósavísum og aðlaga, háð þeim, magn af veig. Til viðbótar við sykurlækkandi aðgerðina hefur seyðið einnig getu til að fjarlægja saltlag og skaðleg efni úr líkamanum. Regluleg notkun lyfsins dregur úr svitamyndun, bætir skap og almennt vellíðan sjúklinga með sykursýki.
Meðferð með bakkelsíni í sykursýki hlutleysir mörg skaðleg efni í ýmsum líffærum og kerfum. Soda má nota til inntöku þynnt með vatni eða með því að gefa blöndur þess í bláæð.
Ef um sykursýki er að ræða, hreinsar natríumkarbónat eða gos þörmin fullkomlega, sem hjálpar lifur sem verður fyrir áhrifum meðan á meinafræðinni stendur. Með vísbendingar um sýrustig í líkamanum yfir 7,4 einingum er gosmeðferðin kærkomin þar sem efnið dregur úr sýrustiginu í raun og verndar gegn bakteríum. Þú getur drukkið goslausn bæði til að koma í veg fyrir sjúkdóminn og í meðferð hans. Á sama tíma styður matarsódi samtímis ónæmiskerfið, útrýma óþægindum í maga.
Önnur vinsæl valbeðmeðferð við sykursýki er kanill. Sykurminnkun er vegna innihalds kalsíums, steinefna, mangans, vítamína, kólíns, járns, pantóþensýru og pýridoxíns í þessu kryddi. Eftirfarandi eiginleika er hægt að greina á meðal helstu kosta kanils við meðferð:
- Það eykur fljótt umbrot kolvetna sem leiðir til sjálfsreglugerðar á glúkósa í blóði sjúklingsins.
- Það hefur áhrif sem eru svipuð áhrif insúlíns í líkamanum, vegna nærveru í samsetningu lífvirkra efna - náttúrulegra insúlínuppbótar.
- Dregur úr vexti blóðsykurs eftir að hafa borðað, þannig að þú getur tekist á við niðurgang og eykur einnig insúlínnæmi.
- Virkar sem náttúrulegt andoxunarefni, dregur úr þyngd hjá þeim sem þjást af völdum sykursýki og næmir insúlín.
- Það getur breytt insúlínmerkjandi virkni vegna nærveru líffræðilegra flavonoids í samsetningu þess, sem leiðir til lækkunar á blóðsykri hjá sjúklingum með sykursýki.
Einnig hafa kanelinnrennsli bólgueyðandi, bólgueyðandi verkun, styrkjandi áhrif, þau koma í veg fyrir meltingarfærin, meðhöndla kvenkyn, sveppasýkingar og fleira. Kanill í blóði getur þunnt það og örvað heilbrigða blóðrás. Sykurlækkandi áhrif kanils verða vart við notkun vörunnar frá 2 grömmum á dag. Regluleg notkun kryddsins mun veita sjúklingi glúkósavísitölu nálægt lífeðlisfræðilegu norminu.
Mælt er með því að nota kanil í sykursýki ásamt kefir, sem skaðar ekki hjarta- og æðakerfið og hefur mörg jákvæð áhrif á líkamann, sem eykur áhrif þessa krydds.
Snemma meðferð
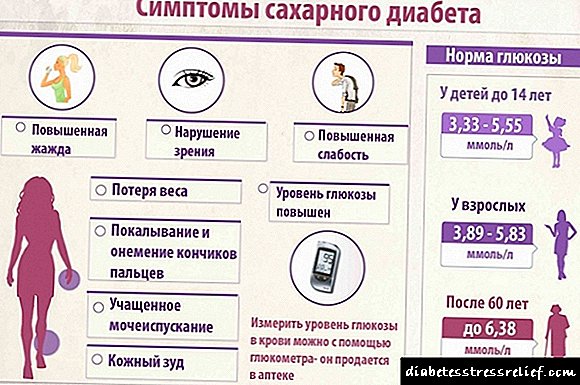
Sykursýki með vandlega athygli á líðan manns og heilsu er hægt að þekkja á fyrstu stigum þegar blóðsykursgildið nálgast 6 mmól á lítra. Mjög oft vekja sjúklegir þættir eru tæmandi og kyrrsetu lífsstíls sjúklings. Ef þú tekur mið af slíkum sérstöðu og þekkir merki um sykursýki á fyrstu stigum verður mun auðveldara að lækna einkennin og jafnvel orsök sjúkdómsins. Samt sem áður ætti öll meðferð við sjúkdómnum að vera stranglega undir eftirliti innkirtlafræðings í samræmi við sérstakt fyrirkomulag fyrir hvern sjúkling. Meginþátturinn í allri sykursýkismeðferð er alltaf rétt næring.
Snemma meðferð með sykursýki fylgir venjulega kolvetnislaust mataræði. Reikna verður vandlega með magni kolvetna í öllum neyttum matvörum til að fara ekki yfir dagpeningar sem sérfræðingar leyfa. Á sama tíma geturðu ekki borðað muffins, sykur, eggaldin, kartöflur, sætan ávexti, reykt kjöt, niðursoðinn mat, súrum gúrkum, krydduðum og áfengi. Það er bannað að elda með steikingu auk reykinga.
Mataræði sykursjúkra ætti að vera fitusnautt kjöt, þurrkaðir ávextir, ósykraðir ávextir og sítrónuávöxtur, brún hrísgrjón, haframjöl, bókhveiti, hirsi, perlu bygg, svört og rauð rifsber, trönuber, hindber, bláber, garðaber.Sem drykkur í þessum sjúkdómi inniheldur mataræðið borðvatn, kefir, ósykrað rotmotti, svart eða grænt te, berjaávaxtasafi, gerjuð bökuð mjólk, síkóríurætur, sódavatn. Það er ásættanlegt að nota kotasæla, eggjahvítu, ólífu- og linfræolíu, náttúrulega jógúrt.
Matur sem er með hátt blóðsykursvísitölu, sem gefur til kynna hversu hratt kolvetni frá vörunni frásogast í líkamanum, er fullkomlega útilokað frá mataræði sjúklingsins. Bönnuð matvæli sem hafa háan blóðsykursvísitölu eru meðal annars dagsetningar, bjór, hvítt brauð og ristað brauð úr því, swede, gulrætur, súkkulaði, semolina.
Fyrir árangursríka sykursýkismeðferð á fyrstu stigum er mikilvægt að vanrækja lífvænlega hreyfingu. Vegna líkamsáreynslu mun vöðvavef gleypa ákaflega sykur, minnka blóðþéttni hans, sjúklingurinn jafnvægir geðræna bakgrunninn, hjartavöðvinn styrkist, þyngd og blóðþrýstingur stöðugast, efnaskiptaferlar fara aftur í eðlilegt horf og frumuofnæmi fyrir áhrifum insúlíns eykst. Líkamsrækt ætti að velja af lækninum í hverju tilviki, en það eru alhliða tegundir af álagi sem ætlað er að framkvæma í miðlungs og léttu formi. Engum sykursjúkum er frábending við sund, göngu eða hjólreiðar. Regluleg þjálfun ætti að vera stöðug - sjúklingurinn verður að taka þátt að minnsta kosti 3 sinnum í viku. Í byrjun námskeiða er betra að leggja ekki of mikið á líkamann og takmarkast við 15 mínútur af neinni hreyfingu og auka tímann smám saman.
Með reglulegri hreyfingu ætti fólk sem tekur insúlín að fylgjast með magni þess vegna þess að líkamleg áreynsla gerir þér kleift að draga úr skammti hormónsins sem notað er.
Sumir sérfræðingar telja að hægt sé að lækna fyrstu stig sykursýki af tegund 2 með góðu mataræði og nauðsynlegri hreyfingu. Þetta er umdeilt álit en bætingin mun örugglega koma og í framtíðinni er sjúklingnum ráðlagt að fylgjast stöðugt með glúkósa með því að nota flytjanlegan glúkómetra.
Fótaskemmdir
Fótarheilkenni á sykursýki er taugafrumvarp og örvunartruflanir á fjarlægum hlutum neðri útlimum, sem vekja sáramyndandi verkun í mjúkvefjum og heilaeiningum, svo og beinskemmdum. Meiðsli á fótum vegna fæturs á sykursýki koma fram hjá sykursjúkum 15-20 árum eftir að sjúkdómurinn birtist. Venjulega eru um 10% sjúklinga fyrir áhrifum og önnur 40% eru í hættu á að fá slíka meinafræði. Í 90% tilvika kemur fótur með sykursýki fram hjá sjúklingum með aðra tegund meinafræðinnar.
Helstu aðferðir við meðhöndlun á skemmdum á sykursýki í neðri útlimum eru ma aðlögun blóðþrýstings og umbrot kolvetna í líkamanum, draga úr álagi á viðkomandi fótlegg, staðbundna meðferð á sárum, altæk meðhöndlun með lyfjafræðilegum lyfjum, og, ef allt ofangreint er árangurslaust, skurðaðgerð. Til að hámarka blóðsykursfall í líkama sjúklingsins með fyrstu gerð meinafræðinnar er aðlagaður notaður skammtur af insúlíni. Ef um er að ræða aðra tegund sykursýki er mælt með því að skipta um meðferð með insúlínmeðferðalyfjum. Jafnvægi á þrýstingi er hægt að ná með betablokkum, ACE hemlum, þvagræsilyfjum og kalsíumhemlum.
Með hreinsandi og drepandi skemmdum á sykursjúkum fæti er það nauðsynlegt að losa útliminn, takmarka hreyfingu hans og nota hækjur, hjálpartækjum, sérstökum skóm eða innleggssólum. Fyrir sárasjúkdóma er kerfisbundið krafist að meðhöndla sárið með því að skera úr sér drepavef, beita bakteríudrepandi eða sótthreinsandi umbúðum, fjarlægja korn, korn og svæði með ofreynslu í kringum sárið til að draga úr álagi á viðkomandi svæði.
Sýklalyfjameðferð við sykursýki fótheilkenni er framkvæmd með lyfjum með breitt sýklalyfjasvið. Krampar, innrennslislausnir, hemodialysat úr kálfi, alipoic sýra eru notuð samhliða þeim. Í skorti á árangri íhaldssamrar meðferðar í mjög alvarlegum tilfellum af fótaaðgerð á sykursýki. Notað er með blóðþurrð í meinafræði, útvíkkun í legslímu, segarek í meltingarfærum, stemming á útlægum slagæðum, slagæð á fótæðaræðar, ígræðsla á popliteal-fótum og aðrar aðferðir. Til að loka plasti á stórum göllum er sjálfvirknisæxli framkvæmd. Stundum getur verið nauðsynlegt að framkvæma frárennsli á djúpri ígerð og phlegmon. Ef um er að ræða gangren eða beinmeinabólgu getur verið nauðsynlegt að aflima fótinn eða tærnar eða útrýmingarlyf.
Líffræðileg flokkun
- T1DM - sykursýki af tegund 1, eða insúlínháð. Þessi tegund sjúkdóms hefur aðallega áhrif á ungt fólk undir 30 ára aldri. Helstu einkenni: stöðugur þorsti, mikil matarlyst, aukin þvaglát, þyngdartap. Sjúkdómurinn stafar af bilun í umbroti kolvetna sem stafar af eyðingu beta-frumna í brisi. Hinn síðarnefndi er ófær um að framleiða insúlín. Eyðing frumna þess getur leitt til dáa og dauða.
Sykursýki af tegund 1 nær til sjálfsnæmis og LADA sykursýki. - T2DM - sykursýki af tegund 2, eða er ekki háð insúlíni. Oftast veikist aldrað fólk og þeir sem eru með erfðafræðilega tilhneigingu til sjúkdómsins. Insúlín í líkamanum er framleitt í ófullnægjandi magni, aðeins ef þú fylgir daglegri meðferð og næringu, heldur virkum lífsstíl er mögulegt að viðhalda eðlilegu sykurmagni. Sjúklingar geta þjást af offitu, háþrýstingi og blóðkalíumlækkun. Oft þróa þeir hjarta- og æðasjúkdóma, nýrnastarfsemi er skert.
- Meðgöngusykursýki eða meðgöngusykursýki, sker sig úr í aðskildum hópi vegna þess að meðganga er ekki sjúkdómur, heldur náttúrulegt ástand. Þessi tegund sykursýki birtist á meðgöngu og hverfur í næstum öllum tilvikum eftir það. Vísindamenn kalla þessa tegund einkenna og tala um skýrt orsakasamband sjúkdómsins og meðgöngu. Slík sykursýki eykur hættu á dauða eða meðfæddum vansköpun fósturs, svo og möguleika á að fá sykursýki hjá konu 5-10 árum eftir fæðingu.
- Önnur tegund af sykursýki. Í auknum mæli hafa tilfelli verið skráð þegar tegund sykursýki er ekki ákvörðuð. Þess vegna leggja meðlimir sérfræðinganefndar WHO um sykursýki til kynna að ný fyrirsögn verði sett í flokkinn „Óviss tegund sykursýki,“ sem vísindamenn telja að geti dregið verulega úr leitinni að skilvirkri meðferð á sjúkdómnum.
Til viðbótar við ofangreint eru til margar tegundir af sykursýki sem orsakast af innkirtlahækkunum, sýkingum, erfðaþætti eða eyðingu brisi. Þessi tegund sjúkdómsins er flokkuð sérstaklega.
- Erfðagallar í beta-frumuvirkni tengjast frávikum í tilteknum genum. Þetta getur verið stökkbreyting á glúkókínasa geninu, geni insúlínörvunarstuðils, hvatbera geni. Þessi tegund af sykursýki getur komið fram í klínískri mynd af T2DM en óeðlileg insúlín „virka“ í líkamanum, sem hafa aðeins 5-10% líffræðilega virkni.
- Erfðabreytingar á verkun insúlíns þróast þegar um er að ræða erfðasjúkdóma sem eiga sér stað vegna útlægrar aðgerðar insúlíns sem aftur er vegna stökkbreytingar á insúlínviðtaka geninu. Dæmi um galla eru Leprechaunism (Donohue heilkenni) og Rabson-Mendenhall heilkenni, sem eru aðeins festir í líkama barnsins, svo og ónæmi (ónæmi) fyrir insúlín af tegund A og fitusjúkdómssykursýki.
- Sjúkdómar í utanaðkomandi hluta brisi (brisbólga, nýrnasjúkdómur, hemochromatosis og aðrir) koma fram með þátttöku stórs hluta brisi í meinafræðilegum viðbragðakeðju, meðan innkirtlavirkni líffærisins er raskað og beta-frumu seytingarstarfsemi er ófullnægjandi.
- Innkirtlahormónar - innkirtlasjúkdómar með verkun motinsúlíns: mænuvökva, glúkagon (glúkagon-framleiðandi brisiæxli), skjaldkirtilssjúkdómur og aðrir.
Núverandi rannsóknir Alþjóðaheilbrigðismálastofnunarinnar hafa útilokað þá tegund sykursýki sem tengist vannæringu sem var til staðar í flokknum árið 1985. Nýlegar umsagnir sérfræðinga um óháðar miðstöðvar hafa sýnt að slík ákvörðun er hlutdræg, þar sem vannæring, til dæmis skortur á próteinum, hefur áhrif á ástand kolvetnaumbrots, sem getur valdið sykursýki.
Flokkun eftir tegund fylgikvilla
- Æðaskemmdir. Ör- og stórfrumnafæð við sykursýki hefur áhrif á æðarnar, þær verða brothættar. Með þessu formi sjúkdómsins eru blæðingar, segamyndun og jafnvel æðakölkun möguleg.
- Taugaskemmdir. Fjöltaugakvilli við sykursýki hefur neikvæð áhrif á hitastig næmis. Brennandi, náladofi, dofi eru skýr merki um fjöltaugakvilla. Sérstaklega spennuleiki kemur fram á nóttunni. Vegna einkenna sjúkdómsins fá flytjendur á þessu formi oft ýmis meiðsli.
- Ósigur sýn. Við sykursýki koma augnlækningar fram sem hafa skaðleg áhrif á sjón. Með hliðsjón af sykursýki þróast drer, bygg vex sem leysist varla upp.
- Sykursýki fóturheilkenni. Sjúkdómurinn birtist í formi hreinsandi sára, verkja í beinum og liðum fótar. Slíkir ferlar eiga sér stað vegna truflana á næringu æðum, taugum og mjúkvefjum.
Alvarleiki flokkun sykursýki
- Meðferð létt form sykursýki af tegund 2 er nauðsynleg á fyrstu stigum, þegar sjúklingar finna fyrir munnþurrki, vöðvaslappleika. Á sama tíma halda þeir venjulegum hæfileikum sínum til að vinna. Í slíkum tilvikum er ekki þörf á insúlínmeðferð.
- Með sykursýki miðlungs alvarleiki það er djúpur efnaskiptasjúkdómur. Einstaklingur þarfnast kerfisbundins inntöku insúlíns eða notkunar á blóðsykurslækkandi lyfjum, eina leiðin sem sjúklingurinn getur tekið upp mat í samræmi við lífeðlisfræðilega þarfir hans.
- Þungt form sjúkdómurinn þarfnast daglegrar gjafar á insúlíni þar sem kolvetni skiljast nánast að öllu leyti út í þvagi. Með réttri og vandlegri meðferð geta alvarleg veikindi breyst í hóflegt form.
Nútíma aðferðir og leiðir til meðferðar við sykursýki
Eins og fram kemur hér að ofan er Rússland í fjórða sæti hvað varðar fjölda einstaklinga með sykursýki. Þrjár milljónir rússneskra smitara með sykursýki eru opinberlega skráðar. Uppistaðan í þeim var greind með sykursýki af tegund 2. Tvisvar sinnum eins og margir í Rússlandi eru í sykursýki, það er að segja að þeir hafa ekki enn verið greindir með sjúkdóminn, en blóðsykur þeirra er reglulega hátt.
Í þróuðum löndum er 10-15% af fjárhagsáætlun til heilbrigðismála ráðstafað til umönnunar sykursýki. Samkvæmt spám alþjóðasamtakanna um sykursýki mun kostnaður við meðferð og forvarnir gegn sykursýki árið 2025 vera um 303 milljarðar dala. Í Rússlandi er um 15% af heildar fjárhagsáætlun til heilbrigðismála úthlutað - þetta er um 300 milljónir rúblur á ári. Þess má geta að 80% af upphæðinni er varið í að berjast gegn fylgikvillum sem verða vegna sjúkdómsins.
Í dag glímir mannkynið við sykursýki með ýmsum hætti, við munum skoða þau nánar.
Mataræði sem meðferðaraðferð
Mataræði fyrir sykursýki felur fyrst og fremst í sér verulega takmörkun á notkun áfengis. Það er einnig nauðsynlegt að nota sætuefni.Netið er fullt af sykursýklistum, en þú ættir ekki að ávísa þeim sjálfur. Nauðsynlegt er að ráðfæra sig við lækni sem mun ávísa læknandi næringu og útskýra ítarlega meginreglur þess.
Sykurlyf
Þessi lyf eru kölluð sykursýki. Slíkum lyfjum er ávísað til að viðhalda blóðsykursgildum hjá fólki sem líkama insúlíns er framleitt sjálfstætt, en í ónógu magni. Venjulega eru slík lyf notuð í tengslum við mataræði og hreyfingu. Áður en meðferð er hafin þarf samráð við sérfræðinga eins og næringarfræðing og innkirtlafræðing.
Insúlínmeðferð
Insúlín er venjulega ávísað ásamt blóðsykurslækkandi lyfjum. Vísbendingar um notkun þessarar meðferðaraðferðar eru þyngdartap, ketosis, meðferð fyrir aðgerð, auk allra fylgikvilla hjá sjúklingum með sykursýki af tegund 2. Það eru einnig takmarkandi þættir fyrir insúlínmeðferð. Má þar nefna meðgöngu og brjóstagjöf, blæðingarsjúkdóma, foræxli, dá.
Mæling á blóðsykri
Með hjálp stöðugrar eftirlits með magni glúkósa í blóðsermi er mögulegt að vara þig við á mjög fyrstu stigum sjúkdómsins og koma í veg fyrir þróun hans. Reglulegt eftirlit - mæling á blóðsykri nokkrum sinnum á dag - mun hjálpa lækni og sjúklingi að vinna árangursríka meðferð. Læknirinn ætti að ákvarða svið glúkósagilda, en þú ættir að einbeita þér að meðaltölunum: áður en þú borðar og á fastandi maga - ekki meira en 6 mmól / l, eftir að hafa borðað (eftir 2 klukkustundir) - ekki meira en 8 mmól / l.
Meðal algengustu gerða sjúkdómsins er hægt að greina sykursýki af fyrstu og annarri gerðinni. Meðferð þeirra er með nokkur sérkenni. Við munum ræða frekar um þetta.
Sykursýki meðferð
Allt lífið þurfa eigendur þessarar tegundar sykursýki insúlínmeðferð. Í þessu tilfelli, auðvitað, stöðugt að fylgjast með magni glúkósa í blóði og fylgja virkum lífsstíl. Einnig er krafist reglulegs eftirlits hjá innkirtlafræðingi. Til að losna alveg við sjúkdóminn er ígræðsla á brisi og hólfrumum möguleg. En við megum ekki gleyma því að þessi aðferð er sársaukafull og dýr. Að auki, eftir ígræðslu, þarf ónæmisbælandi lyf.
Mælt er með mataræði fyrir alla sykursjúka en það þýðir ekki að losna við bragðgóður og elskaður matur. Það verður að útiloka meltingarfitu. Próteinfæða ætti að vera að minnsta kosti 20% af daglegu viðmiði allra kaloría, fitu ætti að gera grein fyrir 30%, og stærsti hlutinn er gefinn kolvetnum - 50%. Takmarkaðu áfengisneyslu þína og reiknaðu daglega kaloríuinntöku þína.
Sykursýki af tegund 2
Í alþjóðlegri iðkun eru notuð nokkur stig stjórnunar á sykursýki af tegund 2: lágkolvetnamataræði, æfingarfléttur, lyf og hormónasprautur. Mataræði hjálpar til við að koma sykurmagni í eðlilegt horf. Hreyfing getur fjarlægt umfram kolvetni úr blóði. Og þegar um er að ræða flókið sjúkdómaferli er ávísað bæði pillum og insúlíni.
Nauðsynlegt er að hafa mikinn fjölda örefna og vítamína í mat og draga úr saltinntöku. Af líkamsræktinni eru sund, gönguferðir, hjólreiðar vel þegnar. Áhrif líkamsræktar eru tímabundin, svo þú ættir stöðugt að fylgja reglunni.
Til eru aðrar aðferðir við meðhöndlun, þar á meðal eru læknisfræðilegar lækningar eða aðrar læknisaðferðir. Þegar þeir eru notaðir er samt betra að ráðfæra sig við sérfræðing. Þar til að greina tegund sjúkdómsins getur aðeins fagmaður farið í skoðun og ávísað sérstökum lyfjum.
Eins og við komumst að er sykursýki alvarlegur sjúkdómur sem getur leitt til alvarlegra fylgikvilla.Til að vera viss um að jafnvel í neyðartilvikum muntu hafa einhvern til að snúa sér til og hvar þú getur leitað aðstoðar, ættir þú að hugsa um að gera samning við fyrirtæki sem veitir læknisþjónustu. Í þessu tilfelli geturðu alltaf treyst á hæfa bráðalækningaþjónustu.
Hefðbundin insúlínmeðferð
Hefðbundin insúlínmeðferð þeir kalla meðferðaráætlun sem mikið er notuð í starfi, sem veitir 1-2 sprautur á dag með miðlungsvirkri insúlín meðan á því stendur eða með því að bæta við minni skammti af skjótvirku insúlíni í sömu sprautu. Ef markmiðið er að draga úr magni blóðsykurshækkunar er hefðbundin insúlínmeðferð í forgang þar sem fjöldi stungulyfja á dag og hættan á blóðsykursfalli er lágmörkuð.
Flestir sjúklingar með sykursýki sem ekki er háð sykri (NARF), sem eru ekki með bráða sjúkdóma, það er óhætt að ávísa slíkri meðferð utan sjúkrahússins, með fyrirvara um þjálfun sjúklinga og stöðugt lækniseftirlit.
Sjúklingar með insúlínháð sykursýki (ISDM)byrja venjulega að meðhöndla á sjúkrahúsi. Þegar valið er fullnægjandi insúlínmeðferðaráætlun er nákvæmt eftirlit nauðsynlegt og áður en sjúklingur er útskrifaður til meðferðar heima þurfa bæði sjúklingurinn sjálfur og þeir sem sjá um hann að útskýra ítarlega mikilvægi allra lækninga og kenna þeim allar aðferðir. Á fyrsta stigi heimameðferðar er oft þörf fóstursystur.
Stakskammtaáætlun
Insúlínmeðferð sjúklingar með NIDDM byrjar venjulega með einni insúlín undir húð, að meðaltali í verkun á dag 30-60 mínútum fyrir morgunmat. Hjá börnum og fullorðnum er öruggur upphafsskammtur í flestum tilvikum 0,2-0,5 einingar / kg.
Sjúklingum með NIDDM og offitu er venjulega ávísað hærri skömmtum miðað við oft insúlínviðnám.
Fullorðnum, að jafnaði, er ávísað fyrst inndælingu undir húð, 10-25 einingar, og nokkrum dögum síðar, miðað við fastandi glúkósastig í plasma og 1-2 klukkustundum eftir að borða, er kerfinu breytt. Skammturinn af insúlín til meðallangs tíma er venjulega aukinn um ekki meira en 5-10 einingar. Eftir nokkra daga til viðbótar er glúkósastigið skoðað aftur og aftur, ef þörf krefur er kerfinu breytt.
Til að draga úr blóðsykursfalli eftir morgunmat, gætir þú þurft lítið magn af skjótvirku insúlíni (venjulega ekki meira en 5 einingar í byrjun, fylgt eftir, ef nauðsyn krefur, aukning um 2-5 einingar), bætt við sprautuna að morgni.
Margir læknar forðast að ávísa tveggja skammta meðferðaráætlun fyrir sjúklinga með NIDDM þar til ákveðinn hámarks morgunskammtur af miðlungsvirkri insúlín (til dæmis 50 ae) hættir að veita nauðsynleg mörk fyrir daglegar sveiflur í plasma glúkósa.
Tvískiptur skammtur
Við meðferð flestra sjúklinga með NIDDM er ein inndælingarmeðferð notuð. Hins vegar, með alvarlega fastandi blóðsykurshækkun, getur alger dagskammtur af miðlungsvirkri insúlín (35-50 einingar) - 2/3 af skammtinum fyrir morgunmat og 1/3 af annarri inndælingu 30-60 mínútum fyrir kvöldmat bætt verulega blóðsykursfallið. Samt sem áður að taka insúlín með miðlungs lengd að kvöldi eykur hættuna á blóðsykurslækkun á nóttunni. Þess vegna ættu sjúklingar í tveggja skammta meðferðar að jafnaði að borða svolítið fyrir svefn. Ef kvöldskammtur af miðlungsvirku insúlíni tryggir að fastandi glúkóði er haldið innan tilætlaðs sviðs, en glúkósagildi í plasma eru enn óhófleg eftir kvöldmáltíðina, er litlum skömmtum af skjótvirku insúlíni bætt við kvöldsprautuna.
Insúlínmeðferð fyrir insúlínháð sykursýki
Venjuleg insúlínmeðferð fyrir sjúklinga með IDDM - Þetta er notkun blöndu af insúlínum með miðlungs lengd og skjótvirkandi með tveimur inndælingum á dag. Í fyrsta lagi, á sjúkrahúsumhverfi, eru insúlínskammtar af hverri tegund valdir. Þeir eru mjög mismunandi eftir ástandi sjúklingsins og upphaflegu insúlínskammtarnir sem gefnir eru hér að neðan eiga ekki við um sjúklinga með einkenni ketónblóðsýringu með sykursýki.
Upphafsskammtar insúlíns eru eingöngu einstakir, gildi þeirra fyrir mismunandi aðstæður eru gefin hér að neðan. Eftir að byrjað er að velja upphafsskammtinn er hann aðlagaður eftir stærð, insúlíngerðum og tíma lyfjagjafar miðað við niðurstöður reglulegrar eftirlits plasma glúkósa. Síðarnefndu er ákvarðað fyrir hverja máltíð, fyrir svefn, og milli klukkan 2 og 4 að morgni, og síðan daglega, "aðlagað" insúlínskammtinn til að halda blóðsykursgildi fyrir máltíðir á bilinu 80-150 mg%. Aukning á insúlínskammti í hvert skipti ætti að jafnaði ekki að fara yfir 10%, áhrifin eru metin innan þriggja daga og aðeins eftir það er skammturinn aukinn aftur. Með hættunni á blóðsykursfalli þarftu að "aðlaga" skammtinn af venjulegu insúlíni hraðar. Hafa verður í huga að eftir að meðferð er hafin getur alvarleiki IDDM breyst.
Insúlínmeðferð hjá börnum
Helsta undantekningin frá þeirri reglu að allir sjúklingar með IDDM í upphafi meðferðar þurfa meira en eina inndælingu af insúlíni á dag börn sem eru á eftirliti á frumstigi IDDM, sem eru með í meðallagi háan blóðsykurslækkun án ketonuria eða acidosis. Sumir barnalæknar kjósa að byrja með einni inndælingu undir húð á aðeins insúlín til meðallangs tíma í skammtinum 0,3-0,5 einingar / kg, þar sem þetta er í mörgum tilvikum nóg til að halda daglegum sveiflum í glúkósa í plasma nálægt venjulegum mörkum að minnsta kosti tímabundið. Annars er „aðlögun“ insúlínskammta og ákvörðun á blóðsykri framkvæmd eins og lýst er hér að ofan.
Meðferð barna með blóðsykurshækkun og ketonuria, en án blóðsýringu eða ofþornunar byrjið með gjöf 0,5-0,7 einingar / kg af miðlungsvirku insúlíni og síðan er sprautað með einföldum insúlín 0,1 einingar / kg undir húð á 4-6 klst. fresti. insúlín er það sama og lýst er hér að ofan.
Ef efnaskiptaástand sjúklings breytist ekki á nokkrum dögum, þá skiptir það yfir í tveggja inndælingar meðferðar með blöndu af meðalverkandi og skjótvirkri insúlínblöndu sem gefin var fyrir morgunmat og kvöldmat. Upplýsti heildarskammtur dagsins af insúlíni er myltur með því að gefa 2/3 af honum fyrir morgunmat og 1/3 fyrir kvöldmat og 1/3 af þessum skömmtum ætti að vera skjótvirkt insúlín. Þá eru insúlínskammtar valdir á þann hátt að viðhalda glúkósastigi í plasma milli 80 og 150 mg% fyrir máltíðir, sumir barnalæknar reyna að halda blóðsykri fyrir máltíðum innan þrengri marka - á milli 80 og 120 mg%, en í öllu falli er aðalverkefnið að útrýma - blóðsykursfalli . (Auðvitað á þetta ekki við í tilvikum þar sem sjúklingur er með sýkingu í millibili og skyndileg aukning á blóðsykurshækkun á sér stað, ásamt ketonuria.)
Ketónblóðsýring
Fullorðnir með áður ógreindan IDDM oftast ráðfæra sig við lækni í tengslum við einkenni byrjandi eða opinskátt ketónblóðsýringu. Eftir að hætt hefur verið við bráða ástandið og haldið áfram að sprauta einfalt insúlín á 4-6 klst. Fresti í 1-2 daga (meðferð við ketónblóðsýringu með sykursýki, sjá hér að neðan), eru sjúklingar, ef efnaskiptaástand þeirra er stöðugt, fluttir til meðferðar með tveimur inndælingum á dag af blöndu af skjótvirku insúlíni og meðalverkandi insúlín eins og lýst er hér að ofan. Almennu meginreglurnar fyrir val á skömmtum á morgnana og á kvöldin eru svipaðar þeim sem eru tilgreindar fyrir tveggja innspýtingarskammta gjörgæsludeildar fyrir NIDDM.Mikilvægasti munurinn er hins vegar sá að hjá sjúklingum með IDDM hafa jafnvel litlar breytingar á insúlínskömmtum áhrif á glúkósagildi í plasma, sem takmarkar möguleikann á að meðhöndla skammta vegna hættu á of mikilli lækkun á glúkósa og þróun blóðsykursfalls.
Morgunheilkenni
Morgunheilkenni þeir kalla venjulega tilhneigingu til að auka glúkósa snemma morguns klukkan fyrir morgunmat, sem er oft magnað hjá sjúklingum með IDDM og hjá sumum sjúklingum með IDDM. Með NIDDM, á bakgrunni hefðbundinnar insúlínmeðferðar, er stöðugt tilhneigingu til að auka glúkósagildi í plasma venjulega með því að bæta við kvöldskammti af insúlíni með miðlungs verkunartíma eða með því að auka kvöldskammtinn. Hjá sumum sjúklingum með IDDM veldur aukning á kvöldskammti insúlíns að nóttu blóðsykurslækkun, fylgt eftir með fastandi blóðsykursfalli (hrinda aftur af blóðsykursfalli), sem getur fylgt aukningu á plasmainnihaldi ketónlíkama, þetta er kallað Somoji fyrirbæri. Tíðni raunverulegra fyrirbæra hefur ekki verið nákvæmlega staðfest, en virðist vera algengari hjá sjúklingum með IDDM sem eru í fjölskammta meðferðar insúlínmeðferðar (sjá hér að neðan). Þess vegna er það hjá sjúklingum með IDDM að reyna að draga úr kvöldskammti af insúlíni.
Intensiv meðferð við blóðsykursfalli
Intensiv meðferð við blóðsykursfalli Þeir kalla slíkt fyrirætlun, sem miðar að því að stöðugt viðhalda venjulegum eða næstum eðlilegum daglegum sveiflum í glúkósa í plasma í því skyni að koma í veg fyrir seint fylgikvilla. Hjá sjúklingum með IDDM er þetta notað margar insúlínsprautur undir húð (MPI) allan daginn á mismunandi vegu. Slík meðferðaráætlun tengist aukinni hættu á tíðum og alvarlegum tilvikum um blóðsykursfall. Þeir ættu að nota til að meðhöndla aðeins valda sjúklinga með mikla hvatningu, nægjanlega fróðir um sykursýki, upplýstir um hættuna af þessari aðferð og óvissu um ávinninginn sem þeim er gefinn, sem geta sjálfstætt ákvarðað glúkósastig þeirra og eru undir eftirliti læknis sem hefur reynslu af því að nota slíka meðferðaráætlun. Mikilvægar forsendur þess að nota lýst fyrirkomulag eru mikilvægar forsendur til að nota sjúklinginn læknishjálp hvenær sem er dags.
Samkvæmt einni afbrigði af MPI meðferðaráætluninni er u.þ.b. 25% af sólarhringsskammtinum í formi miðlungsvirks insúlíns gefið fyrir svefn, og þeir skammtar sem eftir eru, en nú þegar af skjótvirku insúlíni (4 skammta meðferðaráætlun), eru gefnir fyrir hverja máltíð. Sjúklingurinn velur dagskammtinn út frá niðurstöðum sjálfsákvörðunar á glúkósagildi fyrir hverja máltíð og fyrir svefn. Að auki, að minnsta kosti einu sinni í viku, þarftu að ákvarða magn glúkósa í plasma milli klukkan 2 og 4 á morgnana. Í þriggja skammta meðferðaráætlun, er miðlungsvirkt insúlín eða langvarandi insúlín gefið fyrir kvöldmat (með því að bæta skjótvirkt insúlín), og skjótvirkt insúlín fyrir morgunmat og hádegismat. Skammtar insúlíns eru aðlagaðir daglega út frá niðurstöðum margra óháðra ákvarðana á glúkósa, eins og lýst er hér að ofan fyrir 4 skammta meðferðaráætlun.
Stöðugt innrennsli undir húð
Stöðugt insúlíngjöf undir húð (NPI). Þessi aðferð við mikla insúlínmeðferð fyrir sjúklinga með IDDM felur í sér notkun á flytjanlegri innrennslisdælu með rafhlöðu sem sjúklingurinn klæðist og sem veitir stöðugt innrennsli undir húð af skjótvirku insúlíni í gegnum litla nál sett í kviðvegginn. Dælan er forrituð til innrennslis á tilteknum upphafshraða og aukningu á þessum hraða fyrir hverja máltíð. Til að velja skammt er nauðsynlegt að meta glúkósainnihaldið sjálfstætt mörgum sinnum á dag.Stöðugt innrennsli undir húð er áhrifaríkari leið til að berjast gegn blóðsykursfalli en hefðbundin insúlínmeðferð, en margar inndælingar undir húð í reyndum höndum lækka oft blóðsykursgildi ekki síður með góðum árangri. Með stöðugu inndælingu undir húð eykst hættan á blóðsykurslækkun, sérstaklega meðan á svefni stendur, og oft geta augljósar truflanir á dælu leitt til þróunar ketónblóðsýringu með sykursýki. Aðferðin við stöðugar inndælingar undir húð, svo og margar sprautur, ætti aðeins að nota mjög reynda lækni til meðferðar á vandlega völdum sjúklingum.
Lítil sykursýki
Insúlínmeðferð við geðveikri sykursýki. Sjúklingar með áþreifanlega sykursýki eru undirhópur sjúklinga með IDDM sem hafa tíðar og skjótar breytingar á glúkósaþörf af engri sýnilegri ástæðu, og aðferðir til að stjórna glúkósagildi í plasma eru svo óstöðugir að skipt er um þætti alvarlegs blóðsykursfalls með tíðum einkennum blóðsykursfalls með einkennum. Ástand margra slíkra sjúklinga batnar þegar þeir skipta yfir í breytta meðferðaráætlun fyrir margar inndælingar undir húð, þegar meginhluti dagskammtsinsúlíns er táknaður með skjótvirku lyfi (í daglegum „stillanlegum“ skömmtum) fyrir hverja máltíð, og afgangurinn með insúlín í miðlungs tíma gefið fyrir kvöldmat eða fyrir svefn. Aðalmarkmiðið í þessu tilfelli er ekki að halda daglegum sveiflum í blóðsykri nálægt eðlilegu heldur að koma á stöðugleika sveiflna innan slíkra marka sem útiloki þróun einkenna um of háan og blóðsykursfall.
Lítil sykursýki er oftast að finna hjá sjúklingum með skort á leifar seytingar insúlíns, þar sem insúlínmeðferð er gróft og mjög ófullnægjandi tæki til að koma í stað venjulegrar seytingar þessa hormóns. Efnaskiptaferli sem insúlín hefur áhrif á glúkósainnihald í plasma, sem er ekki tengt albúmíni fitusýra og ketónlíkams, er venjulega stjórnað af breytingu á jafnvægi milli áhrifa insúlíns og gagnstæðra áhrifa glúkagons (í lifur) og óbundins ónæmiskerfis.
Þetta aðferðir til að auka sykur eru stjórnaðir sjálfstætt og venjulega eykst virkni þeirra við svelti, við líkamlega áreynslu og við aðrar aðstæður þegar vernd gegn blóðsykursfalli er nauðsynleg (við líkamlega áreynslu eykst upptaka glúkósa í beinagrindarvöðvum með fyrirkomulagi óháð insúlíni). Skammtar insúlíns ættu að vera nægir til að standast mikla aukningu á virkni sykurhækkunarferla og til að koma í veg fyrir að einkenni blóðsykurshækkunar og blóðkalsíumlækkunar hefjist, en það þarf oft tímabundið umfram plasmainsúlín. Hjá sumum sjúklingum með langvarandi IDDM eru sykuraukandi viðbrögð við blóðsykurslækkun skert, sem dregur úr aðlögun að skammvinnu umfram insúlín í plasma.
„Fyrirætlun um insúlínmeðferð“ - grein frá Endocrinology hlutanum
Meðferðarúrræði við insúlínháð sykursýki

Í mörg ár að berjast án árangurs við DIABETES?
Forstöðumaður stofnunarinnar: „Þú verður undrandi hversu auðvelt það er að lækna sykursýki með því að taka það á hverjum degi.
 Innkirtlasjúkdómar sem tengjast efnaskiptasjúkdómum og leiða til uppsöfnunar glúkósa í blóði eru einkennandi fyrir sjúkdóm eins og sykursýki.
Innkirtlasjúkdómar sem tengjast efnaskiptasjúkdómum og leiða til uppsöfnunar glúkósa í blóði eru einkennandi fyrir sjúkdóm eins og sykursýki.
Það fer eftir ástæðunum fyrir hækkun á sykurmagni og þörfinni á að grípa til insúlínsprautna, aðgreind insúlínháð og ekki insúlínháð sykursýki.
Orsakir sykursýki
 Insúlínháð sykursýki er með ICD kóða 10 - E 10. Þessi tegund sjúkdóms er aðallega að finna í barnæsku, þegar fyrstu einkennin birtast og greining er gerð á sykursýki af tegund 1.
Insúlínháð sykursýki er með ICD kóða 10 - E 10. Þessi tegund sjúkdóms er aðallega að finna í barnæsku, þegar fyrstu einkennin birtast og greining er gerð á sykursýki af tegund 1.
Í þessu tilfelli hætta brisfrumur, sem líkaminn eyðilagði, að framleiða insúlín. Þetta er hormón sem stjórnar ferli frásogs glúkósa sem kemur frá mat í vefinn og umbreytir því í orku.
Fyrir vikið byggist sykur upp í blóði og getur leitt til blóðsykurshækkunar. Sjúklingar með sykursýki af tegund 1 þurfa reglulega insúlínsprautur. Annars getur vöxtur glúkósa valdið dái.
 Í sykursýki af tegund 2 er hormónið framleitt nóg, en frumurnar þekkja ekki lengur hormónið, vegna þess sem glúkósa frásogast ekki og stig hans hækkar. Þessi meinafræði þarfnast ekki hormónasprautna og kallast sykursýki sem ekki er háð insúlíni. Þessi tegund sykursýki þróast oftar eftir 40-45 ár.
Í sykursýki af tegund 2 er hormónið framleitt nóg, en frumurnar þekkja ekki lengur hormónið, vegna þess sem glúkósa frásogast ekki og stig hans hækkar. Þessi meinafræði þarfnast ekki hormónasprautna og kallast sykursýki sem ekki er háð insúlíni. Þessi tegund sykursýki þróast oftar eftir 40-45 ár.
Báðar tegundir sjúkdómsins eru ólæknandi og krefjast ævilangs leiðréttingar á sykurstyrk í blóði til vellíðunar og eðlilegs lífs. Með sykursýki af tegund 2 er meðferð framkvæmd með sykurlækkandi töflum, aukinni hreyfingu og ströngu mataræði.
Sykursýki af tegund 1 er talin vísbending um fötlun og er hættulegast vegna fylgikvilla hennar. Óstöðugt sykurmagn leiðir til hrikalegra breytinga á kynfærum og þróun nýrnabilunar. Þetta er helsta orsök aukinnar dánartíðni hjá sjúklingum með sykursýki.
Enn er verið að kanna ástæður lækkunar á næmi frumna fyrir insúlíni og hvers vegna líkaminn byrjar að eyðileggja brisi, en greina má slíka þætti sem stuðla að þróun sjúkdómsins:
- Kyn og kynþáttur. Það var tekið fram að konum og fulltrúum svarta kynstofnsins er hættara við meinafræði.
- Arfgengir þættir. Líklegast er að hjá veikum foreldrum þjáist barnið einnig af sykursýki.
- Hormónabreytingar. Þetta skýrir þróun sjúkdómsins hjá börnum og barnshafandi konum.
- Skorpulifur í lifur og meinafræði í brisi.
- Lítil líkamsrækt ásamt átröskun, reykingum og áfengismisnotkun.
- Offita, sem veldur skaða á æðakölkun í æðum.
- Móttaka geðrofslyfja, sykurstera, beta-blokka og annarra lyfja.
- Cushings heilkenni, háþrýstingur, smitsjúkdómar.
Sykursýki þróast oft hjá fólki eftir heilablóðfall og greinist með drer og hjartaöng.
Hvernig á að taka eftir fyrstu einkennunum?
Fyrstu einkenni sykursýki eru þau sömu í öllum gerðum, aðeins meira áberandi í tegund 1:
- vanhæfni til að svala þorsta - sykursjúkir geta drukkið allt að 6 lítra af vatni á dag,
- óhófleg matarlyst
- tíð þvaglát og mikið magn af þvagi.
Ennfremur, við sykursýki af tegund 1, eru viðbótareinkenni fram:
- lykt og bragð af asetoni,
- munnþurrkur
- minni getu til að endurnýja húðskemmdir,
- skyndilegt þyngdartap og vaxandi veikleiki,
- svefntruflanir og mígreniköst,
- næmi fyrir sveppasýkingum og kvefi,
- ofþornun
- skert sjónræn virkni,
- óstöðugur blóðþrýstingur
- kláði og flögnun húðarinnar.
Við sjúkdóm af tegund 2 eru sömu einkenni fram, að undanskildum lyktinni af asetoni. Með þessari tegund meinafræði myndast ketónlíkamar ekki, sem gefa einkennandi lykt.
Merking og meginreglur insúlínmeðferðar
 Í sykursýki raskast frásog sykurs í frumur þar sem insúlín í líkamanum er lítið eða það er hunsað af frumunum. Í fyrra tilvikinu verður að skila hormóninu til líkamans með inndælingu.
Í sykursýki raskast frásog sykurs í frumur þar sem insúlín í líkamanum er lítið eða það er hunsað af frumunum. Í fyrra tilvikinu verður að skila hormóninu til líkamans með inndælingu.
En skammturinn ætti að samsvara magni glúkósa sem losnar úr matnum. Of mikið eða ekki nóg insúlín getur valdið blóðsykurs- eða blóðsykursfalli.
Kolvetni eru uppspretta glúkósa og mikilvægt er að vita hve mörg þeirra komast í blóðrásina eftir hverja máltíð til að finna réttan skammt af hormóninu. Það er einnig nauðsynlegt að mæla styrk sykurs í blóði fyrir hverja máltíð.
Það er þægilegra fyrir sykursjúka að halda sérstaka dagbók þar sem þeir setja inn glúkósaupplýsingar fyrir og eftir máltíðir, magn kolvetna sem borðað er og insúlínskammtur.
Hvað er brauðeining?
 Skammtur hormónsins er reiknaður út eftir magni kolvetna sem neytt er við næringu. Sykursjúkir þurfa að telja kolvetni til að viðhalda mataræði.
Skammtur hormónsins er reiknaður út eftir magni kolvetna sem neytt er við næringu. Sykursjúkir þurfa að telja kolvetni til að viðhalda mataræði.
Aðeins hröð kolvetni eru talin sem frásogast hratt og leiða til stökk í glúkósa. Til þæginda er til eitthvað sem heitir „brauðeining“.
Að borða kolvetni í 1 XE þýðir að nota sama magn af kolvetnum og finnst í hálfri sneið af 10 mm þykkt eða 10 g.
Til dæmis er 1 XE að finna í:
- glas af mjólk
- 2 msk. l kartöflumús
- ein meðalstór kartafla
- 4 matskeiðar af vermicelli,
- 1 appelsínugult
- glasi af kvassi.
Hafa ber í huga að sykur eykur fljótandi matvæli hraðar en þéttur matur og að 1 XE inniheldur minna hráfæði (korn, pasta, belgjurtir) miðað við þyngd en soðnar.
Leyfilegt magn XE á dag er mismunandi eftir aldri, til dæmis:
- þegar þú ert 7 ára þarftu 15 XE,
- klukkan 14 - strákar 20, stelpur 17 ára,
- á aldrinum 18 - strákar 21, stelpur 18 ára,
- fullorðnir 21 XE.
Þú getur borðað ekki meira en 6-7 XE í einu.
 Sykursjúkir ættu að athuga magn glúkósa fyrir hverja máltíð. Ef um er að ræða lágan sykur hefurðu efni á kolvetnisríkum rétti, svo sem fljótandi morgunkorni. Ef stigið er hækkað, þá þarftu að velja þéttan og minna kolvetni mat (samloku, spæna egg).
Sykursjúkir ættu að athuga magn glúkósa fyrir hverja máltíð. Ef um er að ræða lágan sykur hefurðu efni á kolvetnisríkum rétti, svo sem fljótandi morgunkorni. Ef stigið er hækkað, þá þarftu að velja þéttan og minna kolvetni mat (samloku, spæna egg).
Fyrir 10 g kolvetni eða 1 XE þarf 1,5-4 einingar. hormóninsúlín. Skammturinn er breytilegur eftir árstíma og tíma dags. Svo á kvöldin ætti insúlínskammturinn að vera lægri og á morgnana þarf að auka hann. Á sumrin geturðu slegið inn færri einingar af hormóninu og á veturna verður að auka skammtinn.
Með því að fylgja slíkum meginreglum er hægt að forðast þörfina fyrir viðbótarsprautur.
Hvaða hormón er betra?
Meðferð við insúlínháðri sykursýki af hvaða gerð sem er fer fram með hormónum af mismunandi uppruna:
- manna brishormón,
- hormón framleitt með svínjárni
- nautgripahormón.
Mannlegt hormón er skylt að leiðrétta glúkósa í slíkum tilvikum:
- sykursýki á meðgöngu
- Flókið sykursýki
- sykursýki af tegund 1 sem fyrst greindist hjá barni.
Þegar þú velur hvaða hormón sem á að kjósa er það þess virði að huga að réttum útreikningi á skammti lyfsins. Aðeins það fer eftir árangri meðferðar en ekki uppruna.
Stutt insúlín eru:

Áhrif slíkra lyfja koma fram innan stundarfjórðungs eftir inndælingu, en varir ekki lengi, 4-5 klukkustundir. Slíka inndælingu verður að gera áður en þú borðar og stundum á milli mála ef sykur hækkar. Þú verður að hafa insúlínframboð allan tímann.
Eftir 90 mínútur byrja miðlungs virkar insúlín að verka:
- Semilong
- Semilent NM og MS.
Eftir 4 klukkustundir er hámarki í skilvirkni þeirra. Þessi tegund insúlíns er þægileg ef skortur er á tíma í morgunmat og neysla matar seinkar tíma frá inndælingu.
Þú getur aðeins notað þennan möguleika með áreiðanlegri þekkingu á því hvað og hvenær verður borðað og hversu mikið kolvetni verður í þessum mat. Þegar öllu er á botninn hvolft, ef þú ert seinn með máltíðina, þá er líklegt að glúkósa sé lægra en viðunandi gildi, og ef meira af kolvetnum er borðað þarftu að fara í aðra inndælingu.
Langvirkandi insúlín er þægilegra að gefa að morgni og á kvöldin.
Má þar nefna:
- Humulin N,
- Protafan
- Spóla
- Homofan
- Monotard NM og MS,
- Iletin mán
Þessi hormón virka á áhrifaríkan hátt í meira en 14 klukkustundir og byrja að virka 3 klukkustundum eftir inndælinguna.
Hvar og hvenær taka þeir sprautur?
Staðallinn til meðferðar á insúlínháðum sykursýki er byggður á blöndu af insúlínsprautum með mismunandi verkunartímum til að líkjast hámarks náttúrulegri framleiðslu hormónsins í brisi.
Venjulega er stutt og langt insúlín sprautað fyrir morgunmat, fyrir síðustu máltíð, aftur stutt og á nóttunni langt inndæling.Í annarri útfærslu er langverkandi insúlín gefið sutra og á nóttunni og stutt hormón er sprautað fyrir hverja máltíð.
Til innleiðingar insúlíns skiptast 4 svæði.
- Kviðsvæðið nær beggja vegna naflsins og tekur hliðarnar. Þetta svæði er talið áhrifaríkast, en einnig sárt. Eftir inndælingu í magann frásogast meira en 90% af insúlíninu sem sprautað var.
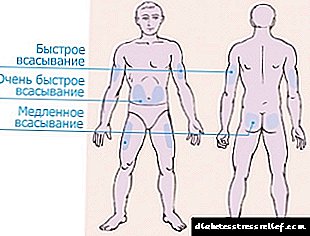 Hormónið byrjar að virka 10-15 mínútum eftir inndælingu, hámarksáhrif finnast eftir klukkutíma. Til að draga úr sársauka er innspýting best gerð í aukningu húðarinnar nálægt hliðunum.
Hormónið byrjar að virka 10-15 mínútum eftir inndælingu, hámarksáhrif finnast eftir klukkutíma. Til að draga úr sársauka er innspýting best gerð í aukningu húðarinnar nálægt hliðunum. - Handleggssvæðið hefur áhrif á utanverða útliminn frá olnboga til öxl. Þetta svæði er mjög óþægilegt fyrir sjálfan gjöf hormónsins með sprautu. Þú ættir að kaupa penna eða biðja um hjálp frá aðstandendum. En svæði handanna er minnst viðkvæm, inndælingin mun ekki valda sársauka.
- Læri svæðið er staðsett utan á fótleggnum frá hnénu til nára. Á svæðinu í handleggjum og fótleggjum frásogast ekki meira en 75% af hormóninu og það byrjar að virka eftir 60-90 mínútur frá því að lyfjagjöf er gefin. Það er betra að nota þessa staði fyrir langt insúlín.
- Bladesvæðið er það óþægilegasta og óhagkvæmt. Eftir inndælingu í bakið frásogast innan við 40% af gefnum skammti.
Hentugasti stungustaðurinn er svæðið innan 2 fingra frá naflanum. Þú ættir ekki að stinga á sama stað í hvert skipti. Þetta getur valdið lækkun á lag fituvefjar undir húðinni og uppsöfnun insúlíns sem, þegar byrjað er að virka, vekur blóðsykursfall. Skipta þarf um inndælingarsvæðum, í sérstöku tilfelli, sprautaðu þig og farið frá fyrri stungustað um að minnsta kosti 3-4 cm.
Til meðferðar á liðum hafa lesendur okkar notað DiabeNot með góðum árangri. Við sáum vinsældir þessarar vöru og ákváðum að bjóða henni athygli þína.
Slíkt innspýtingarmynstur er oft notað: stuttu insúlíni er sprautað í kvið og löngu sprautað í lærið. Eða blandaðir hormónablöndur eru notaðir, til dæmis Humalog blanda.
Vídeóleiðbeiningar um gjöf insúlíns:
Sykursýki er hættulegur og ólæknandi sjúkdómur sem krefst strangs fylgis við ráðleggingum læknisins, reglulega eftirlit með styrk blóðsykurs og nákvæmri fylgni við áætlun um insúlínsprautur. Aðeins samsetning allra þessara aðgerða mun halda sjúkdómnum í skefjum, koma í veg fyrir þróun fylgikvilla og auka lífslíkur.
Hvers vegna léttast verulega með sykursýki?
Þyngd einstaklings fer eftir aldri hans, almennri heilsu og næringu. Eftir að hafa náð 40 árum er líkamsþyngd stöðug. Tap eða gróði á nokkrum kílóum er talið eðlilegt ef viðkomandi er heilbrigður. En of skarpur (meira en 4 kg) og reglulegt þyngdartap bendir til alvarlegra veikinda. Við erum að tala um þyngdartap án sérstaks mataræðis eða líkamsræktar. Ein af ástæðunum fyrir svo miklu þyngdartapi getur verið sykursýki.
Orsakir að léttast í sykursýki
Í flestum tilvikum geta einkenni sykursýki verið offita og aukin matarlyst. En ekki endilega með sykursýki, aukningu á líkamsþyngd, margir, þvert á móti, léttast fljótt. Í þessu sambandi vaknar spurningin, hvers vegna léttast fólk með sykursýki. Alvarlegt þyngdartap leiðir til eyðingar líkamans, til mikillar brottnáms og læknisfræðilegs skilmálar, cachexia.
Við munum reikna út hvaða þættir hafa áhrif á þróun sykursýki og hver er þróunarbúnaður þessa sjúkdóms. Þegar einstaklingur borðar fer kolvetni, frásogast í meltingarveginn, inn í blóðið. Til þess að kolvetni frásogist þarftu hormóninsúlín, sem brisi framleiðir. En þegar bilun á sér stað í líkamanum er insúlín framleitt annað hvort of lítið, eða frumurnar svara ekki við það og kolvetni er haldið í blóðinu, sem hefur slæm áhrif á veggi skipanna.Í frumum líkamans hefst hungur og skortur á orku, einkenni sykursýki birtast: þú verður stöðugt þyrstur, borðar, tíð þvaglát, þreyta, óskýr sjón, skyndilegt þyngdartap.
Vegna þess að brisi getur ekki framleitt insúlín léttast sjúklingar með sykursýki. Það eru tvær ástæður fyrir þessu.
- Mannslíkaminn hættir að þekkja frumurnar sem bera ábyrgð á framleiðslu insúlíns. Þar sem nóg er af glúkósa í blóði fer það ekki inn í frumurnar, heldur skilur það líkamann eftir með þvagi, vegna þessa upplifir sjúklingur hungur, þreytu, ertingu, syfju og höfuðverk. Þetta er einkennandi fyrir sykursjúka af tegund 1.
- Insúlínskortur kemur í veg fyrir að líkaminn noti glúkósa sem orku; hann þarfnast brýnrar uppsprettu sem endurheimtir sykurmagn í frumunum í það stig sem krafist er. Vöðvar og feitir vefir verða bara svo orkugjafi. Líkaminn brennir fitu virkan, sem leiðir til lækkunar á líkamsþyngd. Héðan er ljóst hvers vegna sjúklingar með sykursýki léttast.
Sjúklingar léttast, vegna þess að þeir eru með efnaskiptasjúkdóm, og mikil lækkun á þyngd er talin eitt af einkennum sykursýki.
Ef ekki er meðhöndlað á réttum tíma
Ef það er ekki meðhöndlað í langan tíma er mögulegt að fjölga ketónum og þróa ketónblóðsýringu. Þessi efni oxa blóðið, sem skaðar mörg líffæri og getur jafnvel leitt til dauða.
Hvað á að gera við sterkt þyngdartap? Í fyrsta lagi verður þú að fara á heilsugæslustöðina, standast nauðsynleg próf og ráðfæra þig við lækni. Hann mun veita nauðsynleg ráð, ávísa meðferð.
Mikið þyngdartap án augljósrar ástæðu er fullt af alvarlegum heilsufarslegum afleiðingum!
Til að endurheimta fyrri þyngd geturðu gert eftirfarandi ráðstafanir:
- Fara á fullgott kaloríu mataræði.
- Borðaðu matvæli sem auka insúlínframleiðslu: hvítlaukur, spíraður hveiti, spíra frá Brussel, linfræolía, hunang og geitamjólk eru yfirleitt gagnleg.
Lærðu að borða oft, taktu mat ekki 2-3 sinnum á dag, heldur 4-5, heldur í litlum skömmtum, og heilsan þín verður í lagi.
Hvað er mikilvægt við insúlínháð sykursýki
Insúlínháð sykursýki er sjúkdómur af fyrstu gerðinni. Það er þetta form sem getur komið fram ekki aðeins hjá fullorðnum og jafnvel eldra fólki, heldur einnig hjá börnum. Að auki ætti að líta á helsta einkenni þeirrar tegundar sjúkdóms sem kynnt er sem algjört eða að hluta háð hormón eins og insúlín, sem er að finna í appelsínur. Um þetta og miklu meira seinna í textanum.
Sérfræðingar hafa komist að því að insúlínháð sykursýki myndast fyrir 40 ára aldur. Í þessu tilfelli er sjúkdómurinn nokkuð bráð. Sykursjúklingar horfast í augu við mikinn þorsta, óhófleg þvaglát, aukin matarlyst og jafnvel ananas með háan kaloríu bjargar ekki. Allt þetta byrjar að koma fram á örfáum dögum en eftir það lækkar líkamsþyngd.
Lestu meira um sykursýki insipidus.
Hjá tilteknum sjúklingum af þessari gerð eru einkenni eins og ketónblóðsýring sem koma fram eftir skurðaðgerð. Hlutfall hormónsins í plasma er áfram lítið eða er ekki auðkennt, en magn glúkagons er þvert á móti hækkað, en undir virkum áhrifum insúlíns og kvíða byrjar það að lækka. Samt sem áður eru einkenni þessarar tegundar sykursýki mun fjölbreyttari og margþættari og því ætti að taka á þeim nánar.
Sikursýki sjónukvilla
Sjónukvilla af völdum sykursýki vísar til skemmda á sjónu vegna versnunar sjúkdómsins. Þetta dregur úr sjónskerpu upp að fullkominni blindu. Framvinda fylgikvilla er mjög hæg, smám saman verða æðar í augum brothættar sem leiðir til blæðinga í sjónhimnu.
Retínopathy meðferð er algjörlega háð stigi.Allir sjúklingar með sykursýki án einkenna um sjónukvilla verða reglulega að skoða af sjónhimnusérfræðingum, fylgjast með blóðsykri, glúkósýleruðu blóðrauða, þrýstingi.
Til að viðhalda sjónskerpu við sjónukvilla, skal beita meðferðaraðferðum eins og leysirstorknun, lyfjameðferð og skurðaðgerð. Það er mikilvægt að skilja að sjónukvilla er með öllu ómeðhöndluð en storku leysir á fyrstu stigum fylgikvilla mun koma í veg fyrir að sjúklingur verði blindur. Oftast er farið í ristilstrum til að bæta sjón. Með framvindu sjúkdómsins er endurgerð þó engin undantekning.
Í alvarlegum og miðlungsmiklum stigum sjónukvilla af völdum sykursýki með sykursýki, er notast við storknun sjónhimnu. Þetta er sársaukalaus aðgerð þar sem sjúklingurinn finnur aðeins fyrir óþægindum í tengslum við útsetningu fyrir augum. Markmið þessarar meðferðar er að stöðva framvindu sjónukvilla, til að koma í veg fyrir útbreiðslu stoðvefs og nýstofnaðra skipa í sjónhimnu og gljáa líkamanum.
Lasarstorknun sjónu á fjölgun stigi sjónukvilla, þegar skip og himnur bandvefs í auga vaxa, hættir að skila árangri. Í þessu tilfelli er einnig farið í meltingarveg, þar sem glasið er fjarlægt úr auganu með skurðaðgerð. Þetta leiðir til þess að undirlagið er útrýmt til vaxtar himna í bandvef, æðum.
Mataræði meðferð
Mataræðameðferð fyrir sjúklinga með NIDDM er skipulögð með hliðsjón af sömu ráðleggingum og takmörkunum og fyrir sjúklinga með IDDM. Mikilvægustu þeirra eru eftirfarandi.
1. Skyldur og kerfisbundinn útreikningur á orkugildi daglegs mataræðis, magn próteina, fitu og kolvetna í því. Ef sjúklingur er ekki með offitu ætti orka, sykurgildi og hlutfall mikilvægustu fæðuefna að vera lífeðlisfræðilegt. Mataræðið ætti að vera fullkomið í innihaldi sínu í for- og fituleysanlegum vítamínum, svo og steinefnasöltum, að undanskildu borðsalti, magn þess ætti ekki að vera meira en 10 g / dag, og ef um fylgikvilla og samhliða sjúkdóma er að ræða, ætti að takmarka saltið frekar í samræmi við almennt viðurkennt tillögur um þessar aðstæður.
2. Skilyrðislaus útilokun auðveldlega meltanlegra kolvetna frá mataræðinu. Hægt er að leyfa sjúklingnum að taka sykuruppbótarefni (sorbitól, xýlítól, frúktósa) í ströngu takmörkuðu magni, að teknu tilliti til orkugildisins.
3. Takmörkun magns dýrafitu, hlutfall mettaðra og ómettaðra fitusýra í fæðunni ætti að vera 1: 2.
4. Útbreidd notkun í matvörum sem innihalda grófar trefjar.
5. Reglulegar máltíðir með 5-6 máltíðum á dag.
6. Algjört og skilyrðislaust stöðvun áfengis, svo og reykingar.
Við ákvörðun meginreglna um matarmeðferð fyrir NIDDM ætti að taka tillit til þess að að meðaltali 80% (samkvæmt ýmsum heimildum, frá 60 til 90 ae) sjúklinga eru of þungir. Offita er einn mikilvægasti sjúkdómsvaldandi þáttur NIDDM, og þyngdartap og ávöxtun
að eðlilegri líkamsþyngd - oft afgerandi meðferð. Með eðlilegri líkamsþyngd, eins og sýnt er í fjölmörgum rannsóknum, er eðlileg næmi vefjaviðtaka fyrir insúlín endurheimt, innihald ónæmisaðgerð insúlíns í blóði minnkar, blóðsykursfall og blóðfituhækkun minnka og stundum er þolmyndun glúkósa eðlileg.
Strangt, vísindalega grundvallað mataræði gerir sjúklingum kleift að ná bótum vegna efnaskiptasjúkdóma án þess að lækka sykurlyf. Slík námskeið með sykursýki í fjarveru alvarlegrar öræðakvilla, eins og áður hefur komið fram, er venjulega kallað lunga. Í öðrum tilvikum er mataræðið áfram grunnmeðferðin, sem ákveðnum lyfjum er bætt við (miðlungs og alvarleg sykursýki).
Langvarandi venja sjúklingsins til að borða of mikið, studd af fjölskyldu, þjóðlegum hefðum, lélegu umburði matartakmarkana vegna alvarlegrar ofnæmisúlíns og að lokum, ófullnægjandi skilningur á nauðsyn þess að léttast sem mikilvægt meðferðarástand - allt þetta verður oft veruleg hindrun fyrir fulla og árangursríka meðferð NIDDM, ásamt offitu.
Þannig er meðferð við NIDDM hjá offitusjúklingum fyrst og fremst meðferð við offitu.
Stóru mistökin eru skipun slíkra sjúklinga insúlíns, og smám saman þarf að auka skammtinn vegna insúlínviðnáms í 60-80 einingar eða meira. Sérkenndur vítahringur er búinn til: með insúlínmeðferð eykst matarlyst sjúklingsins enn meira, utanaðkomandi insúlín eykur blóðmyndun, sjúklingurinn heldur áfram að vaxa fitu, insúlínviðnám eykst og auka þarf insúlínskammtinn enn frekar til að draga úr blóðsykurshækkun o.s.frv.
Grunnreglan í matarmeðferð við sykursýki, ásamt offitu, er skert orkugildi mataræðisins með takmörkun kolvetna, fitu, en fullnægjandi innihald próteina og vítamína. Að takmarka orkugildi matar fer eftir alvarleika offitu, alvarleika sykursýki, aldri sjúklings, nærveru samhliða sjúkdóma og fylgikvilla sykursýki osfrv. Mörg fæði eru lögð til með takmörkun á orkugildi til 800-1.200 kcal / dag. Reynslan sýnir hins vegar að svo alvarlegar takmarkanir þola sjúklingar illa vegna heilsufarslegra vandamála, mikil lækkun
orku og frammistaða. Sjaldgæfir sjúklingar geta staðist slíka mataræði í langan tíma.
Ég verð að segja að af ýmsum ástæðum í öllum löndum fylgja sjúklingar með sykursýki ekki mataræði vel. Svo að samkvæmt heilbrigðisnefnd Bandaríkjanna er aðeins helmingur fólks með sykursýki með næringu sem uppfyllir lækningakröfur þeirra. Jafnvel verra er tilfellið með matarmeðferð á offitu. Samkvæmt F. Felig (1985) halda aðeins um 20% offitusjúklinga áður á minnkuðum líkamsþyngd í mörg ár.
Svo virðist sem svo veruleg takmörkun á orkugildi fæðu hjá offitusjúklingum með sykursýki, þrátt fyrir mjög æskilegt, er nánast ekki raunhæf. Það er ráðlegt að einbeita sjúklingnum ekki að skjótum og verulegum þyngdartapi, heldur á smám saman, heldur róttækri endurskipulagningu á lífsstíl hans, hversdagsvenjum til að árangursrík meðferð á sjúkdómi sé alvarlegur og ógnandi með mörgum fylgikvillum, eins og sykursýki.
Sálfræðilegir þættir þess að meðhöndla offitu eru kannski mikilvægastir og flóknustu. Árangur meðferðar ræðst af því hve virkur sjúklingurinn er í samvinnu við lækninn. Venjan að rísa upp af borðinu með tilfinningu um svolítið hungur, bæla þrá eftir ljúffengum mat, er mjög erfitt fyrir sjúklinga.
Þegar reiknað er mataræði með skertu orkugildi, sem tryggir neikvætt orkujafnvægi, það er stöðugt umfram orkunotkun yfir orkuinntöku úr mat, getur maður upphaflega haldið áfram frá orkuþörfinni til að viðhalda aðalumbrotinu - 20-25 kcal / (kg-dagur) margfaldað með hugsjóninni líkamsþyngd í kílógrömmum. Þetta þýðir að mataræði sjúklings með hæð 160-180 cm ætti að innihalda 1200-2000 kcal / dag. Samsetning mataræðisins við 1500 kcal / dag fyrir sjúklinga með NIDDM ásamt offitu, sjá viðauka. Í þessu tilfelli ætti sjúklingurinn að léttast ekki meira en 0,5-1 kg á viku. Með slíku mataræði geta sjúklingar sem þola eins dags enn meiri fæðutakmarkanir án þess að borða daginn eftir, mælt með föstudögum um helgar (helst á laugardögum): osti (0,5 kg af fituskertri kotasælu), ávöxtum (1-1,5 kg) epli eða appelsínur), grænmeti (1,5 kg af hvítkáli, radish, gúrkum, tómötum), kjöti og grænmeti (300 g af soðnu kjöti, 200-300 g af fersku grænmeti), kefir-osti (250 g af fitusnauð kotasæla og 1 flaska af kefir) o.s.frv.
Tískusamir ójafnvægir lágorkukostir
Sojafæði (lítið kolvetni, fituskert, auðgað með lýrum, mikið prótein osfrv.) Hafa enga kosti umfram jafnvægi. Að auki eru ójafnvægi mataræðisáætlun óæskileg í sykursýki vegna ketógenáhrifa þeirra. Ekki ætlað til offitu sykursýki og svelta meðferð.
Mataræði sjúklings með NIDDM ásamt offitu ætti að innihalda 1 g / (kg • dag) prótein, sem veitir 16-20% af orkugildi hans. Oft er ráðlögð aukning á magni próteina í 1,5-2 g / kg, byggð á sérstakri virkni þess, óhagkvæm. Undanfarið hefur verið sýnt fram á að „próteinsparandi breytt svelti“ fylgir aukning á kólesterólblæði, þvaglátblæði, tíðni gallþurrð og jafnvel aukningu á tíðni skyndidauða. Afgangurinn af orkugildi mataræðisins ætti að hylja 50% kolvetni og 30% fitu (aðallega ekki mikið).
Fæðumeðferð NIDDM ætti að sameina með líkamsrækt. Styrkleiki þeirra fer eftir aldri sjúklings, umfram líkamsþyngd, fylgikvilla og samtímis sjúkdóma. Við getum mælt með lækningaæfingum, gangandi og í fjarveru frábendinga frá hjarta- og æðakerfi, nýrum, sjónlífi - sundi, hlaupum, skíði, garðyrkju og garðyrkju, íþróttum.
Sjúklingurinn ætti að vera meðvitaður um orkunotkun við ýmis innlenda og íþróttaiðkun (sjá viðauka).
Meðferð með blóðsykurslækkandi lyfjum til inntöku
Innleiðing í klínískri notkun sykurlækkandi lyfja til inntöku á fimmtugsaldri á XX öld var verulegt framlag til meðferðar á sykursýki. Sykursýkilyf til inntöku hjá sjúklingum með NIDDM, ef ábendingar fyrir lyfseðilsskyldan eru rétt ákvörðuð, hafa án efa ýmsa kosti umfram insúlín.
Í fyrsta lagi, með normo- og hyperinsulinemia, er notkun þeirra sjúkdómsvaldandi réttmætari og réttlætanlegri en insúlínuppbótarmeðferð. Í öðru lagi er inntaka á ekapcstv svo miklu þægilegri en stöðugar sprautur að hver sjúklingur sem ávísað er insúlíni þarf að skýra sérstaklega af hverju hann ætti ekki
„Verið meðhöndluð með pillum.“ Í þriðja lagi valda lyf til inntöku vegna vægari og smám saman áhrifa á sdhara í blóði, miklu sjaldnar en insúlín, blóðsykursfall. Í fjórða lagi fylgja sjaldnar lyfjameðferð til inntöku (samanborið við insúlínmeðferð) ofnæmisviðbrögð og valda ekki svo óþægilegum fylgikvillum eins og fitukyrkinga.
Tveir hópar blóðsykurslækkandi lyfja til inntöku með mismunandi efnafræðilegum uppbyggingum eru notaðir: súlfónamíð og biguaníð.
S u l f a n il a m id s
Sulfanilamide blóðsykurslækkandi lyf eru sulfonylurea afleiður. Undantekningin er glýkódíazín, sem er afleiða súlfapýrimidíns, sem ekki er notuð í okkar landi. Samkvæmt ýmsum höfundum eru þeir teknir frá 20 til 40% allra sjúklinga með sykursýki. Það má með vissu fullyrða að á níunda áratugnum er að minnsta kosti þriðji sjúklingur með sykursýki meðhöndlaður með súlfónýlúrealyfjum.
Hugmyndin um að nota súlfanilamíðlyf til meðferðar við sykursýki var fædd út frá einkamyndum á vægum blóðsykurslækkandi áhrifum sulfanilamides sem notuð voru við bakteríusýkingum. Í kjölfarið skapaði viðleitni fjölda vísindamanna, fyrst og fremst frönsku vísindamannsins Laubauers, súlfónýlúrealyf sem hafa áberandi sykurlækkandi áhrif, en með lítil eða engin örverueyðandi áhrif. Árið 1955 hófst útbreidd og víðtæk notkun sulfonylurea afleiður í klínískri framkvæmd.
Öll 30 ára klínísk notkun sykursýkisúlfónamíðalyfja hefur samtímis verið áralöng rannsókn á verkunarháttum þeirra.En í dag virðist það mjög flókið og ekki að fullu skilið.
Með því að nota lágþrýstingslækkandi áhrif sulfonylurea afleiða er hægt að greina hluti brisi og utan meltingarvegar.
Þegar voru fyrstu vísindamennirnir staðfastir með staðfestu að í tilrauninni geta súlfónamíður aðeins valdið lækkandi áhrifum þegar dýrið hefur hluti af einangrunarbúnaðinum í brisi sem seytir insúlínið. Í fjarveru innrænna
insúlín og í tilrauninni og hjá sjúklingi með sykursýki eru þau áhrifalaus. Svo komu grundvallarhugmyndir um bein áhrif súlfanilíðs á beta frumur á hólmum Langerhans, örvandi losun insúlíns. Þessi beta-frumudrepandi áhrif sulfonylurea afleiður hafa fengið fjölmörg og fjölbreytt staðfesting. Strax eftir gjöf sulfanilamíð efnablöndunnar í dýrið er hægt að sjá greinilega niðurbrot beta-frumna með rafeindasmásjá, sem bendir til losunar insúlíns. Í blóði á sama tíma eykst styrkur insúlíns og sykurmagnið lækkar. Í kjölfarið er tekið fram aukning á stærð eyjanna, uppsöfnun kyrna í beta-frumum og aukning á innihaldi DNA og próteins í þeim. Allt þetta gerir okkur kleift að íhuga að súlfonýlúrea afleiður hafa ekki aðeins beta-frumudrepandi áhrif (brisi), heldur einnig beta-frumudrepandi áhrif (brisfrumuvökva).
Í ljós kom að súlfónamíð örva losun insúlíns úr brisi, ekki aðeins og ekki svo mikið með því að starfa beint á beta-frumur, heldur með því að endurheimta næmi þeirra fyrir glúkósa. Staðreyndin er sú að hjá sjúklingum með NIDDM er verulega dregið úr næmi beta-frumu viðtaka fyrir örvandi áhrif glúkósa og annarra náttúrulegra leyndarmynda. Talið er að aukningin á losun insúlíns í fyrsta áfanga sé vegna beinnar aðgerðar súlfonýlúrealyfja á beta-frumum. Aukning á öðrum áfanga insúlín seytingu er tengd mótuðum, nálægt eðlilegu með hjálp súlfónamíðlyfjahækkunar blóðsykurshækkunar. Samsetningin af því að taka lyfið með mat leiðir til verulega meiri aukningar á styrk insúlíns í blóði en að taka það án matar. Taka skal tillit til þessa mikilvægu aðstæðu á heilsugæslustöðinni og á að mæla súlfonýlúrealyf nákvæmlega í tengslum við matarinntöku.
Í ljós kom að aukning á seytingu insúlíns undir áhrifum súlfónamíðs var aðeins á fyrstu stigum notkunar þeirra. Þegar meðferðin stendur yfir í nokkra mánuði eða ár, snýr smám saman insúlíninnihaldinu í blóði niður í það stig sem það var fyrir meðferð eða jafnvel meira. Samt sem áður er áunnin uppbót fyrir sykursýki, þ.e.a.s. Þessi
Svo virðist sem nútíma vísindamenn útskýri hina þversagnakenndu staðreynd sem hér segir.
Brisiáhrif súlfónamíða eru samsett með mikilli utanfrumu áhrif, sem samkvæmt sumum skýrslum er mikilvægari. Eins og þekkt er, einkennist NIDDM af minni næmi á útlægum vefjum fyrir insúlíni. Það byggist á lækkun á styrk insúlínviðtaka á frumuhimnum, sem og lækkun á skyldleika viðtaka fyrir hormónið. Undir áhrifum súlfónýlúrealyksa eykst fjöldi viðtaka staða á frumuhimnunni, sækni hormónsins normaliserast og síðan, vegna minnkaðs insúlínviðnáms og þörfinni fyrir of mikils seytingar insúlíns í brisi, snýr insúlínleysi aftur í upphafsstig Balabolkin M. I. o.fl., 1983 Þannig er eðlilegt gildi samspils insúlínviðtaka einn mikilvægasti hlekkurinn á verkun sulfonylurea afleiðna úr brisi.Sumir vísindamenn útiloka ekki möguleika á súlfónamíðum eftir viðtaka sem stuðla að flutningi glúkósa innan frumunnar Nowak o.fl., 1983.
Undanfarin ár hefur verið rætt um þá forsendu að aðalvægi í meingerð NIDDM sé ekki skert insúlínbinding við frumuhimnuviðtaka, en nokkrir enn óljósir gallar við innleiðingu insúlínmerkisins Truglia o.fl., 1985. Upplýsingaflutningur frá viðtaka til effector ensímkerfi til að flytja og nota glúkósa eru mjög flókin og fjölbreytt. Þeir benda til mismunandi skaðabóta, sem skýrir ólík áhrif NIDDM. Sumar af þessum meinsemum eru leiðréttar með súlfonýlúrealyfjum, en aðrar ekki, og með þessu er mögulegt að aðal súlfanilamíðviðnám sé að minnsta kosti að hluta til tengt (sjá hér að neðan).
Enn eru til umfjöllunar verkunarvaldandi áhrif súlfónamíða á insúlínvirkni. Talið er að þeir stuðli að því að virkja prótínsýruensím (þar með talið lifrarinsúlínasa) sem eyðileggja insúlín, hamla bindingu insúlíns við mótefni og plasmaprótein eða losa það úr þessari tengingu. Hins vegar hefur þetta mál ekki enn verið leyst endanlega.
Með því að auka frásog glúkósa í lifur og vöðvavef, auka sulfonylurea afleiður myndun og uppsöfnun glýkógens. Á sama tíma
en aukin felst í glúkógenógenreynd sem einkennir sykursýki. Aðstoðarmyndunaráhrif súlfónamíða eru mjög mikilvæg og þar af leiðandi minnkar innihald þríglýseríða, ókeypis fitusýra, kólesteróls og ketóns í líkamanum. Sumir höfundar líta á þetta sem birtingarmynd virkjunar insúlíns, en aðrir rekja súlfónamíðin beint til hjálparefnafræðilegra áhrifa.
Undanfarið hafa áhrif sulfonylureas á seytingu meltingarfærahormóna, svo og glúkagon í brisi verið rannsökuð ákaflega. Beinar og sannfærandi vísbendingar um þátttöku hormónakerfisins í meltingarvegi-einangrandi ásnum í insúlín-hitabeltisáhrif súlfónamíðs hefur enn ekki fengist Poltorak V.V., Gladkikh A. I, 1985, en sum efni eru af nokkru áhugamáli. Sérstaklega var sýnt fram á að gjöf súlfónamíða eykur seytingu sómatostatíns með brisi. Hvað varðar áhrif þeirra á seytingu glúkagons, þá er það eins og að langvarandi gjöf súlfonýlúrea hamli bæði grunn og matvæla losun glúkagons í blóðið. Þessi mál eru þó enn langt í frá endanleg lausn.
Ábendingar um notkun súlfonýlúrealyfja. Eins og segir í nútímalegum hugmyndum um aðferðir við blóðsykurslækkandi verkun sulfanilamides, ætti að líta á aðalábendinguna fyrir notkun þeirra í meðallagi NIDDM, sem og aðstæður sem liggja á milli vægs og miðlungsmikils NIDDM, þegar mataræðið, sem áður bætti upp efnaskiptatruflanir, hætti að veita stöðuga eðlilegri blóðsykurshækkun.
Hjá slíkum sjúklingum er hægt að treysta á góð meðferðaráhrif sulfonylurea, til staðar með beta-frumudrepandi, beta-frumudrepandi áhrifum, sem og eðlileg áhrif á skert insúlínviðtaka samspil. Venjulega eru þetta sjúklingar eldri en 35-40 ára, með eðlilega eða örlítið yfirvigt, með stöðugt sykursýki án þess að hafa tilhneigingu til ketónblóðsýringu. Stundum þarf að flytja slíka sjúklinga úr insúlínmeðferð í meðferð með lyfjum til inntöku. Algjört skipti um insúlín með súlfanilamíðum er mögulegt þegar dagsskammtur insúlíns er ekki meiri en 40-50 einingar. Líkurnar á árangri eru hærri, því styttri tímabil meðferðar með insúlíni. Hins vegar, jafnvel með nægilega löngu insúlín í mörg ár
meðferð, þú getur reynt að flytja sjúklinginn til að fá súlfónamíð.Hjá offitusjúklingum, oft vegna insúlínviðnáms þeirra, er oft að skipta um verulega stærri skammta af insúlíni. Jafnvel þó að ekki sé mögulegt að skipta um insúlín fullkomlega, þá veitir samsett meðferð minni daglegri þörf fyrir það (sjá bls. 160).
Af þessum ástæðum eru sulfonylurea afleiður notaðar í samsettri meðferð með insúlíni í alvarlegu formi NIDDM, sérstaklega vegna insúlínviðnáms, þegar dagsskammtur insúlíns er meiri en 50-60 einingar. Í athugunum E. A. Vasyukova, A. M. Granovskaya-Tsvetkova (1975), gerði samsetning glíbenklamíðs og insúlíns því kleift að draga úr daglegri þörf fyrir insúlín úr 102 í 64 einingar.
Ef einlyfjameðferð með súlfónamíðum með í meðallagi sykursýki er ekki næg til að bæta upp efnaskiptasjúkdóma að fullu, er mælt með því að bæta biguaníðum við meðferðina. Ef engin áhrif eru af þessari lyfjasamsetningu er insúlín fest við það og þörfin fyrir það er minni en við einlyfjameðferð með insúlíni.
Að auki af tilgreindum ábendingum um notkun súlfonýlúrealyfja, er enn klínískt ástandið með óljósar ábendingar um skipan súlfónamíðs. Ósamræmi við mat sumra vitnisburður einkennandi fyrir meðferð þeirra sem innlendra, svoleiðis erlendir sérfræðingar.
Tal við erum að tala um að skipa súlfónamíðum fyrir vægt NIDDM, sem og fyrir dulda (dulda) sykursýki, samkvæmt nútíma flokkuninni, með skert sykurþol.
V. G. Baranov, L. Sh. Orkodashvili (1973) telja að með sykursýki sem er bætt upp með einu fæði, jafnvel „með hagstæðustu fæðumeðferðinni, er mælt með því að nota sykursýkislyf til inntöku víða“. Þessi stilling gildir um öll tilvik skert glúkósaþol, þegar blóðsykurshækkun samkvæmt glúkósaþolprófi nær 1 mg eftir álag 200 mg (11 mmól / L) og eftir 2 klukkustundir - 150 mg% (8,25 mmól / L) Baranov V. G., Gasparyan E. G., 1983. Grunnurinn að slíku sjónarmiði er hugmyndin um trophic áhrif sulfonylurea afleiður á hólma tæki í brisi, sem afleiðing er aukning á nýmyndun og útskilnaði
insúlín er samsett með beta-frumu ofvöxt. Ef vægt sykursýki er og skert glúkósaþol, er mælt með bútamíði 0,5 g 2 sinnum á dag í 1-1 Wa ár. Ef brotið á glúkósaþoli samkvæmt glúkósaþolprófinu er viðvarandi eftir þetta, er meðferðin framlengd í eitt ár í viðbót. Svipuð afstaða er tekin af fjölda erlendra höfunda sem mæla með fyrirbyggjandi súlfanilamidmeðferð til fólks með skert glúkósaþol, svo og sjúklinga með væga sykursýki, í því skyni að koma í veg fyrir frekari framvindu efnaskiptasjúkdóma, og sérstaklega þróun sykursýki vegna sykursýki Carlstrom o.fl., 1979, Ratzmann o.fl., 1983 .
Aðrir vísindamenn hafa lýst efasemdum um að ráðlegt sé að fyrirbyggjandi notkun súlfónamíða. Í fjölda verka um þetta mál fundust engir kostir sulfanilamidmeðferðar umfram matarmeðferð við að koma í veg fyrir framvindu dulins sykursýki í skýran sykursýki, svo og til að bæta glúkósaþol Paroz o.fl., 1978, Magyar, 1978. A. S. Efimov o.fl. (1983) lýsa ótta við að of snemma, í meginatriðum ótímabært, gjöf súlfonýlúrea afleiður geti leitt til ofálags og eyðingar beta-frumna með of mikilli örvun. Við teljum að notkun súlfonýlúrealyfja við sykursýki sem er bætt upp með mataræði og skertu glúkósaþoli sé óhagkvæm.
Frábendingar Ekki má nota súlfonýlúrealyfi ef um er að ræða ketónblóðsýringu, forstillingu ketónasjúkdóma og dá, svo og í dái í mjólkursýrum og mjólkursýrum.Þær eru jafnflokks frábendingar á meðgöngu, hvaða tíma sem er og allan brjóstagjöfartímabilið. Sama hversu fullkomin bætur sykursýki býr við súlfónamíðum, við upphaf meðgöngu, verður að flytja sjúklinginn í insúlínmeðferð. Aðrar ábendingar um tímabundna gjöf insúlíns (stundum með niðurfellingu súlfónamíða, stundum á móti inntöku þeirra) eru þörf á skurðaðgerð í kviðarholi, bráð sýking, mikil versnun langvarandi sýkingar (langvarandi brjóstholsheilabólga, langvarandi berkjubólga osfrv.). Ekki er mælt með því að nota súlfonýlúrealyf við frumufæðar (hvítfrumnafæð, blóðflagnafæð) af einhverri tilurð.
Næsti hópur frábendinga er alvarlegur skemmdir á parenkymum í lifur og nýrum (bráð og langvinn virk lifrarbólga, skorpulifur í lifur, allir nýrnasjúkdómar sem hafa verulega lækkun á gauklasíun og einkum útskilnaður á nitur). Sumir höfundar mæla með því að gæta sérstakrar varúðar við meðhöndlun sjúklinga með magasár í maga og skeifugörn með súlfónamíðum. Balabolkin M.I., Gavri-lyuk L.I., 1983. Sem stendur er súlfonýlúrealyf eflaust ekki notað fyrir IDDM.
Sérstaklega skal minnast á að hve miklu leyti sár í æðasjúkdómum trufla súlfónamíðmeðferð. Algengt frábending við lyfseðli þeirra er kvill í útlimum með sykursýki, svo og alvarleg nýrnasjúkdómur með nýrungaheilkenni eða skerta útskilnaðar á köfnunarefni. Með æðakvilla á öðrum stað og mismunandi alvarleika er mesta mögulega bætur fyrir sykursýki mikilvægast. Nauðsynleg skammtaáætlun er valin í samræmi við almennar reglur.
Aukaverkanir og fylgikvillar meðferð með blóðsykurslækkandi súlfónamíðum kemur venjulega ekki fram meira en í 3-5% tilvika. Samkvæmt Haupt, Schoffling (1977), koma þau fram við notkun karbamíðs í 5,4%, klórprópamíðs í 4,1%, glíbenklamíðs í 1,2% tilvika. Samkvæmt öðrum heimildum gefur klórprópamíð oftast aukaverkanir.
Aukaverkanir af völdum sulfonyl-þvagefni eru oft ósértækar - meltingartruflanir eða ofnæmi í húð. Öndunarbólgaeinkenni (ógleði, segavökvaverkir, stundum uppköst, niðurgangur) hverfa venjulega ef þú dreifir daglegum skammti í nokkra skammta og tekur lyfið eftir máltíðir. Ofnæmisviðbrögð eru venjulega takmörkuð við ofsakláði í ofsakláði, stundum kláði. Í léttir þeirra hafa andhistamín reynst þeim nokkuð vel. Yfirleitt er hægt að halda áfram að taka sama súlfonýlúrealyfið eftir stuttan tíma afnæmingarmeðferðar en stundum er nauðsynlegt að skipta um það fyrir annan. Örsjaldan öðlast ofnæmi fyrir sér alvarlega útbreiddan húðbólgu (stundum exfoliative - Lyells heilkenni) eða verða greinilegur analphakoid með þrota og of háan húð, lækkaðan blóðþrýsting, mæði o.s.frv.
Ef um er að ræða ofnæmislyf, ætti að hætta því strax, hætta notkun súlfónamíðs, ávísa sykursterum til sjúklings.
Eituráhrifum súlfonýl þvagefnisafleiður á beinmerg við þróun hvítfrumnafæðar, blóðflagnafæð og jafnvel kyrningahrap er lýst. Þessir fylgikvillar eru afar sjaldgæfir, en vegna mikillar hættu er alltaf að hafa í huga þær. Mælt er með því að fylgjast reglulega með sulfanilamide meðferð með klínískri blóðrannsókn með fjölda blóðflagna.
Vegna þess að meðferð með klórprópamíði er stundum flókin af gallteppu gulu, er ráðlegt að skoða þvag fyrir urobilini einu sinni í mánuði og skoða bilirubin reglulega og virkni basísks fosfatasa í blóði.Ef súlfónamíðum er ávísað til sjúklings með vægan langvinnan lifrarsjúkdóm (langvarandi viðvarandi lifrarbólgu, lifrarbólgu), er mælt með því að ganga úr skugga um að það hafi engin eituráhrif á lifrarfrumur með því að endurmeta virkni amínótransferasa í sermi.
Þegar tekin eru sykurlækkandi súlfónamíðlyf, sérstaklega klórprópamíð og glíbenklamíð, er þróun blóðsykurslækkandi sjúkdóma möguleg. Þau eru talin létt. Hins vegar ber að hafa í huga að sjúklingar sem taka súlfónamíð eru venjulega eldri en 40-50 ára og margir þeirra þjást af kransæða- og hjartasjúkdómum. Sumir höfundar Balabolkin M.I., Gavrilyuk L.I., 1983, Petrides P. o.fl., 1980 leggja réttilega áherslu á mikla hættu á blóðsykursfalli af völdum sulfonylurea lyfja hjá öldruðum. Í athugunum sagði Asplund o.fl. (1983) var meðalaldur 57 sjúklinga þar sem blóðsykursfallsárásir áttu sér stað við töku glíbenklamíðs var 75 ár, þar af 20% á aldrinum 85 ára og eldri. Í slíkum tilvikum hefst blóðsykurslækkun smám saman, án ofbeldis gróðureinkenna, og gengur stundum með greinilegum staðrænum einkennum sem herma eftir bráðu broti á heilarásinni. Samkvæmt athugunum okkar er slíkur blóðsykursfall sérstaklega einkennandi fyrir sjúklinga með svokallaðan lacunarheilasjúkdóm. Undir áhrifum blóðsykurslækkunar virðast þau endurvekja gamla skaða af heilaskaða og láta í ljós að endurtekið heilablóðfall var sama staðsetning og sú fyrri. Einnig verður að hafa í huga að vegna langrar aðgerðar
Hægt er að endurtaka klórprópamíðs blóðsykursfall á sama degi.
Tilkoma blóðsykurslækkunar bendir að jafnaði til ofskömmtunar lyfsins og þarfnast skammtaminnkunar eða endurskoðunar á mataræði með flutningi á afurðum sem innihalda kolvetni til þess dags dags þegar of mikil lækkun á blóðsykri er minnst. Að auki þarftu að ganga úr skugga um að sjúklingurinn hafi ekki tekið áfengi, auk nokkurra lyfja sem efla sykurlækkandi áhrif súlfónamíðs. Þetta eru asetýlsalisýlsýra, pýrasólónafleiður, segavarnarlyf til inntöku, berklaörvandi lyf (LASK, etíónamíð), tetracýklín, sýklófosfamíð, langvirkandi örverueyðandi súlfanilamíð (súlfadímetoxín osfrv.), Í samkeppni við plasma súlfonýlúrea afleiður um próteinbindingu.
Stundum er orsök blóðsykurslækkunar uppsöfnun súlfanilamíðlyfja vegna skertrar nýrnastarfsemi. Næstum 100% af karbútamíði, 90% af glípízíði, 80-90% af klórprópamíði, 80-85 einingar af tólbútamíði, 65% af glýklazíði og um það bil 50% af glíbenklamíði skiljast út í þvagi. Í klínísku starfi er skert nýrnastarfsemi venjulega dæmd með því að geyma köfnunarefnisgeisla (köfnunarefnisleifar) eða kreatínín. Á meðan fer magn kreatíníns í blóði yfir eðlileg gildi aðeins þegar gaukulsíun lækkar í 25-30 ml / mín., Og ekki meira en 30% af heildarfjölda glomeruli virka. Uppsöfnun tiltekinna efna á sér stað stundum áður en einkenni rannsóknarstofu um geymslu köfnunarefnisgeigs birtast. Venjulegt kreatínínmagn í blóði tryggir ekki fullkomlega örugga nýrnaúthreinsun súlfonýlúrealyfja.
Nokkuð skilyrt vegna fylgikvilla meðferðar eru þróun sulfonamíðviðnáms. Það er aðal og efri súlfónamíðviðnám. Aðal ónæmi fyrir súlfónamíðum greinist við fyrstu tilraun til að meðhöndla þau við sjúkling í um það bil fimmta tilfelli. Ástæða þess er enn óljós. Það er forsenda þess að það tengist fjarveru eða broti á móttöku súlfónýl-m-h afleiða: sekt.
Andstæða súlfónamíðþol þróast smám saman, eftir ákveðinn tíma árangursríkrar notkunar þeirra. Samkvæmt A.S. Efimova (1984), 40-50% sjúklinga, 6-10 ára, voru í raun meðhöndlaðir með súlfólyfjum
nilurea, vegna taps á næmi fyrir þeim, eru flutt til insúlínmeðferðar. Stundum myndast efri súlfónamíðónæmi innan fárra mánaða eftir upphaf lyfsins, en oftar eftir 3-6 ár. Hins vegar eru sjúklingar stundum meðhöndlaðir með súlfonýlúrealyfjum 15-18 ára.
Í fræðiritunum hefur lengi verið fjallað um spurninguna: er ekki orsök aukaviðnáms gegn súlfónamíðum eyðingu beta-frumna á hólmabúnaðinum vegna langvarandi örvunar þeirra? Sumir vísindamenn telja að svona „sannur seint súlfanilamíðviðnám“ sé mögulegur og kemur aðeins fram hjá 4% sjúklinga Mehnert H., 1980. V. V. Poltorak, A. I. Gladkikh, eftir ítarlega greiningu á fræðiritum um málið komust þeir að þeirri niðurstöðu að sannfærandi sannanir séu að klárast. Áhrif súlfónýlúrealyfi á beta-frumu tækið eru ekki til.
Rannsókn á sérstökum tilvikum af súlfónamíðviðnám hverju sinni leiðir í ljós fjölda verulegra galla við skipulagningu meðferðar (röng ákvörðun ábendinga, ófullnægjandi val á lyfinu eða skammti þess, brot á mataræði, óreglu við notkun lyfsins osfrv.). Sjúklingar í náinni sögu eru með geðsjúkdóma, smitsjúkdóma sem stuðla að bilun sykursýki. Það er einnig athyglisvert að með því að þróa ónæmi fyrir lyfinu, auka skammt þess eða skipta um það fyrir annað, öflugara, reynist það oft árangursríkt. Sumir vísindamenn telja að líta ætti á aukna ónæmi fyrir súlfonýlúrealyfjum sem afleiðingu versnunar sykursýki vegna lélegrar bóta þess (V. Baranov, 1977. Til að koma í veg fyrir eða að minnsta kosti seinka þróun súlfónamíðviðnáms verður að gæta fjölda reglna sem verður fjallað um hér að neðan (sjá bls. 149).
Á árunum 1970-1971 skýrslur frá sykursýkishópnum 12 bandarískum framhaldsskólum um enn einn fylgikvilla sulfanyl amidotherapy. Þessi gögn eru enn til umfjöllunar og umsögn sykursjúkrafræðinga frá mismunandi löndum. Í verkum bandarískra vísindamanna var sýnt fram á að sjúklingar sem fengu meðferð með tolbútamíði dóu úr kransæðahjartasjúkdómi oftar en fólk sem fékk insúlín eða lyfleysu ásamt fæði sem sykursýkismeðferð. Höfundarnir ályktuðu afdráttarlaust að súlfonýlúrealyfjafræðin jókst
dánartíðni sjúklinga með sykursýki vegna skemmda á hjarta- og æðakerfi.
Nánari athugun á þessum efnum leiddi í ljós í rannsókninni svo þýðingarmikill aðferðafræðilegur galli sem olli því að flestir innkirtlafræðingar vantraust niðurstöðum og niðurstöðum. Í fyrsta lagi er forkastanlegt að allir sjúklingar fengu sama skammt af tólbútamíði - 1,5 g. Tólbútamíð var notað til að meðhöndla sjúklinga með sykursýki af mismunandi alvarleika, með mörkum og jafnvel eðlilegum breytingum á glúkósaþoli. Höfundarnir náðu ekki eðlilegu umbroti kolvetna og fitu og þetta er mikilvægasta ástandið þar sem sykursýkismeðferð getur náð árangri og haft jákvæð áhrif á þróun æðakvilla vegna sykursýki. Áhrif ýmissa meðferðaráætlana á ástand hjarta- og æðakerfisins er aðeins hægt að bera saman þegar hver þeirra veitir hverjum sjúklingi áreiðanlegar og stöðugar bætur vegna sykursýki. Þegar myndaðir voru samanburðarhópar sjúklinga, hunsuðu höfundarnir muninn á tilhneigingu til IHD hjá körlum og konum, tóku ekki tillit til nærveru áhættuþátta, ávísuðu insúlíni í sama skammti osfrv.
Í verkum innlendra höfunda var sýnt að skortur á bótum vegna sykursýki skiptir ekki sköpum fyrir framvindu æðasjúkdóms, sama hvaða sykurlækkandi meðferð sjúklingurinn fær.Ef bætur eru fyrir efnaskiptasjúkdómum er ekki hægt að greina mismun á tíðni æðakvilla vegna sykursýki við sulfanilamide meðferð og insúlínmeðferð. Engin ástæða er til að tala um framvindu kransæðahjartasjúkdóms sem fylgikvilla sulfanilamidmeðferðar við sykursýki.
Meðal þeirra sykurlækkandi lyfja sem nú eru notuð í sulfonylurea seríunni eru I og II kynslóðir aðgreindar. Súlfanilamíð af fyrstu kynslóð byrjaði að nota síðan 1955; virkir skammtar þeirra eru reiknaðir út í desigrams. Þetta eru tólbútamíð, karbamíð, klórprópamíð. Undirbúningur kynslóðar P var samstilltur síðar, þeir hafa verið notaðir síðan 1966. Þeir eru áhrifaríkari og minna eitruð. Glibenclamide, glurenorm, predian er ávísað í skömmtum af nokkrum milligrömmum eða tugum milligrömmum (tafla 9).
Bútamíð - 1 ”1- (para-metýlbensensúlfónýl) -M'-n-bútýlúrea er lyf sem hefur minnst blóðsykursvirkni, en einnig lægstu eiturverkanir meðal súlfónamíðs í kynslóðinni. Alveg
Tafla 9 Lyfjameðferð með mest notuðum sulfa lyfjum eftir að verkun hófst eftir 1/2 til 1 klukkustund
Hámarksverkun, h
Aðgerðartími, h
Hámarks dagsskammtur
Skilmálar um fulla birtingarmynd áhrifanna
Viðhaldsskammtur, g
Bútamíð, sykursýki, allt að
lípól, orabet, orinaza,
Oberben, Rastinon, þykkur-
ísoral, lager, isoral,
klóraði, öskraði, talenton
skortir bakteríudrepandi verkun. Vegna hraðs frásogs byrjar það að hafa blóðsykurslækkandi áhrif 1 klukkustund eftir gjöf, mestu áhrifin koma fram á 5. og 7. klukkustund, hjá sumum sjúklingum - á milli 4. og 8. klst. Aðgerðartími - ekki lengur en 12 klukkustundir. Hann er framleiddur í Sovétríkjunum í töflum 0,5 og 0,25 g (í pakka með 50 töflum).
Það eru tvö áætlun um notkun bútamíðs V. G. Baranov (1977) mælir með því að skipa það 2 sinnum á dag 1 klukkustund fyrir máltíðir með 10-12 klukkustunda millibili (að morgni og kvöldi). Upphaflegur skammtur er venjulegur - 1 g (2 g á dag). Að auka skammtinn eykur ekki áhrif lyfsins heldur eykur hættuna á aukaverkunum. Venjulega eru áhrifin greind með því að draga úr blóðsykurshækkun og glúkósúríu þegar á fyrstu viku meðferðar, en það er hægt að lokum að meta sykurlækkandi áhrif þess aðeins eftir 2-3 vikur. Að því tilskildu að normoglycemia og aglucosuria náist eftir þetta tímabil er kvöldskammturinn minnkaður í 0,5 g, og eftir 2-3 vikur til viðbótar er skammturinn helmingaður og að morgni. Ef nauðsyn krefur (útlit blóðsykursfalls) getur viðhaldsskammtur verið enn lægri (0,5 g á morgnana og 0,25 g á kvöldin eða 0,25 g 2 sinnum á dag).
Flestir sykursjúkrafræðingar telja skynsamlegt að hefja meðferð með bútamíði með 0,5 g 2-3 sinnum á dag strax eftir að borða. Ef þessi skammtur er ófullnægjandi má auka hann á nokkrum dögum og koma honum upp í 2,0-2,5 g / dag og jafnvel upp í 3 g / dag. Eftir 10-14 daga er skammturinn minnkaður smám saman. Viðhaldsskammturinn getur verið frá 0,25 g til 1 g, stundum upp í 1,5 g.
Þegar sjúklingur með NIDDM er fluttur frá insúlínmeðferð í súlfanilamíðmeðferð er gert ráð fyrir að fullkomið skipti á insúlíni með bútamíði sé mögulegt ef skammtur þess hjá einstaklingum með líkamsþyngd sem er nálægt kjörinu fer ekki yfir 20-30 STYKKUR U.þ.b. 0,5-1 þarf til að skipta um 10 PIECES af insúlíni g bútamíð. Það er betra að breyta lyfinu smám saman. Bútamíði er ávísað á bak við fyrri insúlínskammt og aðeins til að tryggja virkni hans minnkar insúlínskammturinn um 6-10 ae / dag.
Sýklamíð - N- (na / ”a-metýlbensensúlfónýl) - N1-sýklóhexýlúrea. Lyfið samkvæmt lyfhrifum og lyfjahvörfum er nálægt bútamíði, en það er nokkuð virkara. Það er notað í skömmtum sem eru ekki stærri en 1,5 g / dag. Meðferðaráætlunin er sú sama og fyrir bútamíð. Það er framleitt í Sovétríkjunum í 0,25 g töflum, í töflu með 20 töflum.
Klósýklamíð - 1 ' l/ g— klst. eftir gjöf, að hámarki 2-4 klukkustundir. Verkunartíminn er að meðaltali um það bil 24 klukkustundir, stundum lengri (sem möguleiki er á uppsöfnun og þróun blóðsykursfalls), stundum minna (blóðsykursfall kemur fram á nóttunni og að morgni næsta dags).
Lyfið er tekið 1 sinni á dag, fyrir morgunmat, sjaldnar
eftir morgunmat. Upphafsskammturinn 0,25 eða 0,5 g, fer eftir magni blóðsykurs.Í stuttan tíma er hægt að auka skammtinn í 0,75 g, en síðan er honum skipt í 2 skammta - í morgunmat og í hádegismat. Hámarksáhrif finnast stundum 2-3 vikum eftir að meðferð hefst, síðan er skammturinn minnkaður í viðhaldsskammt (frá 0,125 g til 0,5 g).
Ef brotthvarf klórprópamíðs úr líkamanum flýtir fyrir, það er að ef lok dags er sykurlækkandi áhrif veikjast verulega, þá er morguninntaka lyfsins ásamt kvöldneyslu bútamíðs eða búkarbans. Með mikla næmi fyrir klórprópamíði, þegar jöfnunarskammturinn er ekki meiri en 0,25 g, getur þú reynt að skipta yfir í að taka minna virk lyf af 1. kynslóð. Almennt er klórprópamíð best notað til aðal- eða aukanæmis gegn bútamíði, sýklamíði og búkarbani.
Nota má klórprópamíð, eins og áðurnefnd lyf, í samsettri meðferð með insúlínblöndu og biguaníðum. Í stað insúlínmeðferðar með klórprópamíði er gert ráð fyrir að um það bil 0,25 g af klórprópamíði jafngildi 20 einingum af insúlíni.
Klórprópamíð er fáanlegt í Sovétríkjunum í 0,25 g töflum, í töflu með 20 töflum.
Maninýl - 1 ^ -SH2- (5-Klóró-2-metoxýbensamídó) etýlfenýlsúlfónýl> -M'-sýklóhexýlúrea. Lyfið er II kynslóð. Ein af ábendingum um notkun þess er aðal og efri ónæmi gegn lyfjum af 1. kynslóð.
Það byrjar að starfa 1 klukkustund eftir gjöf, hámarksáhrif eru á milli 4. og 8. klukkustundar. Talið er að mannilol sé daglega verkandi lyf, reyndar virðist greinilega að lengd sykurlækkandi áhrifa þess sé aðeins minna en -18-20 klukkustundir og samkvæmt hugmyndum einstakra höfunda fari það ekki yfir 12 klukkustundir.
Maninil er tekið á morgnana, strax eftir morgunmat, byrjar með 1/2 til 1 töflu á dag. Með ófullnægjandi áhrifum er skammturinn aukinn með því að bæta við 1 á 5-7 daga fresti/2 pillur. Hámarksskammtur er 3 töflur (15 mg / dag). Dagskammtinn, ef hann er ekki hærri en 10 mg, má taka í 1 eða 2 (að morgni og að kvöldi). Ef það er 15 mg, er það alltaf tekið með broti (í morgunmat og kvöldmat eða hádegismat).
Ef einlyfjameðferð með mannil veitir ekki bætur er það stundum ásamt biguaníðum eða insúlínblöndu:
Maninil er framleitt í DDR í töflum 0,005 g, í pakka með 120 töflum.
Predian - 1-metýl-4-fenýlsúlfónýl (3) perhýdrópentan (c) pýrrólýl-21-þvagefni. Lyf hófst nýlega í klínískri framkvæmd. Sameinar sykurlækkandi áhrif sulfonylurea afleiðu II kynslóðarinnar með virkum áhrifum á hemostasis. Predian dregur úr getu blóðflagna til að safnast saman og dregur þannig úr virkni blóðflagnasjúkdóms og alvarleika langvarandi örblæðingar í æðum. Hið síðarnefnda leggur mikla áherslu bæði á truflun á örsirknun í sykursýki og tilurð æðakvilla vegna sykursýki. Að auki eru vísbendingar um að predian virkji fibrinolysis. Talið er að lyfið sjálft hafi blóðsykurslækkandi áhrif og æðavörnin tengist einni af umbrotsefnum þess.
Predian byrjar að starfa 1 klukkustund eftir lyfjagjöf, hámarksáhrif koma fram á 4. og 8. klukkustund, verkunartíminn er aðeins innan við 20 klukkustundir. Angio-verndandi áhrif birtast eftir 3 mánaða meðferð og jafnvel skýrari eftir 6-12 mánuði.
Meðferð með predíu hefst með því að taka U2 töflur í morgunmat. Skammturinn er smám saman aukinn í 2-3, að hámarki 4 töflur. Dagsskammti er skipt í 2, sjaldnar í 3 skammta (til dæmis 2 töflur í morgunmat, 1 tafla við kvöldmatinn).
Frekari skammtahækkun eykur ekki sykurlækkandi áhrif.
Þar sem hæfileiki prediana til að hafa samtímis blóðsykurslækkandi og geðvarnaráhrif er einstök, er staður þess í meðhöndlun sykursýki meðal annarra súlfonýlúrealyfja afleiða enn ekki skýr.
Lyfið er fáanlegt í SFRY (kallað tvímíkron í Frakklandi) í 80 mg töflum, 60 töflum í hverri pakkningu.
Glurenorm - 1-sýklóhexýl-3-para-2- (3,4-díhýdró-7-metoxý-4,4-dímetýl-1,3-díoxó-2 (1 H) -ísókínólýl) etýl! fenýlsúlfónýl þvagefni. Generation II súlfonýlúrealyf, sem er frábrugðið öðrum súlfanilamíðblöndu að því leyti að aðeins 5% af umbrotsefnum þess skiljast út úr líkamanum með nýrum. Flestir þeirra (95%) skiljast út í lifur í galli og skiljast út í þörmum sem gerir glurenorm að vali lyfsins.
með sykursýki eða samhliða nýrnasjúkdóm.
Sykurlækkandi áhrifin hefjast eftir 1 klukkustund, ná hámarki í 2-3 klukkustundir eftir að lyfið er tekið og varir í um það bil 10 klukkustundir. Mælt er með því að taka glurenorm í byrjun máltíðar 1-3 sinnum á dag. Hefja meðferð með 1/2 töflu á morgnana, ef þörf krefur, auka skammtinn smám saman og bætið við 1/2 töflu. Venjulegur dagskammtur er 11 / 2-2 töflur og ætti ekki að fara yfir 90 mt.
Skammtímameðferð á 4 töflum glurenorm er leyfð.
Fæst í SFRY í 30 mg töflum, í pakka með 30 töflum.
Minidiab er N-4-2- (5-MeTHunnipa3iffl-2-Kap6oKCHaMnao) etýlbensensúlfonýl-g4'-sýklóhexýlúrea. Lyfið er II kynslóð, frásogast hratt og fullkomlega í þörmum. Upphaf sykurlækkandi áhrifa í 1/2 - 1 h eftir gjöf, hámarksverkun - eftir 4-8 klukkustundir, verkunartími - 24 klukkustundir
Sumir höfundar mæla með því að hefja meðferð með minidiab með 1/2 töflu á morgnana og síðan smám saman aukning á skammti. Aðrir ávísa upphafsskammti eftir upphafsglycemia (2,5-10 mg / dag). Hámarksskammtur á sólarhring, allt að 4 töflur, styður - 2,5-15 mg. Áhrif lyfsins koma fram innan tveggja vikna. Samkvæmt blóðsykurslækkandi áhrifum er minidiab sambærilegt við glíbenklamíð.
Það er framleitt á Ítalíu í töflum 0,005 g, í pakka með 50 töflum.
Tilfelli sykursýki, sem eru fyrst og fremst ónæm fyrir sykurlækkandi súlfamýlamíðum, svo og möguleika á að þróa aukna ónæmi fyrir þeim, benda til þess að langvarandi og árangursrík meðferð með súlfonýlúrealyfjum er aðeins möguleg við strangar eftirfylgni af eftirfarandi skilyrðum.
1. Súlfanilamíðmeðferð er aðeins hægt að nota með ströngum upplýsingum um ábendingar og frábendingar. Hér er ekki aðeins átt við sannprófun á tegund sykursýki og mati á klínísku námskeiði þess, heldur einnig ítarlegri rannsókn á samtímis sjúkdómum, starfrænum ástandi nýrna og lifur osfrv.
2. Ávísaðu súlfanilamíðum til sjúklings eins fljótt og auðið er, um leið og læknirinn er sannfærður um ófullnægjandi árangur meðferðar við mataræði. Löng ekki núverandi
mataræði leiðrétt blóðsykursfall lækkar líkurnar á árangri meðferðar með súlfónamíði.
3. Sjúklingar með sykursýki telja stundum að meðferð með súlfanilamíði útrými þörfinni fyrir að fylgja strangt eftir mataræði og halda að hægt sé að útrýma neikvæðum áhrifum mataræði á kolvetnisumbrotum með auka Uy-1 lyfjatöflu. Þetta er alveg ósatt: með óskipulegu mataræði geta bætur vegna sykursýki með súlfonýlúrea afleiður ekki verið stöðugar og stöðugar.
4. Hægt er að fresta hámarkssykurlækkandi áhrifum sulfanilamides, því ætti endanleg ákvörðun um næmi eða ónæmi sjúklings fyrir ákveðnu lyfi að vera tekin fyrr en 2 vikum eftir að lyfjagjöf hófst. Að hafna meðferð á fyrri tíma, byggð á ótímabærri niðurstöðu um óhagkvæmni hennar (sem oft gerist í reynd), er óræð.
5. Allir sjúklingar þurfa að fá fullar bætur vegna sykursýki. Í engu tilviki ætti maður að láta sér nægja undirþéttni efnaskiptatruflana, eins og oft er gert við göngudeildir. Ef einlyfjameðferð með einhverri súlfonýlúrealyfjum veitir ekki fullkomna bætur, skal strax prófa aðra með sterkari blóðsykurslækkandi áhrif.
Skortur á áhrifum þessara lyfja er vísbending um umskipti í samsett lyfjameðferð (súlfónamíð og bigúaníð, súlfónamíð og insúlín), insúlín.
Mælt er með sömu aðferðum til að þróa aukabundið súlfónamíðviðnám, þó að slíkir sjúklingar, vegna tregða til að skipta yfir í insúlínmeðferð, haldi áfram að taka lyfið sem hefur orðið árangurslaust í mörg ár. Ef þeir dvelja í þroti í langan tíma (jafnvel þó að blóðsykurshækkun sé tiltölulega lítil) greiða þau fyrir það með skjótum framvindu sykursýki vegna sykursýki. Rétt er að taka það fram að tímabundinn flutningur sjúklingsins á insúlínsprautur gerir í sumum tilvikum kleift að endurheimta næmi fyrir súlfónamíðum.
Ef hægt er að ná áreiðanlegum bótum fyrir sykursýki með því að nota skammta af insúlíni sem er ekki hærri en 30-40 einingar, þá í gegn 3—4 mánuði sem þú getur reynt að fara aftur í súlfónamíðmeðferð.
Blóðsykurslækkandi áhrif guanidínafleiðna voru þekkt jafnvel áður en Watanabe-insúlín uppgötvaðist, 1918. Samt sem áður hafa tilraunir til að nota þær til meðferðar á sykursýki verið árangurslausar vegna mikillar eiturverkana á notuð lyf í diguanide seríunni (syntalin A og B). Aðeins síðan 1957, þegar fenetýlbígúaníð var fyrst búið til, síðan dímetýlbíúúaníð og bútýlbígúaníð, hófst innleiðing þessa lyfjaflokks í klínískri framkvæmd.
Verkunarháttur biguanides er alveg óljós. Það var staðfest að biguaníð, eins og sulfonylurea afleiður, hafa blóðsykurslækkandi áhrif aðeins í viðurvist innræns eða exogen insúlíns í líkamanum. Hins vegar, ólíkt súlfónamíðum, er beta-frumubúnaður brisi ekki sá sem beitir verkun þeirra: þau hafa ekki áhrif á seytingu og losun insúlíns.
Biguanides auka virkni insúlíns, auka gegndræpi vöðvafrumuhimna fyrir glúkósa, auðvelda flutning þess í frumuna, allt eftir því hvort insúlín er til staðar. Vegna hömlunar á frásogi glúkósa af biguaníðunum í meltingarveginum, svo og örvun fitusækni, minnkar þörfin á of mikilli framleiðslu insúlíns í brisi. Afleiðingin er sú að upphafs ofurinsúlínhækkun hjá offitusjúklingi NIDDM er minni. Aftur á móti eykur samdráttur insúlínmyndunar og insúlínlosandi virkni hólmsfrumna bindingu insúlíns við viðtaka, þó að fjöldi viðtaka aukist verulega minna en við sulfanilamidotherapy M. I. Balabolkin o.fl., 1983. Samkvæmt öðrum vísindamönnum, biguanides auka magn insúlínviðtaka í útlægum vefjum, án þess að breyta umtalsverðu magni insúlíns í Trischitta o.fl., 1983. Eins og sýnt er af Lord o.fl. (1983), undir áhrifum metformins, eykst aðeins fjöldi viðtaka með litla sækni í insúlín.
Biguanides hindra oxun glúkósa, örvar loftfirrðar glýkólýsu sem leiðir til uppsöfnunar í vefjum og blóði umfram pyruvic sýru og sérstaklega mjólkursýru. Á sama tíma er hömlun á glúkósa í lifur og vöðvum auk þess samkvæmt einhverjum gögnum,
Fjölmargir fenetýlbígúaníð hindra framleiðslu glúkósa aðallega úr alaníni og glútamínsýru, og dímetýlbígúaníðafleiður frá laktati og pýruvat. Biguanides stuðla að glýkógeniseringu í lifur, draga úr glýkógenólýsu og koma í veg fyrir fitusog í lifur.
Ákveðin þýðing við að átta sig á blóðsykurslækkandi áhrifum biguanides er gefin með getu þeirra til að hindra frásog glúkósa, svo og amínósýrur og fitusýrur í þörmum.
Áhrif biguanides á umbrot fitu eru áberandi frábrugðin verkun insúlíns á það. Þeir hindra fiturækt, sem birtist með lækkun á nýmyndun estruðra fitusýra, kólesteróls, þríglýseríða og beta-lípópróteina.Talið er að nýtingarvaldandi áhrif stórúaníða séu ásamt bein fitusjúkdómsáhrifum. Það er mikilvægt að Biguanides ásamt þessu hafi anorexigenic eiginleika.
Samsetning antilipidogenic og fitusýkandi áhrifa og bæling á frásogi glúkósa og fitusýra í þörmum og minnkun á of háum insúlínblæði hjá offitusjúklingum með sykursýki, sem og minnkun á matarlyst, eru mjög gagnleg. Biguanides hjálpa til við að draga úr líkamsþyngd, endurheimta næmi útlæga vefja fyrir insúlíni.
Biguanides hafa áhrif á vefaukandi próteinumbrot og stuðla að flutningi amínósýra í frumuna og myndun próteina frá þeim undir áhrifum insúlíns.
Af öðrum jákvæðum áhrifum biguanidotherapy, skal tekið fram virkjun fíbrínólýsu, sem ásamt sambandi við eðlileg áhrif á umbrotasjúkdóma í sykursýki, er sérstaklega mikilvægt hjá einstaklingum með æðakölkun, kransæðahjartasjúkdóm.
Það er athyglisvert að biguanides sýna sykurlækkandi getu eingöngu hjá sjúklingum með sykursýki og hjá heilbrigðu fólki draga þeir aðeins úr blóðsykri með langvarandi hungri.
Ábendingar fyrir biguanidapy. Biguanides eru notuð til að meðhöndla NIDDM, bæði sem einlyfjameðferð og samhliða súlfonamíðum og insúlínblöndu.
Hvernig segir frá framkomnum verkunarháttum Biguanides, á sykurlækkandi áhrifum þeirra er rökrétt að reikna með NIDDM með varðveittri insúlínframleiðandi brisi, sérstaklega þegar sykursýki er sameinuð offitu Bein ábending fyrir einlyfjameðferð
biguanides er í meðallagi NIDDM hjá offitusjúklingum (með líkamsþyngd 120% hugsjón eða meira) án tilhneigingar til ketónblóðsýringu. Biguanides er einnig ávísað fyrir væga sykursýki, sérstaklega ef mataræði meðferð útrýma ekki blóðfituhækkun. Sumir höfundar nota biguanides með skert glúkósaþol (dulið sykursýki, samkvæmt gömlu hugtakanotkun) hjá fullorðnum og börnum og íhuga það mögulegt með þessum hætti að koma í veg fyrir þróun augljóss sykursýki Vasyukova EA, Kasatkina EP, 1975, Baranov V. G. , 1977, frá sjónarhóli annarra vísindamanna A. Efimov o.fl., 1983, hefur meðferð með biguaníðum í þessum efnum ekki neina sannfærandi kosti umfram matarmeðferð. Við deilum þessari skoðun.
Næsta ábending um notkun biguanides er aðal eða þróun annarrar súlfónamíðviðnáms, sem og óþol fyrir súlfonýlúrealyfjum.
Í samsettri meðferð með sulfanilamíðum og insúlínblöndu eru biguanides notuð oftar en í formi einlyfjameðferðar. Sulfanilamides er bætt við biguanides (eða öfugt) hjá sjúklingum með NIDDM, ef einlyfjameðferð með lyfjum í einum eða öðrum hópi veitir ekki bætur eða fyrir þessa mjög stóru skammta. Samsett meðferð gerir það að verkum að í slíkum tilvikum er hægt að takmarka minni skammta sem ekki valda aukaverkunum. Sjá bls. Varðandi blöndu af biguaníðum, súlfanilamíðum og insúlíni við sykursýki sem ekki er háð insúlíni. 160
Biguanides algerlega frábending með ketónblóðsýringu, dái og forstigsskemmdum af völdum sykursýki, meðgöngu og brjóstagjöf, bráðum sýkingum og versnun langvinnra smitsjúkdóma og bólgusjúkdóma, bráða skurðsjúkdóma.
Með aukningu á lifur er hægt að ávísa biguaníðum ef þetta er birtingarmynd lifrarskammts af völdum sykursýki.Með taugafrumum og smitandi ofnæmissjúkdómum í lifur eru eituráhrif biguaníðs á lifrarbarkasýkinga sem kemur fram í bága við gall-rúbín útskilnaðarvirkni (stundum allt að sýnilegri guluprófi), breytingar á virkni lifrar viðvarandi lifrarbólgu sem þau eru notuð með varúð og við langvarandi virka lifrarbólgu er betra að ávísa þeim ekki
Bein eituráhrif á nýru og blóðmyndandi virkni beinmergs, ólíkt afleiðum
Biguanide súlfonylureas ekki.Hins vegar, frá sjúkdómum í nýrum sem leiða til lækkunar á gauklasíun, og sérstaklega til varðveislu köfnunarefnis eiturefna og alvarlegrar blóðleysis, er þeim frábending í tengslum við hættuna á mjólkursýrublæði (sjá hér að neðan). Ógn við þróun mjólkursýrublóðsýringu er tengt banni við notkun á biguaníðum í ýmsum öðrum sjúklegum sjúkdómum - sjúkdóma í hjarta- og æðakerfi, sem leiðir til altækrar blóðrásarbilunar eða súrefnisskemmda líffæra (hjartavöðva, hjartaöng, alvarleg blóðrásarsjúkdómar í skipum neðri útlima með hléum frásagnarheilkenni og trophic heilkenni) húðbreytingar), öndunarfærasjúkdómar með bráða eða langvarandi öndunarbilun. Af sömu ástæðum er ekki mælt með því að gefa biguaníðum til sjúklinga eldri en 60 ára, fólk sem vinnur mikla líkamlega vinnu, drekkur áfengi. Fjöldi lyfja er þekkt og notkun þeirra við meðhöndlun á biguaníðum versnar tilhneigingu til mjólkursýrublóðsýringu. Þetta eru salisýlöt, andhistamín, barbitúröt, frúktósa, teturams.
Aukaverkanir og fylgikvillar. Algengasta aukaverkun biguanides er meltingartruflanir, sem byrja venjulega með málmbragði í munni, hristing, sársauki. í maganum. Það getur þróast og leitt til endurtekinna uppkasta, niðurgangs, þróttleysis hjá sjúklingnum. Meltingarfæri koma fram eftir að lyfið er hætt, en eftir það er venjulega mögulegt að halda áfram meðferð með lægri skammti eða með því að skipta daglegum skammti í 2-3 skammta.
Biguanides eru ekki ofnæmisvaldandi lyf, en viðbrögð húðar við þeim eru möguleg. Blóðsykurslækkun frá meðferð með biguaníðum er að öllu jöfnu mjög sjaldgæf þegar þau eru sameinuð súlfónamíðum eða insúlínblöndu.
Þegar einlyfjameðferð með biguaníðum er hjá offitusjúkum sjúklingum með NIDDM, sem fá samtímis mataræði með lítið orkugildi, getur ketónblóðsýring komið fram, venjulega án marktækrar blóðsykurshækkunar. Talið er að þetta sé svokölluð ketósu úr hungri, sem tengist mikilli fitusog og skortur á kolvetnum í mat. Í þessu tilfelli útrýma aukning á matarefnum sem innihalda kolvetni í mataræðinu asetónmigu. Ef ketónblóðsýring greinist hjá sjúklingi sem fær biguaníð samtímis insúlíni, er það merki um ófullnægjandi skammt af insúlíni. Með því að hætta við biguaníð og auka skammta af broti sem gefið er
af einföldu insúlíni, ætti að ná jöfnum bótum á efnaskiptatruflunum og fullkomnu brotthvarfi ketosis.
Mjög sjaldgæfir fylgikvillar langvarandi biguanidapy eru meðal annars Biz-fólískur skortur blóðleysi vegna skertrar frásogs Bi2 vítamíns og fólínsýru.
Skelfilegasti og hættulegasti fylgikvillar þess að nota biguanides er uppsöfnun umfram mjólkursýru í blóði og vefjum og þróun mjólkursýrublóðsýringar, sem fyrst var lýst af Walker, Lintin árið 1959. Þessar aðstæður takmarka notkun biguanides, og neyða marga vísindamenn til að þrengja vísbendingar sínar í þeim tilgangi meira og meira.
Klínísk mynd af mjólkursýrublóðsýringu hefur ekki sjúkdómseinkenni, snemma greining hennar er erfið og þarfnast rannsóknar á rannsóknum á innihaldi mjólkursýru í blóði, sem því miður er aðeins fáanlegt fyrir sjaldgæfar sjúkrastofnanir. Í alvarlegum tilvikum getur þetta ástand valdið dái við mjólkursykur (sjá kafla 7) með 50% dánartíðni.
Niðurbrot sykursýki fylgir aukning á laktati í sermi. Samkvæmt gögnum G. G. Baranov og E. G. Gasparyan (1984) er styrkur mjólkursýru tölfræðilega marktækt meiri en normið, jafnvel í blóðsykursgildi yfir 8,25 mmól / l, með aukningu á blóðsykri, eykst mjólkursýruhækkunin enn frekar. Með endurreisn bóta fyrir umbrot kolvetna er laktatinnihaldið eðlilegt. GF Limanskaya o.fl.(1985) hjá helmingi sjúklinga með fullnægjandi blóðsykur og glúkósamúríu, fann aukið innihald laktats. Örvun loftfirrðs glýkólýsis með bigúaníðum ef insúlínskortur eykur hættuna á of mikilli uppsöfnun mjólkursýru. Þetta er einkennandi fyrir fenformín en í minna mæli bútýlbígúaníð og sérstaklega dímetýlbígúaníð. Biguanides eru sérstaklega hættulegir sjúklingum þar sem sykursýki er sameinuð öðrum sjúklegum sjúkdómum sem stuðla að aukinni menntun eða seinkaðri notkun laktats
Vegna hættu á óhóflegri uppsöfnun mjólkursýru, takmarka G. Baranov og E. G. Gasparyan (1984) ábendingar fyrir biguaníð einlyfjameðferð aðeins við væga og dulda sykursýki og jafnvel með í meðallagi sykursýki er talið nauðsynlegt að sameina biguaníð með súlfonýlúrealyfjum. Ennfremur beita-
við niðurbrot sykursýki eru þeir einungis taldir réttlætanlegir þegar glýsemían fastandi er lægri en 8,25 mmól / L Ef það fer yfir þetta stig er mælt með því að fá bætur með annarri lyfjagjöf og aðeins þá er hægt að skipta um það með biguaníðum eða bæta við biguanides eða sulfa
nilamíð, eða insúlín.
Biguanide undirbúningur. Sem stendur eru biguanides úr tveimur hópum, ólíkir í efnafræðilegri uppbyggingu, notaðir (tafla 10). Lyf frá þriðja hópnum fenetýlbígúaníði (samheiti fenformíns, díbótíns), sem notað var áður, eins og það rennismiður út, hefur hæstu getu til að örva myndun laktats meðal biguanides. Undanfarin ár hefur það verið tekið úr notkun.
Glíbútíð (1-bútýl Biguanide hýdróklóríð). Upphaf verkunar lyfsins 1 / 2-1 klukkustundum eftir gjöf, tímalengd virkra blóðsykurslækkandi áhrifa er 6-8 klukkustundir. Dagskammti er skipt í 2 eða 3 skammta. Til að forðast aukaverkanir skaltu hefja meðferð með 1 töflu á morgnana eða 2 töflur eftir morgunmat og kvöldmat. Taka á glibutide í lok máltíðar eða eftir máltíðir, þvo það með vatni, án þess að bíta pillur. Sumir höfundar ávísa því 30–40 mínútum fyrir máltíð til að auka lystarstol. Undir stjórn á blóðsykurshækkun og glúkósúríum er skammtur af glíbútíði aukinn um 1 töflu á 3-4 daga fresti. Hámarksskammtur í stuttan tíma er 5-6 töflur. Hægt er að meta árangur lyfsins á áreiðanlegan hátt 10-14 dögum eftir að notkun þess hófst. Viðhaldsskammtur ætti ekki að vera hærri en 2-3 töflur. Ef það reynist ófullnægjandi til að bæta upp sykursýki, þá ættirðu að skipta yfir í aðra lyfjagjöf (skipta um biguaníð með sulfanilamíðum eða samsetningu beggja). Með samsetningu insúlíns og adebit er skammturinn af þeim síðastnefnda 1-2 töflur.
Önnur meðferðaráætlun felur í sér skipun 2-3 töflna frá upphafi. Ef mögulegt er, er skammturinn síðan minnkaður.
Glibutide er framleitt í Sovétríkjunum, hliðstæða adebit þess er framleitt í Ungverjalandi í töflum með 0,05 g, 50 töflum í pakka.
Búformín retard (samheiti yfir silúbín retard) er langvarandi verkun 1-bútýlbígúaníð hýdróklóríð. Upphaf aðgerðar eftir 2-3 klukkustundir, lengd 14-16 klukkustundir, í tengslum við því sem lyfinu er ávísað 1 tafla 1-2 sinnum á dag. Tímalengd sykurlækkandi áhrifa er til staðar með því að frásogast lyfið hægt
í þörmum. Biguanides með viðvarandi losun eru ólíklegri til að valda meltingartruflunum og þola sjúklingar betur en stuttverkandi lyf.
Lyfið er fáanlegt í DDR í töflum með 0,17 g, í pakka með 50 töflum.
Glyph Ormin - 1,1-dímetýlbíúaníðhýdróklóríð. Upphaf aðgerðar í gegnum Ug-1 klst. Eftir gjöf, varir í 6-8 klukkustundir. Meðferð hefst með einum skammti af 1-2 töflum á morgnana meðan eða strax eftir máltíð. Í framtíðinni er skammturinn smám saman aukinn í 2-3 töflur 2-3 sinnum á dag. Algjör blóðsykurslækkandi áhrif koma fram á 10-14 dögum. Viðhaldsskammtur 1-2 töflur 2-3 sinnum á dag.
Það er framleitt í Sovétríkjunum í 0,25 g töflum, í pakka með 50 töflum.
Dformín retard - 1,1-dímetýlbigúaníð hýdróklóríð. Eins og við langvarandi bútýlbigua-nida lyf, byrja blóðsykurslækkun eftir 2-3 klukkustundir og varir 14-16 klukkustundir eftir gjöf. Byrjaðu meðferð með 1 töflu á morgnana, tekin með eða eftir máltíð. Ef nauðsyn krefur, auka skammtinn um 1 töflu hverja 3—4 dagsins. Hámarksskammtur ávísaður í stuttan tíma, 3-4 töflur. Viðhaldsskammtur - 1 tafla (á morgnana) eða 2 í morgunmat og kvöldmat. Skilvirkni lyfsins er metin eftir 10-14 daga meðferð.
Með blöndu af díformín retard og insúlínblöndur er dagskammtur þess 1-2 töflur. Ef sjúklingur fær 40 PIECES insúlín eða minna, byrjar að minnka skammt hans frá fyrsta degi um 2-4 PIECES annan hvern dag. Með sólarhringsskammti af insúlíni umfram 40 PIECES, með skipun á díformín retard, er skammtur hans strax minnkaður um 1 / 3-1 / 2 og í kjölfarið, ef mögulegt er, heldur hann áfram að minnka um 2-4 PIECES annan hvern dag Perelygin-A. o.fl., 1984.
Það er framleitt í Finnlandi í 0,5 g töflum, 100 töflum í hverri pakkningu.
Insúlínmeðferð er ávísað fyrir stranglega skilgreindar ábendingar. Í sumum tilvikum erum við að tala um tímabundinn flutning til meðferðar með insúlínblöndu, fylgt eftir með því að fara aftur í fyrri meðferð, í öðrum - varanlegri insúlínmeðferð eða samsetning lyfja er ávísað
insúlín með blóðsykurslækkandi lyfjum til inntöku. Með insúlínmeðferð eru allar ráðleggingar um mataræði og takmarkanir varðandi sjúklinga með NIDDM áfram viðeigandi.
Vísbendingar. Algjör og brýn vísbending um skipan insúlíns, eins og IDDM, er ketónblóðsýring við sykursýki, þróun ketósýklíum, ofar rósstolar og foræðasjúkdómur við ofvirkni og dái. Insúlín er ávísað öllum þunguðum konum með sykursýki, jafnvel þó þörf þeirra fyrir insúlín sé mjög lítil, svo og allt brjóstagjöfartímabilið.
Nauðsynlegt er að snúa sér að insúlínmeðferð þegar frábending á blóðsykursfall til inntöku er frábending fyrir sjúklinginn: með ofnæmi fyrir þeim, verulegum skaða á lifur og nýrum, frumufæðar. Insúlínmeðferð er einnig val fyrir alvarlega fylgikvilla af æðum við sykursýki: sjónhimnubólga á stigi III, nýrnakvilli með skerta nýrnastarfsemi, alvarleg úttaugakvilli, æðakölkun aðgerð í neðri útlimum með slagbilsbreytingum og ógn af gangren.
Mælt er með tímabundnum breytingum í insúlínmeðferð við bráðum hita sjúkdómum (inflúensu, bráð lungnabólga, eituráhrif á mat o.s.frv.), Versnun langvarandi staðbundins sýkingar (brjóstholssjúkdómur, gallblöðrubólga osfrv.), Ef nauðsyn krefur, skurðaðgerð (sjá hér að neðan). Stundum er nauðsynlegt að ávísa insúlíni tímabundið í tengslum við bráða smitsjúkdóma (hjartadrep, brátt heilaáfall) ef þeir valda niðurbroti sykursýki.
Insúlínmeðferð er ætluð sjúklingum með aðal ónæmi fyrir súlfónamíðum, sem samanstendur af 15-20% af fólki með nýgreint NIDDM Boden, 1985, ef skipti á súlfónýlúrealyfjum fyrir biguaníð er árangurslaust. Áður en dómur er tekinn um aðal ónæmi fyrir súlfonýlúrea afleiðum er nauðsynlegt að ganga úr skugga um að sjúklingar fari eftir ráðleggingum um mataræði, svo og án þess að ástæða sé til sem styður niðurbrot sykursýki (dulið mænusótt, langvarandi augnbólgu í þvagblöðru, skútabólga osfrv.).
Eins og fram kemur hér að ofan, hjá sjúklingum sem hafa verið meðhöndlaðir með góðum árangri í tiltekinn tíma með súlfonýlúrealyfjum, myndast annar ónæmi fyrir þeim.
Við meðhöndlun þessara sjúklinga, þar sem næmi fyrir súlfanilamíðum minnkar, er nauðsynlegt að skipta stöðugt lyfjum með minni sykurlækkandi virkni fyrir virkari lyf, samsetning af sulfanilamíðum með biguaníðum. Ef hámarks leyfilegir skammtar af súlfónamíðum (eða sambland þeirra við biguaníðum) meðan á skynsamlegri meðferðarmeðferð stendur án sýkingar og annarra álagsáhrifa hættir að veita sykursýki fullar bætur, er sjúklingnum ávísað insúlíni.Við þessar aðstæður væri rangt að hætta alltaf inntöku lyfja, sérstaklega hjá einstaklingum með of þunga sem þurfa stóra skammta af insúlíni með öllum afleiðingum í kjölfarið. Hjá sumum sjúklingum ætti að bæta lágmarksskammti insúlíns, sem nauðsynlegur er til að ná fram sykursýki, til fyrri lyfjagjafar. Eins og sérstakar rannsóknir hafa sýnt, er basalmagn insúlíns og C-peptíðs í blóði í slíkum tilvikum eðlilegt, en forðagildi beta-frumna á brisi búnað hólmsins. Þessum sjúklingum er vísað til „insúlínskyldrar undirgerðar“ NIDDM Balabolkin M. I., 1986.
Ekki er hægt að segja að efri súlfanilamónæmi sé greinilega ólík. Í sumum tilvikum byggist það á því að auka insúlínskort. Hjá þessum sjúklingum er stigvaxandi minnkun á innihaldi C-peptíðs í blóði, mótefni gegn yfirborðsmótefnum á hólma og umfrymi er ákvarðað, sjúkdómurinn tekur á sig nokkra eiginleika sem eru einkennandi fyrir IDDM. Í slíkum tilvikum, ef læknirinn sér algerlega tap á sykurlækkandi áhrifum súlfónamíðs, ætti að skipta um þau með insúlínblöndur. Nútíma höfundar Rendell, 1983, Hsieh o.fl., 1984, mæla með því að þegar skipt er um blóðsykurslækkandi insúlínmeðferð ættu þeir að einbeita sér að innihaldi C-peptíðs í blóði, ef mögulegt er. Aðferðir insúlínmeðferðar eru þær sömu og fyrir IDDM.
Meðhöndlun á sykursýkisjúkdómum
Aðalatriðið í meðhöndlun og forvörn á æðakvilla vegna sykursýki er stöðugur bætur sykursýki, óháð klínískri gerð þess. Í fyrsta lagi er gert ráð fyrir fullnægjandi mataræði, hugsanlega einstaklingsbundnu. Sanngjarnt úrval insúlínlyfja er nauðsynleg fyrir IDDM.
stuttverkandi insúlín. Í tilvikum NIDDM, þegar það er ekki mögulegt að fá bætur með mataræði og líkamsrækt, er mælt með notkun annarrar kynslóðar sykurlækkandi lyfja til inntöku. Notkun biguanides ætti að hafa strangari ábendingar vegna möguleikans á mjólkursýrublóðsýringu.
Við athugun á skipulagi skiptir vel skipulagð þjálfun sjúklinga í sjálfsstjórn miklu máli. Í fyrsta lagi er það þjálfun sjúklinga með skynsamlega megrunarmeðferð, að teknu tilliti til orkukostnaðar og meðferðar með insúlíni og blóðsykurslækkandi lyfjum til inntöku. Þú getur notað metra jafnvægis mataræðis, einkum „Ration“ reiknivél V. I. Vorobyov, byggð á línulegu meginreglu, til að reikna orkugildi og efnasamsetningu matvæla. Hugmyndin um skynsamlega mataræði ætti ekki aðeins að vera veik, heldur einnig fjölskyldumeðlimir hans. Heima notar sjúklingurinn vísarrönd til að ákvarða glúkósa (glúkóta) í þvagi og blóði. Sjúklingurinn verður greinilega að fylgja öllum fyrirmælum læknisins, geta skammtað nákvæmlega og gefið insúlín og vera vel meðvitaðir um tímasetningu hámarksáhrifa þess til að koma í veg fyrir blóðsykursfall sem mikilvægur áhættuþáttur fyrir æðakvilla vegna sykursýki.
Mikilvægt er eðlileg líkamsþyngd, sem stuðlar að bótum á sykursýki og þar með að koma í veg fyrir æðakvilla vegna sykursýki.
Sýnt hefur verið fram á hlutverk slagæðaháþrýstings sem áhættuþáttur fyrir æðakvilla vegna sykursýki og því er blóðþrýstingsstjórnun ein nauðsynleg skilyrði til að meðhöndla og koma í veg fyrir æðakvilla vegna sykursýki.
Sjúklingar með sykursýki ættu ekki að reykja þar sem reykingar stuðla að þróun og versnun æðakvilla. Ákveða ætti að vinna með þeim í þessa átt.
Meðganga getur valdið versnun sjónukvilla og hjartaöng. Gæta skal varúðar við konur með sykursýki gegn meðgöngu.
Mikilvægur þáttur í því að koma í veg fyrir fótar með sykursýki er varanlegt hreinlæti í húðinni.Það ætti að fela í sér daglegan þvott á fótunum með volgu vatni og hlutlausri sápu og þurrka þá, sérstaklega í húðfellingum og í naglabeðunum. Sjúklingum er bannað að ganga berfættur. Það er mikilvægt að koma í veg fyrir meiðsli, jafnvel vægast sagt, að vera í þægilegum mjúkum skóm: Það er óásættanlegt að nota veig af joði, einbeittum lausnum af kalíumpermanganati, keratolytic plástur án sérstaks leyfis frá lækni. Þú getur klippt neglurnar aðeins eftir þvott, forðast skurð og meiðsli, koma í veg fyrir sár og frostpinna, ekki nota heita hitara, ekki nota skarpa hluti til að hreinsa undirtímarýmið, framkvæma tímanlega meðhöndlun á inngrónum neglum, bólgu og öðrum skemmdum á fóthúðinni,
Ef um meiðsli er að ræða, hafðu strax samband við lækni, farðu ekki í sjálfsmeðferð á korni og kornum.
Nauðsynlegt til að koma í veg fyrir sykursýki vegna sykursýki er meðhöndlun smitsjúkdóma og samhliða sjúkdóma sem stuðla að niðurbrot sykursýki.
Í því ferli að fylgjast með sjúklingum er nauðsynlegt að fylgjast með vísbendingum um samloðun blóðflagna og rauðra blóðkorna, sem eru í beinum tengslum við þróun æðakvilla vegna sykursýki.
Við meðhöndlun á æðamyndun við sykursýki er notkun æðamyndavaka (ethamsilate, dicinone, dobesilate, doxium, trental, divascan, parmidin, prodectin), vefaukandi sterar (nerobol, retabolil, methandrostenolone, silabolil), hypocholesterolemic lyf (clofibon, nikótínsýra (nikoshpan, samræmi, teonikol), vítamín (ascorutin, B-vítamín, retínól), svo og lækningajurtir (úlfaldaþyrnir - lagohilus, eleutherococcus, bláberjablöð, netla).
Meðferðin með þessum lyfjum, eins og reynslan af IEEiHG frá læknavísindaakademíunni í Sovétríkjunum sýnir, er nokkuð árangursrík gegn mörgum klínískum einkennum sykursýki vegna sykursýki. Samt sem áður ætti það að fara fram fyrst og fremst við bætur vegna sykursýki. Notkun þeirra gerir okkur kleift að ná ekki aðeins framförum í myndun augnsins í auga (minnkun bjúgs, blæðingar,
exudates), en einnig að auka sjónskerpu Mazowieckiy A. G., 1983, 1984. Notkun þessara lyfja ætti þó að vera til langs tíma, sjálfsögðu og vandlega stjórnað. Ef sjónukvilla af völdum sykursýki með sykursýki fylgir bjúg í sjónhimnu eða alvarleg og hratt áframhaldandi útbrot, þá getum við hugsað um ábendingar um ljóstillífun.
Með fjölgunar- og forfjarlægandi sjónukvilla er ljóstillífun notuð víðar og er samkvæmt sumum vísindamönnum næstum eina árangursríka meðferðaraðferðin. Ábendingar fyrir ljósgeislameðferð við leysi (venjulega er argon eða xenon leysir notaður): 1) miðlungs eða alvarleg æðaæxlun á sjóntaugarskífunni, 2) miðlungs eða alvarleg æðaæðun í öðrum hlutum sjónhimnu sem tengist blæðingum í meltingarvegi eða blæðingu í bláæð, 3) í meðallagi æða sjóntaugadiskur með blæðingu í bláæð eða blæðingu í legi. Samt sem áður er einnig hægt að framkvæma ljóstilljósþynningu með leysi þegar nauðsynlegt er að seinka framvindu sjónukvilla af völdum sykursýki, venjulega á stigi forvöðvandi sjónukvilla. Í sumum tilvikum er framkvæmd þess einnig ráðleg á fyrri stigum. Nauðsynlegt skilyrði fyrir ljósgeislameðferð við leysi er flúrljómun æðamyndataka, sem gerir kleift að ákvarða æðasjúkdóma í sjónhimnu, staðsetningu þeirra og alvarleika. Flúrljómun æðamyndatöku á sjónhimnu staðfestir snemma æðakerfi sjónhimnunnar og ákvarðar þar með vísbendingar um ljósgeislameðferð við leysi.
Af leysitækninni á undanförnum árum, hefur ljósfrumuvökunarþétting Esperance, 1978, svo og staðbundin eða brennivíddarstærð verið notuð oftar.Báðar tegundir notuð leysir valda bruna á stigi litarþekju sjónu og eyðileggja sjónu og hluta kórhimnunnar á svæðinu. Í fyrstu lítur brennustaðurinn út eins og hvítur punktur, eftir nokkrar vikur verður hann litarefni. Í flestum tilvikum er um að ræða öfuga þróun á æðum og bæta blóðflæði til sjónu. Aukaverkanir ljósfrumuvökva við beitingu panretinal tækni eru fækkun sjónsviða og aukin lækkun á nætursjón vegna eyðileggingar jaðarljósmyndara. Þessi áhrif eru minna áberandi þegar argon leysir er notaður.
Við glerjablæðingar og aðgerð frá sjónhimnu hefur verið beitt glerleiðslunni á undanförnum árum sem samanstendur af því að fjarlægja glóruefnið og skipta honum út með jafnþrýstinni natríumklóríðlausn. Vísbendingar um glerhúð eru tæring á glóruefninu vegna blæðingar í báðum augum, hreinsun á glóru líkamanum vegna blæðingar í öðru auganu með miklum skerðingu á sjónskerpu í hinu, sjónhreinsun sem felur í sér makúlusvæði sjónhimnu, tíð endurtekin blæðing í gljáa líkamanum. Reynslan af slíkum aðgerðum sýnir möguleika á að auka sjónskerpu, en það er nauðsynlegt að rannsaka árangur til langs tíma.
Meðferð við ofsabjúg hjá sykursýki byggist einnig fyrst og fremst á skaðabótum vegna sykursýki. Það er mikilvægt að viðhalda þrálátum bótum á öllum stigum nýrnakvilla vegna sykursýki. Nefrótastigið hefur eiginleika sem tengjast aukinni næmi fyrir insúlíni. Það er lækkun á blóðsykri, lækkun á insúlínþörf. Þetta er vegna lækkunar á eyðingu insúlíns í nýrum, samdráttur í aðferðum við myndun glúkósa í lifur. Í fyrsta skipti var slíkum framförum í umbrotum kolvetna lýst með Zubrod (Zubrod-Dan fyrirbæri). Á sama tíma, við meðhöndlun sjúklinga með sykursýki með Zubrod-Dan fyrirbæri, ætti ekki að draga insúlín að fullu. Í slíkum tilvikum er insúlíni ávísað í brotum, venjulega stuttverkandi lyfi.
Mikilvægur þáttur í meðhöndlun nýrnakvilla vegna sykursýki er mataræði. Fyrr hefði verið venja að takmarka próteininnihald í mataræði sjúklinga með nýrnakvilla vegna sykursýki meðan viðhalda nægu orkugildi matar. Þannig töldu bandarískir sykursjúkrafræðingar nauðsynlegt að draga úr innihaldi þess í 30-50 g / dag. Á sama tíma var mælt með því að takmarka upptöku vökva við 1200-1500 ml / dag. Próteinhömlun byggist á því að umbreyting 1 g af próteini eykur þvagefni í blóði um 0,3 g. Lágmarks próteinmagn þar sem fullorðinn einstaklingur getur haldið grunnþéttni þvagefnaskipta og styrkur þess í blóði helst nálægt eðlilegu er 0,3 g / (kg-dagur), þetta samsvarar 21 g fyrir einstakling með líkamsþyngd 70 kg. Próteinmissi með stöðugu próteinmigu leiðir hins vegar til blóðalbúmínlækkunar og próteinsskorts, og meira áberandi blóðleysi er einnig að finna. Í þessu sambandi verður að íhuga próteinhömlun
vandlega. Próteinhömlun er valkvæð ef þvagefni í blóði er ekki hærra en 25 mmól / l (150 mg%). Það skal einnig tekið fram að með próteini natríumklóríð fer í líkama sjúklingsins. Vegna þess að í mataræði sjúklings á fyrirfram nýrunga og nýrunga stigum nýrnakvilla vegna sykursýki, ætti ekki að vera meira en 2 g af natríumklóríði á dag, prótein takmörkun að vissu marki þýðir einnig takmörkun á salti. Meðferð við bjúg fer ekki aðeins með því að takmarka salt og prótein, heldur einnig með því að nota þvagræsilyf (furosemíð, etacrylsýru efnablöndur, brinaldix). Stórir skammtar af þvagræsilyfjum eru sjaldan notaðir, aðeins með ónæmu bjúg. Útskilnaður natríums í þvagi getur þjónað sem vísbending um skilvirkni saluretika og hugsanlega leiðréttingu á skammti þeirra.Fúrósemíði er venjulega ávísað í 40 mg skammti 2-3 sinnum á dag til 500 mg 2 sinnum á dag með ónæmt bjúg undir stjórn á útskilnaði natríums í þvagi. Oft þarf að skipta um lyf. Samhliða þvagræsilyfjum eru notuð innrennsli og decoctions af lækningajurtum (bearberry, einber ávextir, field horsetail, orthosiphon, lingonberry leaves). Það er einnig gagnlegt að nota lyfið lespinephril, sem er fengið úr stilkum og laufum belgjulaga plöntu af capitu lesdesa og framleitt í formi áfengislausnar eða frostþurrkaðs útdráttar til inndælingar. Það gefur þvagræsilyf og dregur auk þess úr rauðkornamyndun.
Meðferð á slagæðarháþrýstingi er framkvæmd með því að nota nútíma mjög virk blóðþrýstingslækkandi lyf. Meðferð við háþrýstingi er ætluð við þanbilsþrýstingi yfir 95 mm Hg. Gr. og slagbils yfir 160 mm Hg. Gr.
Einnig er mælt með því að nota æðavörn (trental, forstillingarlyf, dicinone, doxium). Í sumum tilvikum bæta þau kreatínín og köfnunarefni sem eftir er, draga úr próteinmigu. Sjúklingar með nýrnakvilla af völdum sykursýki, sérstaklega á fyrirkomulagi nýrunga og nýrunga, þróa oft hjartabilun og því er notkun hjartaglýkósíða nauðsynleg.
Ef um blóðleysi er að ræða, er ætlað járni, blóðgjöf eða rauðum blóðkornum. Í öllum tilvikum er gagnlegt að ávísa vítamínum.
Meðferð á nýrnakvilla vegna sykursýki ætti að vera alhliða og krefst góðs skilnings á ástandi sjúklings frá lækni.
Notkun blóðsykurslækkandi lyfja til inntöku (að undanskildum glurenorm, skilin út í gegnum þörmum
nick) er frábending vegna möguleikans á uppsöfnun þeirra og þroska alvarlegs blóðsykursfalls.
Í tilvikum meðferðarbrests og aukins nýrnabilunar fara sjúklingar í kviðskilun. Nýrnaígræðsla hjá sjúklingum með nýrnakvilla vegna sykursýki tengist verulegum erfiðleikum. Meðalævilengd sjúklinga með ígrætt nýru er breytileg, samkvæmt fjölda erlendra heilsugæslustöðva, frá 6 til 30 mánuðir. Engu að síður heldur þróun skilunar- og ígræðsluaðferða áfram og gefur von um árangur.
Um einkenni
Í því skyni að ná betri skilningi á hvaða sjúkdómi sem er, þá er greinileg öll einkenni hans. Þetta gerir það mögulegt ekki aðeins á frumstigi að stöðva hvers konar kvilla, einkum sykursýki, heldur einnig skilja betur eðli þess. Svo, hver eru helstu einkenni sykursýki af tegund 1, sem er mismunandi háð insúlíni og mun avókadó hjálpa?
Þessi merki eru eftirfarandi:
- tilfinning um þurrkur í munni og þorsta,
- veruleg fjölúru og lækkun á líkamsvísitölu,
- veikleiki og skert starfshæfni,
- aukin matarlyst
- kláði á húðina og í perineum, þar sem avókadóið mun ekki bjarga.
Sumir kvarta einnig yfir einkennum eins og pyoderma og berkjum. Oft er vart við höfuðverk, svefntruflanir, mikla pirring, sársauka á hjartað og kálfavöðva. Vegna lækkunar á ónæmi og getu til að standast sýkingar þróar þessi tegund sykursýki oft berkla, bólgusjúkdóma í nýrum og skyldar slóðir. Við erum að tala um bráðahimnubólgu og heilabólgu. Þetta ástand einkennist af því að aukið glúkósahlutfall birtist í blóði og í þvagi, þvert á móti, glúkósúría.
Þegar sykursýki, sem er háð insúlíni, hefur verið greint, er ekki hægt að endurheimta margar beta-frumur í brisi.
Þetta eru einkenni sjúkdómsins sem kynnt var, sem benda til þess að sykursýki af tegund 1 hafi þegar þróast.
Orsakir og einkenni insúlínháðs sykursýki
Til meðferðar á liðum hafa lesendur okkar notað DiabeNot með góðum árangri. Við sáum vinsældir þessarar vöru og ákváðum að bjóða henni athygli þína.
Þrátt fyrir að insúlínblöndu sé stundum ávísað fyrir sjúklinga með sykursýki af tegund 2 hafa læknar jafnan kallað insúlínháð tegund 1 af sykursýki þar sem þessi sjúkdómur í líkamanum hættir að framleiða eigið insúlín. Í brisi fólks sem greinist með insúlínháð sykursýki eru nánast engar frumur eftir til að framleiða þetta próteinhormón.
Greining á sykursýki af tegund 2 þýðir að brisi framleiðir insúlín en annað hvort er það minna en nauðsynlegt er eða að líkamsfrumur skortir eðlilegt magn af hormóninu. Umbrot í sykursýki af tegund 2 eru oft aðeins hjálpuð með mataræði og rétt valinni hreyfingu og insúlín er ekki nauðsynlegt fyrir slíka sjúklinga. Þess vegna er talið að sykursýki af tegund 2 sé sykursýki sem ekki er háð. Ef þú verður að ávísa insúlíni segja þeir að sykursýki 2 hafi orðið insúlínháð. En þetta gerist ekki hjá öllum sjúklingum.
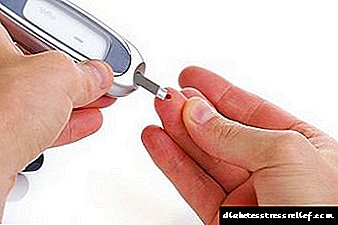
Sykursýki af tegund 1 þróast hratt, venjulega á barnsaldri eða hjá unglingum, því er annað nafn hennar „ungur“. Þú getur læknað það alveg með því að ígræða brisi til sjúklingsins, en eftir slíkar aðgerðir verða menn að taka lyf alla ævi til að bæla ónæmi svo að það rifni ekki. Gjöf insúlíns með inndælingu hefur mun minni áhrif á heilsuna og með réttri insúlínmeðferð geta sykursjúkir með sykursýki af tegund 1 leitt til sama lífsstíls og heilbrigðir einstaklingar.
Liðagigt sem fylgikvilli
Liðagigt í sykursýki kemur fram í líkama sjúklingsins með mjög alvarlegar tegundir af undirliggjandi meinafræði, mjög oft birtist fylgikvillinn á ungum 25-30 ára aldri. Í fjarveru kerfisbundinnar meðferðar á sykursýki getur liðagigt vegna sykursýki þróast í líkama sjúklingsins aðeins 5-8 árum eftir birtingu undirliggjandi meinafræði.
Við skert kolvetnisumbrot, sem er félagi með sykursýki, byrjar vanvirkni margra kerfa í líkamanum, þar á meðal bein og taugavöðvavöðvar. Meinafræði í beini byrjar að þróast á grundvelli súrsýru og ferlið til að auka framleiðslu á kalsíumsöltum úr mannslíkamanum.
Í ljósi þess að liðagigt kemur fram sem fylgikvilli mjög alvarlegs sykursýki, ætti að meðhöndla alla meðferð á fylgikvillanum stranglega af innkirtlafræðingi. Meðferðaraðgerðir fela endilega bæði í insúlínmeðferð og notkun bólgueyðandi lyfja.
Um ástæður
Ekki síður áhugaverð og mikilvæg er spurningin um hvað nákvæmlega vekur þróun hjá sykursjúkum á formi sjúkdómsins með insúlínfíkn. Í fyrsta lagi skal taka fram erfðafræðilega tilhneigingu. Þetta er þáttur aðalröðunarinnar sem er að mörgu leyti raunverulegur lykill. Einnig hefur myndun þessarar tegundar sjúkdóma áhrif á fjölda umhverfisþátta.
Það eru þeir sem hafa afgerandi áhrif á þá staðreynd að hjá þessu fólki sem hefur jafnvel fjarlægustu erfðafræðilega tilhneigingu kemur fram ósjálfstæði með hormóninu að fullu. Að auki benda ákveðin einkenni til þess að smitsjúkdómar og veirusjúkdómar geti verið ögrandi þáttur.
Líkurnar á myndun sykursýki af tegund 1 hjá börnum, þegar sjúkdómurinn er greindur hjá einhverjum öðrum frá aðstandendum aðal frændsemi, eru aðeins fimm til 10%. Tilvist sykursýki óháð insúlíni hjá foreldrum gerir kleift að greina insúlínháða sykursýki hjá börnum enn frekar.
Þannig er óhætt að segja að vírusinn sem getur smitað beta klefi sé í mörgum tilfellum vekjandi þáttur í umhverfinu. Slíkar sýkingar geta komið af stað myndun sjúkdómsins á eftirfarandi tvo vegu:
- að vera afleiðing virkrar eyðileggingar og bólgu í hólma í brisi,
- vegna veikingar ónæmissvörunar almennt.
Þess vegna er brýnt að huga að öllum einkennum sem koma upp til að takast á við þessa tegund sjúkdóma eins fljótt og auðið er.
Þegar hægt er að ganga sjúkdóminn á að líta á útlit sértækra mótefna gegn frumum af hólmi á tímabilinu þegar blóðsykurshlutfall er enn ekki yfir tilgreindum normum ætti að teljast fyrsta einkenni breytinga.
Eftir þetta hefst næsta stig, þar sem eina breytingin hvað varðar umbrot ætti að teljast veruleg lækkun á sykurþoli, en hlutfall glúkósa í blóði og fastandi maga er enn best.
Á næsta - þriðja stigi - myndast alvarleg blóðsykurshækkun á fastandi maga, en enn er ekki séð um ketosis.
Frá læknisfræðilegu sjónarmiði eru þessar einkenni vísbendingar um sykursýki sem ekki er háð sykursýki. Eftir að hafa staðist ákveðinn tíma í streituvaldandi aðstæðum getur verið háð hormóninsúlíninu og sértækri ketónblóðsýringu. Hjá flestum sjúklingum með sykursýki án háðs insúlíns og offitu getur í raun myndast ómeðhöndlað sjálfsónæmisstig sjúkdómsins. Á sama tíma upplifa mótefni brot á seytingu jafnvel áður en beta-fruman er skemmd líkamlega. Þegar sjúkdómurinn er þegar orðinn augljós er verulegt magn af frumunum sem framleiða insúlínið þegar í eyðilögðu ástandi.
Þannig er hægt að greina að minnsta kosti þrjú stig, sem benda til þess að myndun ávanabindingar á insúlín eigi sér stað. Mikilvægt er að hafa í huga að í mörgum tilvikum gerist þetta á mismunandi vegu og því er ómögulegt að greina 100% háð af neinum þáttum og birtingarmyndum.
Um insúlínmeðferð
Eina og skilvirkasta meðferðaraðferðin í þessu tilfelli ætti að íhuga insúlínmeðferð, sem einnig hefur sínar sértæku reglur. Í fyrsta lagi þarftu að ákvarða skýrt þörfina á dag í hlutfalli hitaeininga. Þetta er gert út frá líkamsþyngd, þar sem reiknað er með nauðsynlegu hlutfalli kolvetna, fitu og próteina. Verið er að þróa sérstakt mataræði þar sem tekið er tillit til jafngildiskerfisins innan ramma matar og næringar fyrir fullorðna, en þörf er á að draga úr hlutfalli kaloría úr magni sjálfu.
Hlutverk fæðunnar í meðferð sjúklinga fer eftir tegund kvillis.
Svo fyrir þá sem eru með sykursýki og fá insúlín er nauðsynlegt að dreifa kaloríum til að koma í veg fyrir blóðsykursfall.
Allir sem hafa upplifað sykursýki af tegundinni þarf hormónið, en jafnvel með tilkomu stöðluðs insúlíns verður erfitt að viðhalda blóðsykurshlutfallinu allan daginn.
Eftirfarandi insúlínmeðferð hefur verið þróað:
- staðlað
- fjölmargar sprautur undir húðinni,
- stöðugt innrennsli insúlíns undir húðina.
Það eru einnig nokkrar mismunandi tegundir insúlíns, sem eru mismunandi að lengd: hröð útsetning, meðaltal útsetningar, varir jafnvel lengur. Það er mikilvægt að áður en langvarandi virkni er í líkamlegu plani, minnkar skammtur hormónsins.
Eins og fram kemur í augnablikinu er mikill meirihluti sykursjúkra fær um að stjórna ástandi sínu hvað varðar insúlín sjálfstætt. Þeir sprauta sig og laga ástandið. Þannig tekur sérfræðingurinn aðeins þátt í skipun og reglulegu eftirliti með hormónastigi. Í sumum tilvikum, þegar einstaklingur getur ekki gert þetta á eigin spýtur, er þörf á viðbótarstuðningi.
Insúlínfíkn með sykursýki - fyrsta tegund sjúkdómsins - er meira en alvarlegt vandamál sem þarfnast skjótustu og hæfustu lausnarinnar. Í þessu sambandi ættir þú að muna eftir öllum einkennunum sem vekja þetta fyrirbæri og muna að það geta verið margvíslegir þættir sem verða hvati fyrir myndun og þróun hormónafíknar.
Hvernig á ekki að missa af sykursýkieinkennum
Þegar sykursýki af tegund 1 birtist fyrst hjá barni eða unglingi eru einkenni sjúkdómsins ekki auðvelt að taka alvarlega. Til dæmis, í sumarhitanum, eru ekki allir foreldrar gaum að því að barnið er stöðugt þyrst. Aukin þreyta og sjónskerðing, sérstaklega hjá skólabörnum upp í 2. bekk og framhaldsskólanemendur, er oft rakin til aukins álags, og þyngdartaps vegna hormónastillingar, yfirvinnu o.s.frv.
Ef skelfileg einkenni frá upphafi sykursýki af tegund 1 fara ekki fram, hjá sumum er skyndilegt merki sjúkdómsins skyndileg ketónblóðsýring. Í fyrstu líkist það eitrun: það er ógleði, uppköst, stundum kviðverkur. En ólíkt matareitrun, með ketónblóðsýringu hefur það tilhneigingu til að sofa eða rugla meðvitund. Helsta einkenni þess er asetón andardráttur. Ketónblóðsýring getur einnig komið fram í sykursýki af tegund 2, en sjúklingar og aðstandendur þeirra vita hvernig þetta gerist. Með fyrstu einkennum sykursýki af tegund 1 getur það verið óvænt og það er miklu hættulegra.
Merking og meginreglur insúlínmeðferðar
Meginreglur insúlínmeðferðar eru mjög einfaldar. Hjá heilbrigðum einstaklingi gefur brisi eftir að borða út nauðsynlegan hluta insúlíns í blóðið, frumurnar taka upp glúkósa úr blóðinu og magn hans lækkar. Hjá fólki með sykursýki af tegund 1 og sykursýki af tegund 2 er þetta fyrirkomulag rofið, þó af ýmsum ástæðum, og það verður að herma eftir því handvirkt. Til að velja nauðsynlegan skammt af hormóninu þarftu að vita hversu mörg kolvetni við fáum með ýmsum vörum og hversu mikið insúlín er þörf til að vinna úr þeim.
Hitaeiningainnihald matar er ekki tengt því hve mörg kolvetni eru í honum, því ætti að telja hitaeiningar aðeins ef sykursýki af tegund 1 eða tegund 2 fylgir umfram þyngd. Ólíkt þeim sem eru með sykursýki af tegund 2 sem ekki er háð insúlíni, er ekki alltaf þörf á sykursýki með sykursýki af tegund 1.
Með því að stjórna sykurmagni í blóði og velja réttan skammt af insúlíni getur sykursýki borðað eins og heilbrigt fólk. Hann ætti þó að vita að það er engin ein rétt insúlínmeðferð fyrir alla sem eru greindir með sykursýki. Glúkósastig hjá mismunandi fólki er breytilegt eftir tíma dags og tíma ársins, eftir hreyfingu einstaklingsins, það getur breyst með hækkandi hitastigi, til dæmis með kvefi.
Þess vegna ætti hver sjúklingur með sykursýki af tegund 1 að geta sjálfstætt ákvarðað magn sykurs í blóði sínu og reiknað út insúlínskammt. Einnig er þörf fyrir sjálfsskoðunardagbók fyrir fólk með sykursýki af tegund 2 sem sprautar ekki insúlín. Því lengur sem athugunartíminn er, því auðveldara er fyrir sjúklinginn að taka tillit til allra eiginleika sjúkdómsins hans. Dagbókin hjálpar þeim að stjórna mataræði sínu, lífsstíl og missa ekki af því augnabliki þegar sykursýki sem ekki er háð insúlíni getur orðið insúlínháð sykursýki af tegund 2.
Hvaða insúlín er betra?
Með sykursýki af tegund 1 og sykursýki af tegund 2 eru þrjár gerðir af brisihormónum notaðar: menn, nautgripir og svín (það er mjög nálægt mönnum). Ekki er hægt að segja hver er „betri“ og hver hentar tilteknum sjúklingi. Árangur insúlínmeðferðar fer oft ekki eftir uppruna hormónsins, heldur á réttum skömmtum þess. Aðeins mannainsúlín er ávísað:
- börn sem eru fyrst greind með sykursýki af tegund 1,
- barnshafandi
- fólk ónæmt fyrir svínum og nautgripakvillahormónum,
- þeir sem eru með flókna sykursýki.
Eftir verkunartíma insúlína eru „stutt“, miðlungs og löng aðgerð.Stuttir (Humalog, Actropid, Iletin P Homorap, Insulrap osfrv.) Byrja að vinna 15-30 mínútum eftir inndælingu og verkun þeirra lýkur eftir 4-6 klukkustundir, allt eftir skammti. Sprautun er framkvæmd í hvert skipti fyrir máltíð og að auki ef blóðsykurinn hækkar yfir venjulegu. Venjulega hefur fólk með greiningu á sykursýki af tegund 1 alltaf skammtara fyrir auka sprautur.

Miðlungsvirkar insúlín (Semilong, Semilent MS og NM) „kveikja“ eftir einn og hálfan til tvo tíma, hámark aðgerða þeirra á sér stað eftir 4-5 klukkustundir. Þeir eru þægilegir til að nota, til dæmis fyrir þá sem borða morgunmat, ekki heima, heldur í vinnunni, en vilja alls ekki gefa sprautu. Til dæmis, ef þú sprautar þig heima klukkan átta á morgnana, þá þarftu að borða morgunmat eigi síðar en kl.
En hafðu í huga að ef þú borðar ekki á réttum tíma mun blóðsykurinn minnka verulega og ef það eru fleiri kolvetni í morgunmatnum þínum en venjulega mun það hækka og þú verður að „pinna“ upp stutt insúlín. Þess vegna er mælt með miðlungsvirku hormóninu aðeins þeim sem geta borðað heima á sama tíma og vita hverjar þessar vörur verða.
Langvirkt brishormón (Iletin PN, Protofan, Monotard MS og NM, Lente, Humulin N, Homofan o.s.frv.) Byrja að virka eftir 3-4 klukkustundir, í nokkurn tíma er blóðmagn þeirra stöðugt, heildar verkunartími er 14-16 klukkustundir . Í sykursýki af tegund 1 er þessum insúlínum oftast sprautað tvisvar á dag svo frumur geti tekið upp glúkósa, sem lifrin framleiðir óháð fæðu.
Hvenær og hvar á insúlínsprautur
Sykursýki sem er háð sykursýki af tegund 1 er bætt upp með ýmsum samsetningum insúlínsamsetningar með mismunandi verkunartímabil. Tilgangurinn með öllum þessum kerfum er að líkja eftir virkni heilbrigðrar brisi eins nákvæmlega og mögulegt er. Þess vegna eru þeir háðir aðstæðum í lífi sjúklingsins og meðferðaráætlun hans, á samhliða sjúkdómum, aldri og margt fleira. Algengasta næringaráætlunin er sem hér segir: á morgnana dæla þeir „stuttu“ og „löngu“ hormóninu í brisi, fyrir kvöldmatinn - aðeins „stutt“ og áður en þeir fara að sofa - aðeins „lengi“. Fyrirætlunin getur verið önnur: til dæmis að morgni og kvöldi er hún „löng“, áður en máltíð er borin á daginn - „stutt“.
Allt insúlín í sykursýki 1 og sykursýki 2 er gefið á nokkrum sviðum líkamans. Þeir stunga hann í húð á kvið, undir leggöngum, í húð utan á læri, í rassinn, á öxl. Til inndælingar í kvið er næstum allt yfirborð þess notað. Inndælingar eru ekki aðeins gerðar á svæðinu meðfram miðlínu kviðarholsins (breidd ósnortins húðstríks er 3-4 sentimetrar). Nauðsynlegt er að stinga, til skiptis hægri og vinstri hlið kviðar, fjarlægðin milli sprautupunkta er um það bil 4 sentimetrar.
Hvar á að taka sprautuna fer eftir tegund insúlíns og sykurmagns í blóði, þar sem það frásogast á mismunandi hraða frá mismunandi stungustaði. Svo, „stutt“ er æskilegt að stunga í magann, því þaðan kemur það mjög fljótt út í blóðið og „langt“ - í læri eða öxl, þaðan sem það frásogast mun hægar. Ef þú sækir heitan upphitunarpúða á stungustaðinn frásogast „hægt“ hraðar. Lengd hormónsins mun ekki breytast.
Insúlín dæla hjálpar til við að gera lífið auðveldara fyrir þá sem búa við greiningu á sykursýki af tegund 1 eða sykursýki af tegund 2. Það samanstendur af rafeindareining, geymi með insúlíni, rör og nál fest undir húðina. Fullorðnir sjúklingar geta forritað það sjálfir, fyrir börn forritar læknirinn dæluna. Dælan skilar stöðugt insúlín í blóðið og líkir eftir eðlilegri starfsemi brisi.
Hvernig á að læra að lifa með sykursýki
Sykursýki, sérstaklega sykursýki af tegund 1, er oft kölluð ekki sjúkdómur, heldur lífstíll. Það getur verið erfitt fyrir fólk sem fær sykursýki 2 á fullorðinsaldri eða á ellinni að breyta venjum sínum, daglegu lífi eða gefast upp á ákveðnum mat. En þeir sem hafa verið veikir frá barnæsku og notaðir stöðugt til að mæla blóðsykur, telja XE og gæta að „óeðlilegu“ skelfilegu einkennunum geta lifað næstum því eins og fólk án sykursýki.
Með því að fylgjast með sykurmagni í blóði og skrá niðurstöðurnar mun hver einstaklingur geta komist að því hvenær þessi vísir er hærri og hvenær hann er lægri, og á hverju það fer eftir honum.Til dæmis, hjá sumum konum, auk sveiflna að morgni og árstíðum, er það breytilegt eftir dögum mánaðarhringsins, hjá öðrum getur það „hoppað“ við langvarandi streitu, of mikla vinnu, svefnleysi osfrv. Hver einstaklingur með greiningu á sykursýki af tegund 1 veit um eiginleika af líkama sínum og tekst með tímanum að auka eða minnka insúlínskammtinn.
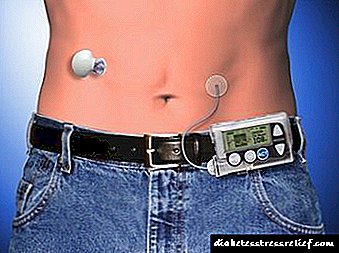
Ein leið til að stjórna blóðsykursgildum er líkamleg virkni skammta. Ef þú þjálfar líkamsræktina hjálpar þú til við að minnka insúlínskammta í fyrstu gerðinni, og fyrir þá sem hafa þróað sykursýki af tegund 2 geta þeir gert án inndælingar lengur og stundum hætt við ávísaðri insúlínmeðferð.
Æfing fyrir sykursýki
Sykursýki er einn af „elstu“ sjúkdómunum sem vitað er um en gervi insúlín birtist fyrir um það bil 80 árum. Mataræði og hreyfing hjálpuðu fólki að lækka blóðsykur í sykursýki af tegund 1 og sykursýki af tegund 2 á tímum fyrir insúlín. Þegar við hleðjum vöðvana byrja þeir að eyða orku. En líkaminn fær það úr glúkósa! Við aðgerð gleypa vöðvarnir 50-70 sinnum meiri glúkósa en í hvíld, svo að blóðsykurinn lækkar án lyfja. Sumt fólk, þökk sé líkamsrækt, dregur úr daglegu insúlínþörf um 20-30%.
Sykursýki af tegund 2 er næmari fyrir líkamsáreynslu. Hjá fólki í yfirþyngd, sem oft á sér stað hjá sjúklingum með sykursýki af tegund 1 og sykursýki af tegund 2, verður blóðsykur og blóðþrýstingur eðlilegur eftir 40-45 mínútna æfingu. Til viðbótar við þá staðreynd að skammtað líkamsrækt hjálpar til við að halda aftur af sykursýki, nærir æfingar hjarta og lungu með blóði og súrefni og þjálfar skip.
Þjálfun ætti ekki að vera of stressandi og hvers konar álagi þú hefur leyfi til að skoða lækninn þinn. Hægt er að fara í ljúfa þjálfun jafnvel fyrir þá sem eru með flókið sykursýki af tegund 2 eða alvarlega sykursýki af tegund 1. Það er nóg að gera um klukkutíma á dag og hvort það verður ein klukkustund þjálfun, tvær hálftíma eða fjórar líkamlegar hlé á 15 mínútum, fer eftir áætlun þinni, lífsstíl og tækifærum.
Þú getur fundið þér tíma jafnvel þó þú sért mjög upptekin manneskja. Allir geta stundað leikfimi á morgnana í 10 mínútur, að minnsta kosti hálfan veginn til að vinna, ganga, fara niður stigann án lyftu og frá og til að fara frá vinnuborðinu til að beygja sig yfir og setja sig saman. Á kvöldin, en ekki fyrir svefn, er mælt með því að taka þátt lengur - 20-25 mínútur.
Sykursýki og fagið
Sykursýki af tegund 1 eða óvænt sykursýki 2 leyfir stundum ekki ungu fólki að velja eitt eða annað starfsgrein, meðan fullorðnir og aldraðir láta það breyta lífsstíl sínum. Ekki vanmeta sykursýki. En að „binda enda á“ fullt líf og atvinnuferil hjá flestum með þennan sjúkdóm er heldur ekki nauðsynlegt!
Með sykursýki af tegund 1 og flóknum sykursýki af tegund 2 geturðu ekki valið starfsgreinar sem krefjast ýtrustu einbeitingar, mikillar breytinga á andlegu og líkamlegu álagi. Þetta er ekki aðeins starfsgrein ökumanns, flugmanns, skurðlæknis, heldur einnig vinna við færibandið. Sjúkdómurinn sem þú ert vanur að stjórna getur skyndilega valdið miklum stökk í blóðsykri og meðvitundarleysi. Önnur regla fyrir sykursjúka: þeir ættu alltaf að hafa tækifæri til að sprauta insúlín, taka pillur, borða vel á réttum tíma, svo sykursýki kannast ekki við yfirvinnu og vaktavinnu, jafnvel þó að þú þurfir að fara út á daginn, en ekki á næturvakt.
Viðskiptaferðum er einnig frábending: að breyta tímabelti krefst þess að „leiðrétta“ venjulega insúlínskammta (meðan á flugi frá austri til vesturs lengist dagurinn). Og með vægt form sykursýki geturðu ekki unnið neðanjarðar og á „heitu“ vinnustofunni. Og ef sykursýki af tegund 1 eða sykursýki háð sykursýki 2 er alvarleg geturðu aðeins unnið heima.
Aðferðir og meðferðir til meðferðar á meinafræði af tegund I
Þar sem skortur er á insúlíni í líkamanum hjá sjúklingum með fyrstu tegund sykursýki, þarf að nota það ævilangt í formi inndælingar í vöðva. En þrátt fyrir að endurnýja forða þessa hormóns er efnaskipti frumna ennþá skert, þannig að lífsstíll sjúklingsins með þessari meinafræði ætti að breytast það sem eftir er ævinnar.
Í hátækniheimi nútímans er auðveldara að sjá um sjúklinga með sykursýki. Til dæmis, síðan 2016, linsa með Google skynjara hefur hjálpað sjúklingum við að mæla glúkósa í lacrimal vökvanum. Í þessu tilfelli, þegar um er að ræða hámarks viðunandi stig í slíkri linsu, glóa sérstakar LED ljósaperur sem láta sjúklinginn vita um tímann fyrir næstu insúlínsprautu. Eða, til þess að dæla insúlíninu sem vantar sjálf í blóðið, svissneskir vísindamenn fundu upp dælu, sem virkar einfaldlega líf sykursjúkra.
Aðalaðferðin við meðhöndlun sykursýki af tegund 1 er insúlínuppbótarmeðferð. Besta er talin meðferðaráætlun sem bæta upp kolvetnaskipti og um leið bæta lífsgæði sjúklingsins. Meginmarkmið insúlínmeðferðar við meinafræði af tegund 1 er aðlögun hennar að áhrifum innræns mannainsúlíns. Bestu meðferðaráætlanirnar eru þær sem líkja alveg eftir lífeðlisfræðilegri seytingu þessa hormóns í mannslíkamanum með beta-frumum í brisi. Til að ná svipuðum áhrifum eru erfðabreytt mannainsúlínblöndu notuð í formi samsetningar langvarandi lyfja og skammtímalyfja.
Ákafur insúlínmeðferð ásamt nútímalegum nýstárlegum aðferðum við lyfjagjöf gerir sjúklingum allan daginn kleift að vita hvenær líkaminn þarf að gefa eitt eða annað insúlínuppbótarlyf og í hvaða formi (stutt eða lengt). Venjulega er þörf á morgnagjöf langvarandi insúlíns og eftir hverja máltíð, samhliða lífeðlisfræðilegum aðferðum, er skammtur hormónsins bættur með lyfjum.
Eiginleikar meðferðar á meinafræði af gerð II
Mikilvægustu þættirnir við meðhöndlun sykursýki af tegund 2 eru mataræði og hreyfing. Hins vegar er tímalengd áhrifa að vinna bug á blóðsykurshækkun eingöngu vegna samsetningar þessara þátta og lyfja. Fyrstu stig sykursýki af tegund 2 fela í sér notkun metformínlyfja, sem eru samþykkt í næstum öllum löndum heims til meðferðar við sykursýki. Ennfremur, með framvindu sjúkdómsins, ávísa læknar oft súlfonýlúrealyfjum til sjúklinga sinna, þar sem lykill verkunarháttar er virkjun insúlín seytingar. Súlfonýlúrealyf geta blandast viðtökum sem staðsett eru á yfirborði beta-frumna í brisi. Meðferð með slíkum lyfjum hefst með litlum skömmtum og eykur þau smám saman 1 sinni á viku með lækningaþörf. Með áberandi eituráhrif á glúkósa hjá sjúklingum er slíkum lyfjum strax ávísað þeim í hámarksskömmtum og þegar sjúkdómurinn er bættur er skammturinn smám saman minnkaður.
Næsti hópur lyfja sem ávísað er fyrir sjúklinga með versnun sykursýki af tegund 2 eru glitazónar eða tíazólídíndíónes, sem geta dregið úr insúlínviðnámi með því að fjölga glúkósaflutningamönnum og auka getu vefja til að nýta glúkósa, svo og draga úr magni fitusýra, þríglýseríða í blóði og hindra lifrarstarfsemi æxlun glúkósa. Thiazolidinedione lyf hafa jákvæð áhrif á almennt ástand sjúklinga með sykursýki af tegund 2.
Til viðbótar við ofangreinda hópa lyfja, við meðhöndlun þessa sjúkdóms, nota sérfræðingar slíkra hópa lyfja sem:
- Klíníur
- alfa glúkósídasa hemla
- incretinomimetics
- dipeptidyl peptidase-IV hemla.
Blóðsykurslækkandi lyf hjálpa ekki alltaf við að leysa vandann við að viðhalda magni blóðsykurs í réttum ramma. Besta samsetta meðferðin við sykursýki af annarri gerð hefur sannað sig, þar sem blóðsykurslækkandi lyf til inntöku ásamt insúlínuppbótarlyfjum, þegar þau eru notuð á fyrstu 6 árum sjúkdómsins, koma í veg fyrir myndun alvarlegra fylgikvilla. Hæsta stjórn á blóðsykurslækkun getur komið fram þegar skipt er yfir í insúlínmeðferð með stöðugleika beta-frumna.
Samkvæmt læknisfræðilegum athugunum, með árangursleysi blóðsykurslækkandi lyfja í annarri tegund sykursýki, ættir þú strax að nota insúlínmeðferð. Þannig er mögulegt að hlutleysa flestar aukaverkanir af völdum stóra skammta af sykurlækkandi lyfjum og draga úr blóðsykri.
Vegna minnkandi virkni beta-frumna við einlyfjameðferð við sykursýki af tegund 2, fyrr eða síðar, skipta allir sjúklingar sem þjást af kvillum í samsettri meðferð. Samsett meðferðaráætlanir sem nota metformín og súlfónýlúrea eða exenatíð og súlfónýlúrea eru talin áhrifaríkust. Samt sem áður er besta samsetningin í dag viðurkennd sem efnasamband metformíns og insúlíns. Í þessu tilfelli kemur í veg fyrir að lágmarksskammtar af lyfjum koma í veg fyrir aukaverkanir, sem er einnig plús samsettrar meðferðar.
Eiginleikar meðferðar á meðgöngu
Í heiminum á hverjum degi eru fleiri og fleiri barnshafandi sjúklingar með meðgöngusykursýki. Meðgöngusykursýki er meinafræðilegt ástand glúkósaóþols, vegna þess hækkar blóðsykur, sem kemur fyrst fram hjá konu á meðgöngutímanum. Venjulega hverfur þetta ástand á eigin spýtur eftir fæðingu. Til meðferðar meðan á einkennum stendur, er mælt með því að breyta um lífsstíl, fylgja mataræði og verja meiri tíma til nauðsynlegrar líkamsáreynslu. Sumum barnshafandi konum er ávísað sykursýkislyfjum til inntöku, einkum glíbenklamíð og metformín, sem eru val og eru samþykkt til notkunar á meðgöngu ásamt insúlíni til að stjórna glúkósagildum.
Á meðgöngu með sykursýki er nauðsynlegt að læra að stjórna blóðsykri sjálfstætt til að leiðrétta það tímanlega. Í flestum tilfellum er megrunin alveg nóg. Meginreglur matarmeðferðar fela í sér í þessu tilfelli sundurliðun á daglegu mataræði í mat sem inniheldur 35-40% kolvetni, 35-40% fitu og 20-25% prótein. Í viðurvist umframþyngdar ætti kaloríugildi matvæla ekki að fara yfir landamærin 25 kilokaloríur á hvert kíló af líkamsþyngd og með eðlilega þyngd ætti það að vera innan 30-35 kilokaloríur á hvert kg. Í þessu tilfelli ætti lækkun á kaloríuinnihaldi að eiga sér stað vel, án skörpra ryks.
Sælgæti (auðveldlega meltanleg kolvetni) eru ekki leyfð á matseðli barnshafandi konunnar vegna meðgöngusykursýki, fitan sem er neytt minnkar og magn trefja og próteins er aukið í eitt og hálft grömm á hvert kíló af líkamsþyngd.
Í ljósi jákvæðrar virkni í blóðsykri meðan á matarmeðferð stendur er sjúklingum ávísað insúlínmeðferð að því marki sem læknirinn sem mætir stöðugt segir frá og aðlagast.
Hvernig á að lækka sykur heima
Það eru nokkrar reglur um lækkun á blóðsykri heima hjá þér. Brýnt er að kaupa innfluttan glúkómetra, athuga hvort hann sé nákvæmur og mæla stöðugt sykur til að ákvarða hvernig hann hegðar sér yfir daginn. Frá hvaða tíma dags er glúkósa í blóði sjúklingsins mest, veltur meðferð, mataræði og ásættanleg hreyfing.
Það er mikilvægt að muna að því lægra sem kolvetni er í matnum sem neytt er, því skilvirkara verður mataræðið að stjórna sykurmagni. Þess vegna, jafnvel þó að læknirinn ávísi jafnvægi mataræðis, geturðu dregið úr magni kolvetna jafnvel í því. Þetta mun ekki versna gang sykursýki og mun hjálpa til við að skila réttu glúkósastigi hraðar. Markmið stjórnunar á blóðsykri er að ná stöðugu stigi þessa vísir á bilinu 4,0-5,5 mmól á lítra. Ef ekki er skilvirkni í þessu mataræði er tengt metformín í formi Glucofage eða Siofor fyrir of þunga sjúklinga. Með þynnri munu slík lyf ekki virka, þau geta ekki verið neytt.
Það er mikilvægt að aðlaga insúlínið sem framleitt er í líkamanum til að auka líkamsrækt. Skilvirkasta fyrir sykursýki er skokk, göngur, sund. Styrktarþjálfun getur gagnast heilsu almennt, en þau hafa engin áhrif á sykursýki.
Insúlínsprautur eru björgunarmenn fyrir þá sjúklinga með sykursýki sem hafa þegar prófað öll lyfin, en þau hafa ekki skilað almennilegum áhrifum. Ef þú fylgir mataræði, hæfilegri hreyfingu og notkun metformins, er insúlínskammtur að jafnaði nauðsynlegur í lágmarki.
Er hægt að ná sér að fullu
Sérhver sykursjúkur veltir því alltaf fyrir sér hvort það sé hægt að losna alveg við meinafræðina sem hefur komið upp. Læknar eru þó óafsakanlegir - sykursýki af tegund 2 er langvinn meinafræði sem er í líkamanum alla ævi og getur annað hvort versnað eða farið í sjúkdómslækkun. Til að stöðugt viðhalda bótum fyrir sjúkdóminn, ættir þú að fylgja öllum ráðleggingum læknisins og taka nauðsynleg lyf. Ef þú hættir bara að nota lyf getur meinafræði farið að þróast hratt og valdið mörgum fylgikvillum samhliða. Þess vegna ættir þú að vera varkár ef einhver heilsugæslustöð lækninga býður upp á fullkomna lækningu á sykursýki með aðferðum:
- hreinsun frá eiturefnum í líkamanum,
- titringur óhugsandi tækja,
- jurtalyf án þess að nota lyfjafræðileg lyf og insúlínsprautur,
- orkuáhrif á undirmeðvitundina,
- þreytandi medalíur og sérstök föt.
Það er mikilvægt að skilja að fyrstu stig meinafræðinnar af annarri gerðinni eru í raun auðveldlega bætt upp með hæfu mataræði og hreyfingu, en það þýðir ekki að sjúklingurinn sé alveg læknaður. Á síðari stigum sjúkdómsins er einfaldlega banvænt að hætta notkun lyfjanna þar sem bæði sjúkdómurinn sjálfur og fjölmargir hættulegir fylgikvillar geta þróast. Þess vegna geta plöntumeðferðir og íþróttir í raun orðið auðveldari en aðeins ef þú notar þær sem viðbót við insúlínmeðferð og aðalmeðferðina.
Ekki er hægt að lækna aðal sykursýki af 1 eða 2 tegundum, en með ýmsum aðferðum er alveg mögulegt að losa sjúklinginn við einkennum sjúkdómsins, viðhalda umbrotum í líkama hans í langan tíma, koma í veg fyrir fylgikvilla og bæta lífsgæði sjúklingsins. Í þessu tilfelli er sjálfsmeðferð í þessu tilfelli stranglega bönnuð. Ef byrjað er að skoða og meðhöndla tímanlega mun spurningin um að losna við sykursýki hætta að hafa sjúklinginn áhyggjur, þar sem líf hans með þennan sjúkdóm verður ekki erfitt í neinum skilningi.
Afleiðingar þess að vera ekki meðhöndlaðir
Ef ekki er meðhöndlað sykursýki má búast við alvarlegri meinafræði í eigin heilsu þrátt fyrir að sykursýki sjálft skapi ekki bein ógn við mannslíf. Ómeðhöndluð meinafræði veldur miklum alvarlegum fylgikvillum sem geta haft áhrif á algerlega öll kerfi og líffæri í líkamanum. Að hunsa lækningaaðferðir getur leitt til fötlunar og jafnvel dauða.Þess vegna er almennt vísað til sykursýki sem „hljóðlátur morðingi“ - sjúkdómur getur nánast ekki komið fram og ekki truflað mann á nokkurn hátt, en valdið framvindu fylgikvilla sem eru ósamrýmanlegir lífinu.
Árið 2007 gerðu vísindamenn rannsókn sem sýndi hvernig sykursýki hefur áhrif á líf og heilsu fólks í samræmi við kyn. Það kom í ljós að fyrir konur er þessi meinafræði miklu hættulegri. Lækkun á lífslíkum hjá körlum með sykursýki er að meðaltali 7 ár en hjá konum er þessi tala yfir 8 ár. Þróun hjarta- og æðasjúkdóma vegna sykursýki hjá körlum á sér stað oftar 2-3 sinnum, og hjá konum 6 sinnum oftar. Þar að auki eru það hjarta- og æðasjúkdómar sem valda dauða margra sykursjúkra.
Sykursjúkdómur og þunglyndisheilkenni eru náskyldir á unga aldri. Þessar tvær aðstæður á flækjunni ýta ungu fólki oft til kæruleysislegra aðgerða, þess vegna, þegar það er greint snemma meinafræði, verður mjög gott að fá sálfræðiráð reglulega.
Almennt, ef ekki er nauðsynleg meðferð með sykursýki, getur auðveldlega verið aukið við sjúkdóminn, valdið fylgikvillum, valdið örorku og jafnvel dauða.
Mætandi læknir
Læknir eða heimilislæknir (heimilislæknir) getur greint sykursýki hjá sjúklingi eða gert ráð fyrir tilvist þessarar meinafræði. Við minnstu merki um veikindi er sjúklingnum falið viðeigandi próf og samkvæmt niðurstöðum þeirra er sjúklingnum vísað til samráðs við innkirtlafræðing. Ef sykursýki er staðfest, setti sjúklingurinn í innkirtlafræði varanlega skrá.
Það er innkirtlafræðingurinn sem er fær um að finna bestu lausnina fyrir tiltekinn sjúkling til að velja og stilla magn hormóna og blóðsykurs. Sérfræðingurinn framkvæmir rannsóknir sem bera kennsl á tilvist vandamála í virkni innkirtlakerfisins, greinir meinafræði, velur meðferð og útilokar neikvæð einkenni. Oftast eru sjóðir valdir til að aðlaga hormónajafnvægið í líkamanum, endurheimta umbrot, útrýma innkirtlaþættinum sem vekur ófrjósemi og aðrir. Byggt á niðurstöðum rannsókna er gerð nákvæm greining, mataræði og sértæk lyf valin.
Gróðurhúsum fyrir sjúklinga með sykursýki
Í dag eru sjúklingar með sykursýki meðhöndlaðir og endurheimtir á sérstökum sérhæfðum stofnunum sem eru hannaðir til að takast á við meltingarfærasjúkdóma. Hins vegar þurfa sykursjúkir oft heilsulindameðferð vegna annarra meinafræðinga í tengslum við sykursýki. Þess vegna er á grundvelli flestra rússneskra gróðurhúsa sérstakur „sykursýkisstjórnunarskóli“ sem kennir sjúklingum sérhæfðrar heilbrigðisstofnunar að fylgjast sjálfstætt með ástandi þeirra þegar þeir eru að ná sér, að velja mataræði og líkamsrækt miðað við sögu sykursýki.
Vinsælastir fyrir sykursjúka eru rússneskir úrræði í Altai, Krasnodar svæðinu, Essentuki, Pyatigorsk, Goryachiy Klyuch, Zheleznovodsk, Kislovodsk og fleirum.
Helstu lækningarþættir Belokurikha úrræði á Altai svæðinu eru græðandi leðja, steinefni og gróandi loftslag. Hér er sjúklingum boðin meðferð með köfnunarefnis kísilgasi með litlu steinefni bíkarbónat-súlfat natríum örlítið radónvarma með kísilsýru í samsetningunni. Hér er lagt til að sjúklingar noti lág steinefnasúlfat-klóríð magnesíum-kalsíum-natríum læknisborðsvatn frá Berezovsky afhendingu, sem Altai svæðið er ríkt í, sem drykkjarmeðferð.
Á besta balneological úrræði Rússlands í Anapa (Krasnodar Territory) hefur fundist mörg gagnleg steinefni sem notuð eru bæði til innanhúss og utanhúss.Í Kuban eru ekki svo margar útfellingar af sódavatni til útvortis notkunar. En það verðmætasta er vatn til heimilisnota, sem afhendingu er beint í borginni Anapa. Hér er hægt að meðhöndla sjúklinga með tveimur tegundum af vatni - lítið köfnunarefnis steinefni (3,2-4,9 grömm á lítra) kolvetnisklóríð-súlfat og súlfat-kolvetnis-klóríð natríum, hlutlaust í basískri samsetningu. Einnig er steinefni í Semigorsk uppsprettum með hátt gasinnihald afhent daglega á úrræði Anapa. Þetta er köfnunarefni-koltvísýringur-metan vatn, natríumklóríð-kolvetnagleði sem inniheldur joð með veikt basískt pH-gildi 7,6 og steinefnamagn 10-11 grömm á lítra.
Goryachiy Klyuch er eina rússneska úrræði þar sem þú getur mætt samblandi af steinefnavatni frá Essentuki og brennisteinsvetnisbaði, þar sem vetnissúlfíðklóríð-kolvetnagarð kalsíum-natríum varma steinefnavatns hvera hér með allt að 60 gráður hitastig er notað. Lægra hitastig slíkra vatna er notað til að drekka meðhöndlun á ýmsum meinatærðum í meltingarveginum.
Í dvalarstaðinu í Zheleznovodsk er meðferð framkvæmd án hliðstæða í heiminum „Slavyanovskaya“ og „Smirnovskaya“ vötnin, sem eru mjög gagnleg fyrir meltingarfærin í heild sinni, fyrir meinafræði í nýrum, þvagfærum og fyrir andrological sjúkdóma. Þeir meðhöndla sjúklinga með sykursýki sem þjást af samhliða sjúkdómum í líffærum í meltingarvegi, stoðkerfi, ENT líffærum, kvensjúkdómum.
Auðlindir dvalarstaðarins Essentuki eru steinefnavatn af salt-basískum toga - þekkt öllum Essentuki №17 og Essentuki №4. Á grundvelli Kalinin gróðurhúsa, þar sem sykursýki hefur verið meðhöndlað með góðum árangri í 10 ár, starfar í dag Miðstöð fyrir endurhæfingu sjúklinga með sykursýki með náttúrulega þætti. Hér er sjúklingum leiðbeint og haft eftirlit með prófessorum í innkirtlafræði, læknum í vísindum á sviði innkirtlafræði. Hér er sykursýki meðhöndluð í næstum öllum starfandi heilsuhælum.
Kislovodsk er frægur úrræði narzans.
Öll hafa þau líkt og eru notuð við balneotherapy. Áhrifaríkasta fyrir sykursýki eru Dolomite narzan, sem bætir efnaskiptaferla, eykur þvaglát og brotthvarf úrgangs eiturefna, svo og Sulphate narzan, sem eykur maga seytingu, bætir meltingu og gallvirkan lifrarstarfsemi, dregur úr vindflæði og bætir þörmum. Í Kislovodsk orlofssvæðinu eru meðhöndlaðir sjúklingar með sykursýki með samhliða meinatækni í stoðkerfi, blóðrásarkerfi og meltingarfærum.
Meira en 40 nöfn Pyatigorskheimilda sameina nánast allar þekktar tegundir steinefna í heiminum. Hér er sýnt fram á að meðhöndla sjúklinga með sykursýki, sem saga flækist af lifrar-, maga-, meltingarfærasjúkdómum, sjúkdómum í úttaugakerfinu, æðasjúkdóma í neðri útlimum, stoðkerfissjúkdómum, húðsjúkdómum, innkirtlakerfi, atvinnusjúkdómum og fleirum.
Brislyf til að auka insúlínmagn
Sykursýkistöflur af tegund 2 lista 1
| Maninil | Sykursýki | Glurenorm | Amaril |
| Aðgerð: til að bregðast við lyfinu losar brisi við hámarkshluta insúlíns sem er nauðsynlegt til að frásoga glúkósa í líkamann með mat | Það hefur vægari áhrif en Maninil. Verndar æðar, er virkur í fyrsta áfanga hormónaseytingar | Örvar myndun insúlíns, blóðsykurslækkandi áhrif þróast klukkutíma eftir að borða. Það er ávísað til meðferðar á sykursýki af tegund 2 hjá öldruðum. Má ávísa fyrir nýrnasjúkdómi | Árangursrík lækning gegn sykursýki af nýjustu kynslóðinni.Það hefur langvarandi áhrif. Dregur úr hættu á blóðsykursfalli. |
| Aukaverkanir: geta valdið ofnæmisviðbrögðum | Það hefur margar aukaverkanir: blóðsykurslækkun, höfuðverkur, minnkuð athyglisvið, seinkuð viðbrögð, þunglyndi, tap á sjálfsstjórn | Aukaverkanir: hvítfrumnafæð, blóðflagnafæð, höfuðverkur, sundl, syfja, þreyta, hjarta- og æðasjúkdómur | Aukaverkanir: blóðsykurslækkandi viðbrögð |
| Frábending á meðgöngu, börn, sykursýki af tegund 1, lifrarbilun | Frábending við brjóstagjöf, lifur og nýrnasjúkdóm | Frábending við fyrstu tegund sjúkdómsins | Frábending við fyrstu tegund sjúkdómsins |
Lyf sem auka insúlín
Undirbúningur fyrir meðhöndlun sykursýki af tegund 2 hefur ekki áhrif á brisi sjálft, en það virkar til að auka virkni insúlíns, draga úr frásogi glúkósa, fitu úr þörmum og tryggir góða frásog sykurs í frumunum. Lyf við sykursýki koma í veg fyrir blóðsykurslækkun, innihalda metformín.
| Siofor | Metformin (Glucophage) |
| Töflur fyrir sykursýki 2 stýra, lækka blóðsykursgildi, eru hönnuð til að stjórna blóðsykursgildi. Stuðla að þyngdartapi, berjast gegn offitu | Árangursríkum sykurlækkandi pillum er ávísað fyrir offitu sjúklinga, fullorðna og börn, ásamt insúlíni |
| Frábendingar: Ekki er ávísað Siofor lyfjum við sykursýki af tegund 2 fyrir sjúklinga með sykursýki í fótum, sykursýki, meðgöngu, langvarandi áfengissýki og óþol einstaklinga. | Helstu frábendingar við sykursýki: nýrna- og lifrarbilun, dái í sykursýki, ketónblóðsýring, alvarlegar sýkingar, ofnæmi, hjartabilun, hjartaáfall |
| Aukaverkanir: í upphafi meðferðar á sykursýki af tegund 2 finnast málmbragð í munni, lystarleysi, kviðverkir, ógleði, uppköst er mögulegt | Aukaverkanir: Mjög oft er brot á meltingarvirkni, sem getur farið sjálfkrafa |
Lyf sem hafa áhrif á frásog glúkósa
Sykurlækkandi lyf við sykursýki af tegund 2 stjórna ferli frásogs glúkósa, minnka magn glúkósa sem myndast við sundurliðun matar. Lyf við sykursýki af tegund 2 hafa aukaverkanir: Töfluð lyf valda þróun gallblöðrubólgu, dysbiosis, bólguferlum í maga og þörmum.
Sykursýkistöflur af tegund 2 lista 3
| Akarbósi | Glucobay |
| Það hefur blóðsykurslækkandi áhrif, er áhrifaríkt við meðhöndlun sykursýki af tegund 2 | Dregur úr sykri eftir máltíðir. Sykurlækkandi töflum er ávísað sem viðbótartæki, á sama tíma og mataræði |
| 1. Frábendingar: skorpulifur, ketónblóðsýring, meðganga, brjóstagjöf, meinafræði í meltingarvegi, nýrnasjúkdómur | Frábendingar: meltingarfærasjúkdómar, meðganga, brjóstagjöf |
| Aukaverkanir: niðurgangur, vindgangur | Aukaverkanir: vindgangur, kviðverkir |

Til meðferðar á liðum hafa lesendur okkar notað DiabeNot með góðum árangri. Við sáum vinsældir þessarar vöru og ákváðum að bjóða henni athygli þína.
Samsett lyf
Sykursýklapillur af tegund 2 listi 4: Amari, Glibomet, Yanumet. Samsettar töflur draga úr insúlínviðnámi, örva myndun insúlíns.
| Amaril | Glibomet | Janumet |
| Það örvar seytingu insúlíns frá beta-frumum í brisi. Eykur næmi fitu og vöðvavef fyrir verkun insúlíns | Verið með árangurslausri matarmeðferð og meðferð með blóðsykurslækkandi lyfjum | Hjálpaðu til við að stjórna blóðsykursfalli í sykursýki af tegund 2 (svo að sykur hækki ekki). Lyfið gegn sykursýki eykur áhrif mataræðis, hreyfingar |

Sykursýki í elli
Hvaða pillur er ávísað fyrir sykursýki af tegund 2 hjá öldruðum? Í sykursýki af tegund 2, svo að sykur hækki ekki, er ávísað lyfjum sem innihalda metformín.
- sjúkdómurinn er þungur af ýmsum meinvörpum sem safnast hafa upp á þessum aldri,
- fjárhagsvandi lífeyrisþega leyfir ekki að farið sé að þeim að fullu,
- einkenni sykursýki af tegund 2 eru dulið af öðrum meinafræðum,
- oft kemst sjúklingur að því að hann þróaði sjúkdóminn þegar hann er þegar í gangi.
Mikilvægt: Til þess að missa ekki af upphafi sjúkdómsins, frá 45-55 ára, þarftu reglulega að gefa blóð fyrir sykur. Sykursýki af tegund 2 er hættuleg heilsu með fjölda fylgikvilla - hjarta- og æðasjúkdóma, meinafræði nýrna, lifur, blindu, aflimun útlima.
Eru sykursýki pillur gagnlegar?
Lyfjafræðingar segja í gríni að sykursjúkir geti borðað hvað sem er, aðalatriðið er að taka góðar pillur við sykursýki 2. En þú verður að muna að nei, jafnvel besta lyfið við sykursýki af tegund 2 veitir léttir ef þú fylgir ekki mataræði . Ef þú borðar bannaðan, ruslfæði allan tímann geturðu tæmt brisi - enginn listi með lyfjum mun hjálpa, þú verður að drekka ekki aðeins töflur, heldur einnig sprauta insúlín.
Mörg nútíma sykursýkislyf hafa margar aukaverkanir og frábendingar, auka dánartíðni, svo þú þarft að velja vandlega lyf við sykursýki. Besta lækningin er Metformin. Fólk segir að enn sé ekki til nein áhrifameiri, áhrifaríkari lyf.
Forsiga: Kostir og gallar
Forsiga er nýjasta lyfið gegn sykursýki. Lyfið örvar útskilnað glúkósa í þvagi. Talið er að meðferð með Forsig töflum hafi fleiri frábendingar en ábendingar - það getur valdið þvagfærasýkingum, en eftir það getur nýrnabilun myndast.
Á Netinu er að finna lofsæmandi dóma um nokkur lyf gegn sykursýki sem lofa skjótum lækningum. Ekki trúa slíkum fullyrðingum. Nú eru engin slík lyf sem geta læknað meinafræði brisi. Treystu því opinberum lyfjum meira.
Sykurlækkandi náttúrulyf
Hvaða lyf er ávísað af lækni frá náttúrulegum efnum úr jurtaríkinu? Læknirinn gæti mælt með því að sjúklingar á fyrstu stigum sjúkdómsins hafi ekki sykursýkislyf, heldur líffræðileg fæðubótarefni. Í sykursýki af tegund 2, til að koma í veg fyrir að sykur hækki, er mælt með því að taka insúlín. Insúlín örvar seytingu insúlíns, normaliserar efnaskiptaferli. Stöðug og langtíma notkun lyfsins bætir ástand sjúklingsins, dregur úr blóðsykri.

Niðurstaða
Mataræði, hreyfing og lyf gegn sykursýki eru þrjár stoðir þess að viðhalda heilsu, koma í veg fyrir fylgikvilla og langa, fullnægjandi líf. Til að ná meðferðaráhrifum og koma í veg fyrir fylgikvilla, á að ávísa lyfjum af innkirtlafræðingi. Lyfseðilsskyld lyf.
Sykursýkislyf: Yfirferð yfir sykursýki
Lyf eru á þriðja stigi í meðhöndlun sykursýki af tegund 2. Fyrstu tvö stigin þýða lágkolvetnamataræði og hreyfingu. Þegar þær takast ekki lengur eru töflur notaðar.
En það kemur fyrir að töflurnar eru árangurslausar, í þessu tilfelli er sjúklingum ávísað insúlínsprautum. Við skulum ræða nánar um hvaða lista yfir lyf er hægt að veita í dag fyrir sykursjúka.
Lyfhópar með sykursýki
Samkvæmt aðgerðum þeirra er sykursýkislyfjum skipt í tvo hópa:
- Lyf sem auka næmi frumna fyrir hormóninsúlíninu.
- Lyf efni sem örva brisi til að auka magn insúlínframleiðslu.
 Síðan á miðjum 2. áratugnum voru gefin út ný lyf gegn sykursýki sem innihalda lyf með mismunandi áhrif, svo einhvern veginn er ómögulegt að sameina þau ennþá. Þó að þetta séu tveir hópar lyfja með incretin virkni, en vissulega munu aðrir birtast með tímanum.
Síðan á miðjum 2. áratugnum voru gefin út ný lyf gegn sykursýki sem innihalda lyf með mismunandi áhrif, svo einhvern veginn er ómögulegt að sameina þau ennþá. Þó að þetta séu tveir hópar lyfja með incretin virkni, en vissulega munu aðrir birtast með tímanum.
Það eru til pillur eins og acarbose (glucobai), þær hindra frásog glúkósa í meltingarveginum en valda oft meltingarfærum. En ef sjúklingur fylgir lágkolvetnamataræði, hverfur þörfin fyrir þetta lyf almennt.
Ef sjúklingur getur ekki ráðið við hungursárásum og getur ekki fylgt lágkolvetnamataræði, ætti hann að taka sykursýkislyf, sem þú getur stjórnað matarlystinni með. Frá glúkóbíu sést ekki sérstök áhrif, því er frekari umræða um það ekki skynsamleg. Hér að neðan er listi yfir pillur.
Sykursýki pillur
Þessar sykursýkistöflur eru vinsælastar í dag, þær örva brisi með beta-frumum.
Eins og fyrra lyf örvar það brisi með beta-frumum, en óæðri því fyrsta sem er í styrk. Sykursýki stuðlar þó að náttúrulegri aukningu á insúlín í blóði.
Þetta sykursýkislyf er notað af sjúklingum með nýrna fylgikvilla eða aðra samhliða sjúkdóma.
Lyfið tilheyrir nýrri kynslóð lyfja. Áhrif þess tengjast örvun á losun hormóninsúlíns frá beta frumum kirtilsins. Amaryl er oft notað samhliða insúlíni.
Hvað er insúlínmeðferð fyrir?
Sykursýki tegund 1 og 2 vísar til efnaskipta sjúkdóma, þannig að áhrif lyfja, í fyrsta lagi, ættu að miða að því að koma efnaskiptaferlum líkamans í eðlilegt horf.
 Vegna þess að orsök sykursýki af tegund 1 er dauði beta-frumna sem framleiða insúlín, verður að gefa þetta hormón utan frá. Tryggja má flæði insúlíns í líkamann með inndælingu eða með því að nota insúlíndælu. Með insúlínháð sykursýki er því miður enginn valkostur við insúlínmeðferð.
Vegna þess að orsök sykursýki af tegund 1 er dauði beta-frumna sem framleiða insúlín, verður að gefa þetta hormón utan frá. Tryggja má flæði insúlíns í líkamann með inndælingu eða með því að nota insúlíndælu. Með insúlínháð sykursýki er því miður enginn valkostur við insúlínmeðferð.
Til meðferðar á sykursýki af tegund 2 ávísa læknar ýmsum lyfjum sem hjálpa til við að lækka blóðsykur. Engin þörf er á að taka insúlín í þessum hópi sykursjúkra.
Sykursýki lyf
Skipta má sykursýkislyfjum í nokkra flokka. Þó að það sé strax nauðsynlegt að gera fyrirvara um að engin alger lækning sé fyrir sykursýki. Á margan hátt veltur árangur sykursýkismeðferðar á:
- frá því að sjúklingur er reiðubúinn að berjast gegn sjúkdómnum,
- frá lífsstíl sjúklingsins.
Ef hreyfing og mataræði hefur ekki skilað jákvæðum árangri, ávísar sérfræðingur lyfjum við sykursýki, sem skipt er í nokkra flokka. Læknir getur ávísað hverju lyfi eða samsetningu lyfja sem tilheyra mismunandi flokkum.
Á fyrstu stigum sykursýki eru a-glúkósídasa hemlar mjög árangursríkir, þeir hjálpa til við að draga úr frásogi glúkósa í þörmum. Afleiður af súlfonýlúrealyfjum eru venjulega ávísað þegar nauðsynlegt verður að örva seytingu insúlíns með beta-frumum.
En þessi lyf hafa ýmsar frábendingar, sem fela í sér:
- kviðarholsaðgerðir
- sykursýki í brisi eða sykursýki af tegund 1,
- meðganga og brjóstagjöf,
- meiðsli
- smitsjúkdómar
- alls kyns ofnæmi.
Ef blóð sjúklingsins er nógu mikið af insúlíni getur innkirtlafræðingurinn ávísað sjúklingnum að taka lyfin í biguanide hópnum. Þessi sykursýkislyf örva ekki framleiðslu insúlíns, en auka áhrif þess á útlæga vefi.
Biguanides draga úr framleiðslu glúkósa í lifur, frásog þess í þörmum, hamlar matarlyst. En við skipun þeirra skal taka ýmsar frábendingar í huga:
- súrefnisskort ástand
- skert nýrnastarfsemi,
- bráðir fylgikvillar sykursýki o.s.frv.
Notkun fæðubótarefna fyrir sykursýki af tegund 2
 Að taka pillur sem lækka blóðsykur í sykursýki er óhjákvæmilegt. Þess vegna verður sjúklingurinn að komast að því að dagleg notkun lyfja spillir óhjákvæmilega maga, lifur og blóð.
Að taka pillur sem lækka blóðsykur í sykursýki er óhjákvæmilegt. Þess vegna verður sjúklingurinn að komast að því að dagleg notkun lyfja spillir óhjákvæmilega maga, lifur og blóð.
En samt er tækifærið til að aðlaga skammtinn af sykursýkisefnafræði, ef þú felur þér að draga úr sykri með náttúrulegum ráðum. Þetta snýr auðvitað að sykursýki af tegund 2 sem ekki er háð. Hér er til dæmis nauðsynlegt að nota blóðsykursmælinga hringrás.
Í mörgum tilvikum getur læknirinn bætt meðferðinni með mataræði með því að taka fæðubótarefni (fæðubótarefni), sem hjálpar til við að draga úr magni glúkósa í blóði. Þeir sem telja fæðubótarefni lækning við sykursýki hafa rangt fyrir sér.
Eins og getið er hér að ofan er enn sem komið er engin hundrað prósent lækning við þessum sjúkdómi. Engu að síður hafa fæðubótarefni aðeins náttúrulegir þættir, sem við flókna meðferð á sykursýki af tegund 2 hafa mjög áþreifanleg áhrif.
Til dæmis er "Insulat" fæðubótarefni sem:
- Það dregur úr styrk glúkósa í blóði með því að draga úr frásogi þarma.
- Bætir efnaskiptaferla.
- Örvar seytingu brisi.
- Hjálpaðu til við að draga úr þyngd og staðla efnaskiptaferla.
Hægt er að ávísa fæðubótarefnum sem eitt lyf til að koma í veg fyrir sykursýki af tegund 2 og geta verið hluti í flóknu meðferðaraðferðum. Við langvarandi notkun „Einangra“ hjá sjúklingum er stöðug lækkun á blóðsykursvísitölu.
Með því að fylgja fæðubótarefnisáætlun og mataræði stranglega aukast líkurnar á því að blóðsykursgildi nálgast vísbendingar sem ekki eru með sykursýki.
Besta sykurstig
| Á fastandi maga | 5,0-6,0 mmól / L |
| 2 klukkustundum eftir að borða | 7,5-8,0 mmól / L |
| Áður en þú ferð að sofa | 6,0-7,0 mmól / L |
Þörf fyrir insúlínsprautur
Venjulega, ef reynsla af sykursýki er meiri en 5-10 ár, eru mataræði og lyfjameðferð þegar ekki næg. Nú þegar er til staðar varanleg eða tímabundin insúlínmeðferð. En læknirinn gæti ávísað insúlíni mun fyrr ef aðrar aðferðir geta ekki leiðrétt aukið magn glúkósa í blóði.
Insúlín, sem meðferð við sykursýki af tegund 2, var áður litið á sem síðasta úrræði. Í dag aðhyllast læknar hið gagnstæða sjónarmið.
 Áður höfðu flestir sjúklingar sem eru meðvitaðir um mataræði sem tóku sykursýkislyf háa blóðsykursvísitölu í langan tíma, sem stafaði verulega lífshættu, og þegar insúlíngjöf var gefin höfðu sjúklingar þegar alvarlegan fylgikvilla vegna sykursýki.
Áður höfðu flestir sjúklingar sem eru meðvitaðir um mataræði sem tóku sykursýkislyf háa blóðsykursvísitölu í langan tíma, sem stafaði verulega lífshættu, og þegar insúlíngjöf var gefin höfðu sjúklingar þegar alvarlegan fylgikvilla vegna sykursýki.
Nútíma venja til meðferðar á sykursýki hefur sýnt að insúlín er eitt af lyfjunum sem hjálpa til við að draga úr sykri. Munur þess frá töflum er aðeins í aðferð við lyfjagjöf (inndælingu) og hátt verð.
Meðal sjúklinga með sykursýki af tegund 2 þurfa 30-40% sjúklinga insúlínmeðferð. Hvenær og í hverju upphæðin er að hefja insúlínmeðferð er aðeins hægt að ákvarða af innkirtlafræðingi þar sem það fer allt eftir persónuleika líkamans.
Get ég lifað að fullu með sykursýki?
Í dag hefur sykursýki alla möguleika á að koma í veg fyrir þróun ýmissa fylgikvilla og viðhalda háum lífsgæðum. Sjúklingar eru fáanleg lyf af tilbúnum og náttúrulyfjum, insúlínblöndur, sjálfsstjórnandi lyf og ýmsar aðferðir við lyfjagjöf.
Að auki hafa verið opnaðir „sykursjúkir skólar“ sem fræða fólk með sykursýki og fjölskyldur þeirra. Starfið miðar að því að tryggja að sjúklingur viti eins mikið og mögulegt er um veikindi sín og geti tekist á við það sjálfstætt en varðveitt gleði venjulegs lífs.
Helsta vandamálið sem takmarkar leiðir til að lækka sykur eru líkurnar á blóðsykursfalli. Þess vegna er mælt með því að halda blóðsykurshækkun hjá sumum sjúklingum hærra, allt að 11 mmól / l á daginn.Þessi varúðarráðstöfun hjálpar til við að koma í veg fyrir að umfram sykur falli.
Í flestum tilvikum er óttinn við blóðsykursfalli ýktur og óraunhæfur, en sykurmagnið sem ætti að koma í veg fyrir það hækkar oft í 10-15 mmól / l á daginn, sem er afar hættulegt.

 Hormónið byrjar að virka 10-15 mínútum eftir inndælingu, hámarksáhrif finnast eftir klukkutíma. Til að draga úr sársauka er innspýting best gerð í aukningu húðarinnar nálægt hliðunum.
Hormónið byrjar að virka 10-15 mínútum eftir inndælingu, hámarksáhrif finnast eftir klukkutíma. Til að draga úr sársauka er innspýting best gerð í aukningu húðarinnar nálægt hliðunum.