Hver er hættan á skertu glúkósaþoli?
Skert glúkósaþol er ástand þar sem aukið magn glúkósa er í blóði, en þessi vísir nær ekki því stigi sem greining sykursýki er gerð. Þetta stig kolvetni efnaskiptasjúkdóms getur leitt til þróunar á sykursýki af tegund 2, þess vegna er það venjulega greindur sem sykursýki.
| ICD-10 | R73,0 |
|---|---|
| ICD-9 | 790.22 |
| Möskva | D018149 |
Á fyrstu stigum þróast meinafræðin einkennalaus og greinist aðeins þökk sé glúkósaþolprófinu.
Almennar upplýsingar
Skert glúkósaþol í tengslum við lækkun á frásogi blóðsykurs í vefjum líkamans var áður talið upphafsstig sykursýki (duldur sykursýki), en nýlega hefur hann verið tekinn upp sem sérstakur sjúkdómur.
Þetta brot er hluti af efnaskiptaheilkenninu, sem birtist einnig með aukningu á massa innyfðarfitu, slagæðarháþrýstingi og ofinsúlínlækkun.
Samkvæmt núverandi tölfræði greindist skert glúkósaþol hjá u.þ.b. 200 milljónum manna en þessi sjúkdómur er oft greindur ásamt offitu. Fyrrum sykursýki í Bandaríkjunum sést hjá hverju fjórða barni með fyllingu á aldrinum 4 til 10 ára og hjá fimmta fullorðna barni frá 11 til 18 ára aldri.
Á hverju ári upplifa 5-10% fólks með skerta glúkósaþol breytingu á þessum sjúkdómi yfir í sykursýki (venjulega sést slík umbreyting hjá sjúklingum með yfirvigt).
Ástæður þróunar
Glúkósa sem aðal orkugjafi veitir efnaskiptaferlum í mannslíkamanum. Glúkósa fer í líkamann vegna neyslu kolvetna, sem eftir rotnun frásogast úr meltingarveginum í blóðrásina.
Insúlín (hormón sem er framleitt af brisi) er nauðsynlegt fyrir frásog glúkósa í vefjum. Vegna aukningar á gegndræpi plasmahimna leyfir insúlín vefjum að taka upp glúkósa og lækkar magn þess í blóði 2 klukkustundum eftir að hafa borðað í eðlilegt horf (3,5 - 5,5 mmól / l).
Orsakir skerts glúkósaþol geta verið vegna arfgengra þátta eða lífsstíl. Þættir sem stuðla að þróun sjúkdómsins eru:
- erfðafræðileg tilhneiging (tilvist sykursýki eða sykursýki hjá nánum ættingjum),
- offita
- slagæðarháþrýstingur
- hækkaðar blóðfitu og æðakölkun,
- lifur, hjarta- og æðakerfi, nýru,
- þvagsýrugigt
- skjaldvakabrestur
- insúlínviðnám, þar sem næmi útlægra vefja fyrir áhrifum insúlíns minnkar (sést við efnaskiptasjúkdóma),
- bólga í brisi og aðrir þættir sem stuðla að skertri insúlínframleiðslu,
- hátt kólesteról
- kyrrsetu lífsstíl
- sjúkdóma í innkirtlakerfinu, þar sem and-hormónahormón eru framleidd umfram (Itsenko-Cushings heilkenni osfrv.),
- misnotkun matvæla sem innihalda umtalsvert magn af einföldum kolvetnum,
- að taka sykurstera, getnaðarvarnarlyf til inntöku og nokkur önnur hormónalyf,
- aldur eftir 45 ár.
Í sumum tilvikum er einnig brot á þoli glúkósa hjá þunguðum konum (meðgöngusykursýki sem sést í 2,0-3,5% allra tilfella meðgöngu). Meðal áhættuþátta fyrir barnshafandi konur eru:
- umfram líkamsþyngd, sérstaklega ef umframþyngd birtist eftir 18 ár,
- erfðafræðileg tilhneiging
- rúmlega 30 ára
- tilvist meðgöngusykursýki á fyrri meðgöngum,
- fjölblöðruheilkenni í eggjastokkum.
Skert glúkósaþol stafar af blöndu af skertri insúlín seytingu og minnkaðri næmi vefja.
Myndun insúlíns örvar með fæðuinntöku (það þarf ekki að vera kolvetni) og losun þess á sér stað þegar blóðsykursgildið hækkar.
Útskilnaður insúlíns eykst með áhrifum amínósýra (arginíns og leucíns) og tiltekinna hormóna (ACTH, HIP, GLP-1, cholecystokinin), svo og estrógen og súlfonýlúrealyf. Eykur seytingu insúlíns og með auknu innihaldi í plasma af kalsíum, kalíum eða frjálsum fitusýrum.
Minnkuð insúlín seyting á sér stað undir áhrifum glúkagon, hormón í brisi.
Insúlín virkjar insúlínviðtaka transmembrane sem vísar til flókinna glýkópróteina. Innihaldsefni þessa viðtaka eru tveir alfa og tveir beta-einingar sem eru tengdar með disúlfíð tengjum.
Viðtaka alfa undireiningar eru staðsettar utan frumunnar, og transmembrane prótein beta einingum er beint í frumuna.
Hækkun glúkósagildis veldur venjulega aukningu á virkni týrósín kínasa, en með sykursýki er smávægilegt brot á insúlínbindingu viðtakans. Grunnurinn að þessu broti er fækkun insúlínviðtaka og próteina sem veita glúkósa flutning inn í frumuna (glúkósa flutningsmenn).
Helstu marklíffæri sem verða fyrir insúlíni eru lifur, fitu og vöðvavef. Frumur þessara vefja verða ónæmir (ónæmir) fyrir insúlíni. Fyrir vikið minnkar upptaka glúkósa í útlægum vefjum, nýmyndun glýkógens minnkar og frumur sykursýki þróast.
Hið dulda form sykursýki getur stafað af öðrum þáttum sem hafa áhrif á þróun insúlínviðnáms:
- brot á gegndræpi háræðanna, sem leiðir til brots á flutningi insúlíns um æðaþel,
- uppsöfnun breyttra lípópróteina,
- blóðsýring
- uppsöfnun ensíma úr hydrolasa flokki,
- tilvist langvarandi bólgusjúkdóma osfrv.
Insúlínviðnám getur verið tengt breytingu á insúlínsameindinni, sem og aukinni virkni geðhormóna eða meðgönguhormóna.
Brot á glúkósaþoli á fyrstu stigum þróunar sjúkdómsins kemur ekki fram klínískt. Sjúklingar eru oft of þungir eða of feitir og rannsóknin leiðir í ljós:
- fastandi normoglycemia (glúkósa í útlæga blóði er eðlilegt eða aðeins hærra en venjulega),
- skortur á glúkósa í þvagi.
Foreldra sykursýki getur fylgt:
- berkjum,
- blæðandi góma og tannholdssjúkdómur,
- kláði í húð og kynfærum, þurr húð,
- húðskemmdir sem ekki gróa
- kynferðisleiki, tíðablæðingar (tíðablæðing er möguleg),
- æðavíkkvilla (skemmdir á litlum skipum ásamt skertu blóðflæði, ásamt taugaskemmdum, sem fylgja skert leiðni hvata) af ýmsum alvarleika og staðsetning.
Eftir því sem brotin versna má bæta við klínísku myndina:
- þorstatilfinning, munnþurrkur og aukin vatnsneysla,
- tíð þvaglát
- fækkun ónæmis, sem fylgja tíðum bólgusjúkdómum og sveppasjúkdómum.
Greining
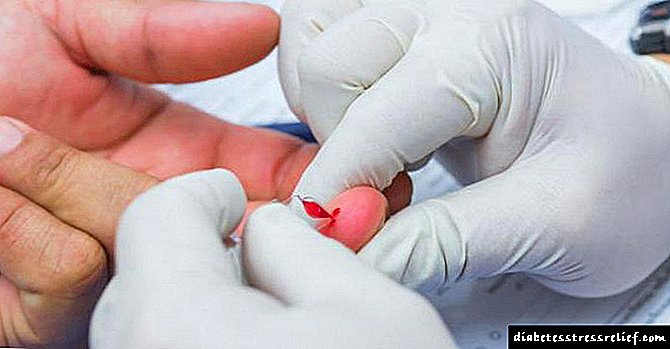
Í flestum tilvikum er skerðing á glúkósaþoli greind með tilviljun þar sem sjúklingar leggja ekki fram neinar kvartanir. Grunnurinn að greiningunni er venjulega niðurstaða blóðrannsóknar á sykri, sem sýnir aukningu á fastandi glúkósa í 6,0 mmól / L.
- sögugreining (verið er að tilgreina gögn um samtímis sjúkdóma og ættingja sem þjást af sykursýki),
- almenn skoðun, sem í mörgum tilfellum leiðir í ljós að umfram líkamsþyngd eða offita er til staðar.
Grunnur greiningar á sykursýki er sykurþolpróf sem metur getu líkamans til að taka upp glúkósa. Í viðurvist smitsjúkdóma, aukin eða skert líkamleg áreynsla daginn fyrir prófið (samsvarar ekki venjulegu) og tekin lyf sem hafa áhrif á sykurmagn er prófið ekki framkvæmt.
Áður en þú tekur prófið er mælt með því að þú takmarki ekki mataræðið í 3 daga, svo að inntaka kolvetna sé að minnsta kosti 150 g á dag. Líkamsrækt ætti ekki að fara yfir venjulegt álag. Á kvöldin, áður en greiningin er tekin, ætti magn kolvetna sem neytt er að vera frá 30 til 50 g, en síðan er maturinn ekki neytt í 8-14 klukkustundir (drykkjarvatn er leyfilegt).
- fastandi blóðsýni til sykursgreiningar,
- móttaka glúkósalausnar (fyrir 75 g af glúkósa er 250-300 ml af vatni nauðsynlegt),
- endurtekin blóðsýni til sykursgreiningar 2 klukkustundum eftir töku glúkósa.
Í sumum tilvikum eru tekin viðbótar blóðsýni á 30 mínútna fresti.
Meðan á prófinu stendur er bannað að reykja svo niðurstöður greiningarinnar raskist ekki.
Brot á glúkósaþoli hjá börnum er einnig ákvarðað með því að nota þetta próf, en „álag“ glúkósa á barni er reiknað út frá þyngd þess - 1,75 g af glúkósa er tekið á hvert kíló, en samtals ekki meira en 75 g.
Skert glúkósaþol á meðgöngu er skoðað með munnlegu prófi milli 24 og 28 vikna meðgöngu. Prófið er framkvæmt með sömu aðferðafræði, en það felur í sér viðbótarmæling á magni glúkósa í blóði einni klukkustund eftir að glúkósalausnin var tekin.
Venjulega ætti glúkósastigið við endurtekna blóðsýni ekki að fara yfir 7,8 mmól / L. Glúkósastig 7,8 til 11,1 mmól / L bendir til skerts glúkósaþols og stig yfir 11,1 mmól / L er merki um sykursýki.
Með endurgreindum fastandi glúkósastigi yfir 7,0 mmól / l er prófið ekki raunhæft.
Ekki má nota prófið hjá einstaklingum sem hafa fastandi glúkósaþéttni yfir 11,1 mmól / l, og þeirra sem hafa nýlega fengið hjartadrep, skurðaðgerð eða fæðingu.
Ef nauðsynlegt er að ákvarða seytingu insúlíns, getur læknirinn ákvarðað magn C-peptíðs samhliða glúkósaþolprófinu.
Meðferðin á fyrirbyggjandi sykursýki er byggð á áhrifum sem ekki eru lyf. Meðferð felur í sér:
- Aðlögun mataræðis. Mataræði fyrir skert glúkósaþol krefst útilokunar á sælgæti (sælgæti, kökum o.s.frv.), Takmörkuðum neyslu á auðveldan meltanlegum kolvetnum (hveiti og pasta, kartöflum), takmörkuðum neyslu á fitu (feitu kjöti, smjöri). Mælt er með brotseðli (smá skammtar u.þ.b. 5 sinnum á dag).
- Að efla líkamsrækt. Mælt er með daglegri hreyfingu, sem varir í 30 mínútur - klukkutíma (íþróttir ættu að vera stundaðar að minnsta kosti þrisvar í viku).
- Líkamsþyngd stjórn.
Ef engin meðferðaráhrif eru fyrir hendi er mælt með blóðsykurslækkandi lyfjum til inntöku (a-glúkósídasa hemlar, súlfónýlúrealyf, tíazolidínjón, osfrv.).
Meðferðarráðstafanir eru einnig gerðar til að útrýma áhættuþáttum (skjaldkirtilinn normaliserast, umbrot fitu er leiðrétt osfrv.).
Hjá 30% fólks sem eru með greiningu á skertu glúkósaþoli, gengur blóðsykursgildi síðan aftur í eðlilegt horf, en hjá flestum sjúklingum er mikil hætta á að þessi röskun verði sykursýki af tegund 2.
Foreldra sykursýki getur stuðlað að þróun sjúkdóma í hjarta- og æðakerfi.
Forvarnir
Forvarnir gegn sykursýki eru:
- Rétt mataræði, sem kemur í veg fyrir stjórnlausa notkun á sætum mat, hveiti og feitum mat og eykur fjölda vítamína og steinefna.
- Nægileg regluleg hreyfing (íþróttir eða langar göngur. Álagið ætti ekki að vera of mikið (styrkleiki og lengd líkamsæfinga aukast smám saman).
Líkamsþyngd er einnig nauðsynleg og eftir 40 ár, reglulega (á 2-3 ára fresti) eftirlit með blóðsykri.
Orsakir sjúkdómsins
NTG (skert glúkósaþol) hefur sinn kóða fyrir ICD 10 - R 73,0, en er ekki sjálfstæður sjúkdómur. Slík meinafræði er oft félagi við offitu og eitt af einkennum efnaskiptaheilkennis. Brotið einkennist af breytingu á sykurmagni í blóðvökva, sem er umfram leyfilegt gildi, en nær samt ekki til blóðsykurshækkunar.
 Þetta gerist vegna bilunar í aðferðum við frásog glúkósa í frumur líffæra vegna ónógrar næmni frumuviðtaka fyrir insúlín.
Þetta gerist vegna bilunar í aðferðum við frásog glúkósa í frumur líffæra vegna ónógrar næmni frumuviðtaka fyrir insúlín.
Þetta ástand er einnig kallað fyrirfram sykursýki og, ef það er ekki meðhöndlað, mun einstaklingur með NTG fyrr eða síðar verða fyrir greiningu á sykursýki af tegund 2.
Brot greinist á hvaða aldri sem er, jafnvel hjá börnum og hjá flestum sjúklingum eru skráðar ýmsar stigar offitu. Umfram þyngd fylgir oft lækkun á næmi frumuviðtaka fyrir insúlín.
Að auki geta eftirfarandi þættir valdið NTG:
- Lítil líkamsrækt. Hlutlaus lífsstíll ásamt ofþyngd leiðir til æðasjúkdóma sem aftur veldur vandamálum í hjarta og æðum og hefur áhrif á umbrot kolvetna.
- Hormónameðferð. Slík lyf leiða til lækkunar á svörun frumna við insúlíni.
- Erfðafræðileg tilhneiging. Stökkbreytt gen hefur áhrif á næmi viðtaka eða virkni hormónsins. Slíkt gen er í arf, þetta skýrir greininguna á skertu umburðarlyndi í æsku. Þannig að ef foreldrar eru í vandræðum með umbrot kolvetna, þá er barnið einnig í mikilli hættu á að fá NTG.
Nauðsynlegt er að gangast undir blóðprufu vegna umburðarlyndis í slíkum tilvikum:
- meðgöngu með stórt fóstur,
- fæðing stórs eða andvana barns á fyrri meðgöngum,
- háþrýstingur
- taka þvagræsilyf,
- meinafræði í brisi,
- lágt plasmaþéttni lípópróteina,
- tilvist Cushings heilkenni,
- fólk eftir 45-50 ára,
- há þríglýseríð,
- blóðsykursfall.
Einkenni meinafræði
Greining meinatækna er erfið vegna skorts á áberandi einkennum. NTG greinist oftar með blóðprufu meðan á læknisskoðun stendur fyrir annan sjúkdóm.
Í sumum tilvikum, þegar sjúkdómsástandið líður, taka sjúklingar eftir slíkum einkennum:
- matarlyst eykst verulega, sérstaklega á nóttunni,
- það er sterkur þorsti og þornar upp í munni,
- tíðni og magn þvagláta eykst,
- mígreniköst koma fram
- svimað eftir að borða, hitastigið hækkar,
- minni árangur vegna aukinnar þreytu, máttleysi finnst,
- meltingin raskast.
 Sem afleiðing af því að sjúklingar taka ekki eftir slíkum einkennum og eru ekkert að flýta sér til læknis, dregur verulega úr getu til að leiðrétta innkirtlasjúkdóma á fyrstu stigum. En líkurnar á að fá ólæknandi sykursýki aukast þvert á móti.
Sem afleiðing af því að sjúklingar taka ekki eftir slíkum einkennum og eru ekkert að flýta sér til læknis, dregur verulega úr getu til að leiðrétta innkirtlasjúkdóma á fyrstu stigum. En líkurnar á að fá ólæknandi sykursýki aukast þvert á móti.
Skortur á tímanlega meðferð, meinafræði heldur áfram að þróast. Glúkósi, sem safnast upp í plasma, byrjar að hafa áhrif á samsetningu blóðsins og eykur sýrustig þess.
Á sama tíma, vegna samspils sykurs og blóðhluta, breytist þéttleiki þess. Þetta leiðir til brots á blóðrásinni, vegna þess að sjúkdómar í hjarta og æðum þróast.
Brot á efnaskiptum kolvetna líða ekki sporlaust fyrir önnur líkamskerfi. Skemmd nýrun, lifur, meltingarfæri.Jæja, endanlega stjórnandi brot á glúkósaþoli er sykursýki.
Greiningaraðferðir
Ef grunur er um NTG er sjúklingnum vísað til samráðs við innkirtlafræðing. Sérfræðingurinn safnar upplýsingum um lífsstíl og venja sjúklingsins, skýrir kvartanir, tilvist samtímis sjúkdóma, svo og tilvik um innkirtlasjúkdóma hjá aðstandendum.
Næsta skref verður skipun greininga:
- lífefnafræði í blóði
- almenn klínísk blóðrannsókn,
- þvaggreining fyrir þvagsýru, sykri og kólesteróli.
Aðalgreiningarprófið er þolpróf.
Fyrir prófið verður að uppfylla fjölda skilyrða:
- síðasta máltíðin fyrir blóðgjöf ætti að vera 8-10 klukkustundum fyrir rannsóknina,
- Forðast ætti tauga- og líkamlega streitu,
- drekka ekki áfengi í þrjá daga fyrir prófið,
- þú mátt ekki reykja á námsdegi,
- þú getur ekki gefið blóð vegna veiru og kvef eða eftir nýlega aðgerð.
Prófið er framkvæmt á eftirfarandi hátt: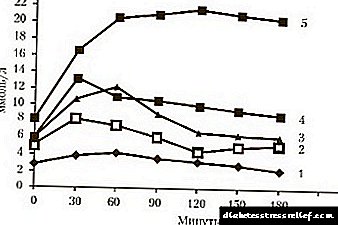
- blóðsýni til prófsins er tekið á fastandi maga,
- sjúklingnum er gefið glúkósaupplausn að drekka eða gefin í bláæð,
- eftir 1-1,5 klukkustundir er blóðprufan endurtekin.
Brot eru staðfest með slíkum glúkósavísum:
- blóð tekið á fastandi maga - meira en 5,5 og minna en 6 mmól / l,
- blóð tekið 1,5 klukkustundum eftir kolvetnisálag er meira en 7,5 og minna en 11,2 mmól / L.
NTG meðferð
Hvað á að gera ef NTG er staðfest?
Venjulega eru klínískar ráðleggingar eftirfarandi:
- fylgjast reglulega með blóðsykri,
- fylgjast með blóðþrýstingi
- auka líkamsrækt
- fylgja mataræði og ná þyngdartapi.
Að auki er hægt að ávísa lyfjum sem hjálpa til við að draga úr matarlyst og flýta fyrir niðurbroti fitufrumna.
Mikilvægi réttrar næringar
Að fylgja meginreglum réttrar næringar er gagnlegt jafnvel fyrir fullkomlega heilbrigðan einstakling og hjá sjúklingi með brot á kolvetnisumbrotum er breyting á mataræði aðalatriðið í meðferðarferlinu og mataræði ætti að vera lífstíll.
Reglurnar um mataræði eru eftirfarandi:
- Brotamáltíð. Þú þarft að borða oftar, að minnsta kosti 5 sinnum á dag og í litlum skömmtum. Síðasta snarl ætti að vera nokkrar klukkustundir fyrir svefn.
- Drekkið daglega frá 1,5 til 2 lítra af hreinu vatni.
 Þetta hjálpar til við að þynna blóðið, draga úr bólgu og flýta fyrir umbrotum.
Þetta hjálpar til við að þynna blóðið, draga úr bólgu og flýta fyrir umbrotum. - Hveitimjölsafurðir, svo og rjóma eftirréttir, sælgæti og sælgæti eru undanskilin notkun.
- Takmarkaðu neyslu sterkju grænmetis og brennivíns í lágmarki.
- Auka magn grænmetis sem er ríkt af trefjum. Belgjurt, grænmeti og ósykrað ávextir eru einnig leyfðir.
- Draga úr neyslu á salti og kryddi í mataræðinu.
- Sykur kominn í stað náttúrulegra sætuefna, hunang er leyfilegt í takmörkuðu magni.
- Forðastu matseðilinn með réttum og vörum með hátt hlutfall af fituinnihaldi.
- Lágfitu mjólkurvörur og súrmjólkurafurðir, fiskur og magurt kjöt er leyfilegt.
- Brauðafurðir verða að vera gerðar úr heilkorni eða rúgmjöli, eða með því að bæta við kli.
- Frá korni til að kjósa perlu bygg, bókhveiti, brún hrísgrjón.
- Draga verulega úr kolvetnapasta, semolina, haframjöl, skrældar hrísgrjón.
Forðastu svelti og ofát, svo og nærandi kaloríu næringu. Dagleg kaloríainntaka ætti að vera á bilinu 1600-2000 kcal, þar sem flókin kolvetni eru 50%, fita um 30% og 20% fyrir próteinafurðir. Ef það er nýrnasjúkdómur, þá minnkar próteinmagnið.
Líkamsrækt
 Annar mikilvægur punktur meðferðar er líkamsrækt. Til að draga úr þyngd þarftu að vekja mikla orkunotkun, auk þess mun þetta hjálpa til við að draga úr sykurmagni.
Annar mikilvægur punktur meðferðar er líkamsrækt. Til að draga úr þyngd þarftu að vekja mikla orkunotkun, auk þess mun þetta hjálpa til við að draga úr sykurmagni.
Regluleg hreyfing flýtir fyrir efnaskiptum, bætir blóðrásina, styrkir æðaveggi og hjartavöðva. Þetta kemur í veg fyrir þróun æðakölkun og hjartasjúkdóma.
Megináherslan á hreyfingu ætti að vera loftháð hreyfing. Þeir leiða til hækkunar á hjartsláttartíðni, sem flýtir fyrir niðurbroti fitufrumna.
Hjá fólki sem þjáist af háþrýstingi og meinafræði í hjarta- og æðakerfinu henta minna ákafir flokkar. Hægar göngur, sund, einfaldar æfingar, það er allt sem ekki leiðir til aukins þrýstings og útlits mæði eða verkja í hjarta.
Hjá heilbrigðu fólki þurfa flokkar að velja háværari. Hentar vel til að hlaupa, hoppa reipi, reiðhjól, skauta eða skíða, dansa, liðsíþróttir. Setja ætti líkamlegar æfingar á þann hátt að líkamsþjálfunin komi mest til þolþjálfunar.
Aðalskilyrðið er reglubundni flokka. Það er betra að leggja 30-60 mínútur á dag til íþrótta en að stunda tvær til þrjár klukkustundir einu sinni í viku.
Það er mikilvægt að fylgjast með líðan. Útlit sundl, ógleði, verkur, einkenni háþrýstings ættu að vera merki um að draga úr álagi.
Lyfjameðferð
Ef ekki liggja fyrir niðurstöður úr mataræði og íþróttum er mælt með lyfjameðferð.
Hægt er að ávísa slíkum lyfjum:
- Glucophage
 - lækkar styrk sykurs og kemur í veg fyrir frásog kolvetna, gefur framúrskarandi áhrif ásamt mataræði,
- lækkar styrk sykurs og kemur í veg fyrir frásog kolvetna, gefur framúrskarandi áhrif ásamt mataræði, - Metformin - dregur úr matarlyst og sykurmagni, hindrar frásog kolvetna og framleiðslu insúlíns,
- Akarbósi - lækkar glúkósa
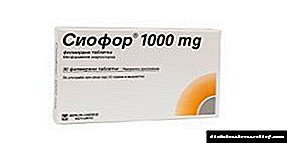
- Siofor - hefur áhrif á insúlínframleiðslu og sykurstyrk, hægir á sundurliðun kolvetnissambanda
Ef nauðsyn krefur er ávísað lyfjum til að staðla blóðþrýstinginn og endurheimta hjartastarfsemi.
- heimsækja lækni þegar fyrstu einkenni meinafræði þróast,
- taka glúkósaþolpróf á sex mánaða fresti,
- í nærveru fjölblöðruheilbrigðra eggjastokka og við uppgötvun meðgöngusykursýki, ætti að gera reglulega blóðprufu fyrir sykur,
- útiloka áfengi og reykingar,
- fylgja reglum um mataræði,
- úthluta tíma til reglulegrar líkamsáreynslu,
- fylgstu með þyngd þinni, ef nauðsyn krefur, losaðu þig við auka pund,
- ekki nota lyfið sjálf - öll lyf ættu aðeins að taka samkvæmt fyrirmælum læknis.
Vídeóefni um fyrirbyggjandi sykursýki og hvernig á að meðhöndla það:
Breytingar sem eiga sér stað undir áhrifum kolvetnaskiptasjúkdóma, þegar meðferð hefst tímanlega og farið er eftir öllum fyrirmælum læknisins, eru mjög mögulegar til leiðréttingar. Annars er hættan á að fá sykursýki verulega aukin.

 Þetta hjálpar til við að þynna blóðið, draga úr bólgu og flýta fyrir umbrotum.
Þetta hjálpar til við að þynna blóðið, draga úr bólgu og flýta fyrir umbrotum. - lækkar styrk sykurs og kemur í veg fyrir frásog kolvetna, gefur framúrskarandi áhrif ásamt mataræði,
- lækkar styrk sykurs og kemur í veg fyrir frásog kolvetna, gefur framúrskarandi áhrif ásamt mataræði,