Eftirlit með blóðsykri mun brátt ná nýju stigi og insúlínþörfin ákvarðar gervigreind
Þetta tæki, hannað fyrir fólk sem þjáist af sykursýki og þarf daglega insúlínsprautur, ætti að fara í sölu í sumar og verður selt með áskrift á $ 50 á mánuði.
Sérkenni þess er hæfileikinn til að spá fyrir um hátt eða lágt sykurmagn fyrirfram og senda viðvörunarskilaboð til notandans út frá þessu.
Kerfið samanstendur af Guardian Sensor 3 skynjara og litlum sendi sem sendir um Bluetooth gögn sem safnað er í stöðugri stillingu á blóðsykur notandans í samsvarandi forriti á snjallsíma notandans. Með því að nota hæfileika IBM Watson gervigreindartækni getur Guardian Connect gert notendum viðvart um hættu á of háum eða blóðsykursfalli 60 mínútum fyrir atburðinn. Þessi viðvörun getur borist ekki aðeins af notandanum, heldur einnig af aðstandendum hans, sem einnig geta fylgst með gögnum um eftirlit með sykri.

Þetta blendingakerfi, sem vinnur að meginreglunni um lokaða endurgjöf, hefur verið prófað með góðum árangri og sýnt fram á nákvæmni spár um blóðsykurslækkandi atburði upp á 98,5%. Í dag er Guardian Connect fyrsta og eina sjálfstjórnandi kerfið til stöðugs eftirlits með blóðsykursgildum, sem notar forvarnarviðvaranir.
Saman með lækningatækið fær notandi einkarétt aðgang að Sugar.IQ „snjallum“ sýndar sykursýkiráðgjafa sem er hannaður til að hjálpa sykursjúkum daglega í baráttu sinni gegn sjúkdómnum.
Þessi raunverulegur ráðgjafi og forrit, sem byggir á IBM Watson, greinir stöðugt hvernig blóðsykur notanda passar við máltíð hans, insúlínskammt, venjulega daglega starfsemi og aðra þætti.
Snemma rannsóknir Edit
Árið 1869, í Berlín, vakti hinn 22 ára læknanemi, Paul Langerhans, við nýja smásjá uppbyggingu brisi, athygli á áður óþekktum frumum sem mynda hópa sem dreifðust jafnt um kirtilinn. Tilgangurinn með þessum „litlu hrúgum af frumum“, sem síðar voru kallaðir „hólmar í Langerhans,“ var ekki skýr, en síðar sýndi Eduard Lagus að leynd myndast í þeim, sem gegnir hlutverki í stjórnun meltingarinnar.
Árið 1889 setti þýski lífeðlisfræðingurinn Oscar Minkowski til, til að sýna fram á að brisi væri hugsaður upp í meltingu, setti upp tilraun þar sem kirtillinn var fjarlægður í heilbrigðum hundi. Nokkrum dögum eftir að tilraunin hófst vakti aðstoðarmaður Minkowski, sem fylgdist með rannsóknarstofudýrum, athygli á fjölda flugna sem flugu í þvag tilraunahundarins. Hann skoðaði þvagið og fann að hundurinn skilaði út sykur í þvagi. Þetta var fyrsta athugunin sem gerði okkur kleift að tengja verk brisi og sykursýki.
Verk Sobolev Edit
Árið 1900 uppgötvaði Leonid Vasilievich Sobolev (1876-1919) með tilraunum að eftir tengingu á brisi voru geymslu á kirtlum vefjum og hólmum Langerhans. Tilraunirnar voru gerðar á rannsóknarstofu Ivan Petrovich Pavlov. Þar sem virkni hólmsfrumna er viðvarandi kemur sykursýki ekki fram. Þessar niðurstöður, ásamt hinni vel þekktu staðreynd um breytingu á hólma hjá sjúklingum með sykursýki, gerðu Sobolev kleift að álykta að hólmar Langerhans séu nauðsynlegir til að stjórna umbroti kolvetna. Að auki lagði Sobolev til að nota kirtil nýfæddra dýra, þar sem hólmarnir eru vel þróaðir með tilliti til meltingarbúnaðarins, til að einangra efni með sykursýkisáhrifum. Aðferðirnar til að einangra virka hormónaefnið úr brisi, lagðar til og gefnar út af Sobolev, voru notaðar árið 1921 af Bunting og Best í Kanada án tilvísunar til Sobolev.
Tilraunir til að einangra sykursýkisefni
Árið 1901 var eftirfarandi mikilvægt skref tekið: Eugene Opie sýndi það greinilega „Sykursýki ... er af völdum eyðileggingar á brisi í brisi og kemur aðeins fram þegar þessi lík eru eyðilögð að hluta eða öllu leyti.“. Samband sykursýki og brisi var þekkt áður en fram að því var ekki ljóst að sykursýki tengist hólmum.
Næstu tvo áratugi voru nokkrar tilraunir gerðar til að einangra seytingu hólma sem hugsanlega lækningu. Árið 1906 náði de Zweltzer nokkrum árangri með að lækka blóðsykursgildi hjá tilraunahundum með brisiþykkni, en gat ekki haldið áfram starfi sínu. Scott (E. L. ScottMilli 1911 og 1912 notaði hann vatnsútdrátt af brisi við háskólann í Chicago og benti á „örlítið fækkun glúkósamúríu“ en hann gat ekki sannfært yfirmann sinn um mikilvægi rannsókna sinna og fljótlega var hætt við þessar tilraunir. Ísrael Kleiner en sýndi sömu áhrif við Rockefeller háskólann árið 1919, en verk hans voru rofin vegna þess að fyrri heimsstyrjöldin braust út og hann gat ekki klárað það. Svipað verk eftir tilraunir í Frakklandi árið 1921 var gefið út af prófessor í lífeðlisfræði við læknaskólann í Búkarest, Nicolae Paulesco, og í Rúmeníu er hann talinn uppgötva insúlínsins.
Bunting og besta insúlín seyting Edit
Hins vegar tilheyrir verkleg losun insúlíns hópi vísindamanna við háskólann í Toronto. Frederick Bunting vissi af verkum Sobolev og nánast áttaði sig á hugmyndum Sobolev, en vísaði ekki til þeirra. Úr athugasemdum hans: „Sáluðu brisi í hundinn.Skildu hundinn þar til acini hrynur og aðeins hólmarnir eru eftir. Reyndu að draga fram hið innra leyndarmál og bregðast við glýkósúríu ... "
Í Toronto hitti Bunting J. MacLeod og lagði fram hugsanir sínar til hans í von um að tryggja sér stuðning og fá búnaðinn sem hann þurfti til að vinna. Hugmyndin um Bunting virtist prófessorinn í fyrstu fáránleg og jafnvel fyndin. En unga vísindamanninum tókst samt að sannfæra Macleod um að styðja verkefnið. Sumarið 1921 útvegaði hann Bunting háskólarannsóknarstofu og aðstoðarmann, hinn 22 ára gamla Charles Best, og úthlutaði honum einnig 10 hundum. Aðferð þeirra var sú að ligatur var hert um útskilnað í brisi, og kom í veg fyrir seytingu bris safa úr kirtlinum, og nokkrum vikum seinna, þegar exocrine frumur dóu, voru þúsundir eyja áfram á lífi, en þeim tókst að einangra prótein sem minnkaði verulega sykur í blóði hunda með brisi úr brisi. Í fyrstu var hann kallaður „ayletin.“
Snéri aftur frá Evrópu, MacLeod kunni að meta mikilvægi allrar vinnu undirmanna sinna, en til að vera alveg viss um árangur aðferðarinnar krafðist prófessorinn að gera tilraunina aftur í návist hans. Og nokkrum vikum síðar kom í ljós að önnur tilraunin tókst líka vel. Samt sem áður var einangrun og hreinsun „ayletin“ frá brisi hunda afar tímafrek og löng vinna. Bunting ákvað að reyna að nota brisi ávaxtar kálfsins sem uppsprettu þar sem meltingarensím hafa ekki enn verið framleidd, en nóg insúlín hefur þegar verið tilbúið. Þetta auðveldaði vinnuna mjög. Eftir að hafa leyst vandamálið með uppsprettu insúlíns var næsta mikilvæga verkefni hreinsun próteina. Til að leysa það, í desember 1921, kom Macleod með snilldar lífefnafræðing, James Collip (rússneskur). sem tókst að lokum að þróa áhrifaríka aðferð til að hreinsa insúlín.
Og þann 11. janúar 1922, eftir margar vel heppnaðar rannsóknir á hundum, sykursýki, fékk 14 ára Leonard Thompson fyrstu insúlínsprautuna í sögunni. Fyrsta reynsla með insúlín tókst þó ekki. Útdrátturinn var ekki nægilega hreinsaður og það leiddi til ofnæmis, þess vegna var insúlínsprautum stöðvuð. Næstu 12 daga vann Collip hörðum höndum á rannsóknarstofunni til að bæta útdráttinn. Og 23. janúar var Leonard gefinn annar skammtur af insúlíni. Að þessu sinni var árangurinn fullkominn, það voru ekki aðeins augljósar aukaverkanir, heldur hætti sjúklingurinn að fá sykursýki. Seinna fóru Bunting og Best þó ekki saman með Collip og skildu fljótlega með honum.
Mikið magn af hreinu insúlíni var krafist. Og áður en árangursrík aðferð var fundin fyrir hraðri iðnaðarframleiðslu insúlíns var mikil vinna unnin. Mikilvægt hlutverk í þessu lék af kunningi Bunting við Eli Lilly. , meðeigandi að einu stærsta lyfjafyrirtæki heims, Eli Lilly and Company. uppspretta ekki tilgreind 2661 dagur
Fyrir þessa byltingarkenndu uppgötvun hlaut Macleod og Bunting árið 1923 Nóbelsverðlaunin í lífeðlisfræði eða læknisfræði. Bunting var í fyrstu mjög reiður yfir því að aðstoðarmanni hans Best var ekki afhent verðlaunin með honum og neitaði í fyrstu jafnvel hallærislega peningunum, en þá samþykkti hann engu að síður að taka við verðlaununum og deildi hátíðlega hlut sínum með Best uppspretta ekki tilgreind 3066 dagar . MacLeod gerði það sama og deildi verðlaunum sínum með Collip uppspretta ekki tilgreind 3066 dagar . Insúlín einkaleyfið var selt háskólanum í Toronto fyrir einn dollar. Iðnlegur atvinnuframleiðsla á insúlíni undir vörumerkinu Iletin hófst árið 1923 af lyfjafyrirtækinu Eli Lilly og Company.
Uppbygging decryption Breyta
Viðurkenningin fyrir að ákvarða nákvæma röð amínósýra sem mynda insúlínsameindina (svokallaða frumbygging) tilheyrir breska sameindalíffræðingnum Frederick Senger. Insúlín var fyrsta próteinið sem aðalbyggingin var fullkomlega ákvörðuð árið 1954. Fyrir verkið sem unnið var árið 1958 hlaut hann Nóbelsverðlaunin í efnafræði. Og eftir næstum 40 ár ákvarðaði Dorothy Crowfoot-Hodgkin með röntgengeislunaraðferðinni landuppbyggingu insúlínsameindarinnar. Verk hennar eru einnig veitt Nóbelsverðlaunin.
Synthesis Edit
Fyrsta tilbúna nýmyndun insúlíns snemma á sjöunda áratugnum var framkvæmd nánast samtímis af Panagiotis Katsoyanis við háskólann í Pittsburgh og Helmut Zahn við RFTI Aachen. Fyrsta erfðafræðilega mannainsúlínið fékkst árið 1978 af Arthur Riggs og Keiichi Takura við Beckman Research Institute með þátttöku Herbert Boyer frá Genentech með því að nota raðbrigða DNA (rDNA) tækni, þau þróuðu einnig fyrstu viðskiptablandana af slíku insúlíni - Beckman Research Institute árið 1980 og Genentech í 1982 (undir vörumerkinu Humulin). Raðbrigða insúlín er framleitt af ger bakarans og E. coli.
Hálfgerðar aðferðir umbreyta svínakjöti og öðrum dýrum í menn, insúlín, en örverufræðileg tækni er efnilegri og er þegar leiðandi, því afkastameiri og skilvirkari.
Helsta áreiti til myndunar og losunar insúlíns er aukning á styrk glúkósa í blóði.
Smart insúlín er hraðara en nútíma lyf
Með báðum tegundum sykursýki er líkaminn ekki fær um að stjórna blóðsykri. Í sykursýki af tegund 1 er það vegna þess að frumur sem framleiða insúlín í brisi eyðileggja. Án insúlíns rænir líkaminn meginferli glúkósa „að dæla“ inn í frumurnar, þar sem hann verður að nota til orku. Fólk með sykursýki af tegund 1 er algjörlega háð gjöf insúlíns.
Nokkrar staðreyndir um sykursýki:
- Árið 2012 þjáðust 29,1 milljón manns í Bandaríkjunum af sykursýki og voru þau 9,3% af íbúum landsins
- Um það bil 5% sykursýki má rekja til insúlínháðs sykursýki eða sykursýki af tegund 1
- Árið 2012 fór heildarkostnaður vegna sykursýki í tengslum við sykursýki í Bandaríkjunum yfir 245 milljarða dala.
Vísindamenn segja að snjalla insúlínið sitt Ins-PBA-F geti veitt hraðari og áhrifaríkari viðbrögð við breytingum á blóðsykri miðað við núverandi langtíma detemírinsúlínhliðstæða (LEVIMIR). Verk þeirra sýndu að tíðnin í sykurmagni hjá músum með sykursýki á Ins-PBA-F er sú sama og hjá heilbrigðum dýrum sem framleiða eigið insúlín.
Prófessor Chow segir: „Þetta er mikilvæg framför í insúlínmeðferð. Insúlínið okkar stjórnar blóðsykri á skilvirkari hátt en nokkur úrræði sem eru í boði fyrir sjúklinga í dag. “
Undanfarna áratugi hefur sykursýkismeðferð tekið miklum breytingum. Í dag eru notaðar sviksamlegar insúlíndælur, fjórar tegundir insúlíns hafa birst og margt fleira. En sjúklingar þurfa samt að stjórna insúlínskömmtum sjálfstætt á grundvelli mælingarniðurstaðna. Magn insúlíns sem gefið er getur verið mismunandi á mismunandi tímum. Það fer eftir magni og samsetningu matar sem borðað er, styrkleiki líkamlegrar hreyfingar o.s.frv.
Intelligent Insulin Ins-PBA-F er aðeins sjálfkrafa virkjað þegar þess er þörf. Þetta einfaldar stjórnun sjúkdóma og eyðir hættunni á óviðeigandi skömmtum.
Smart Insulin Ins-PBA-F - Fyrsta sinnar tegundar
Snjallt insúlín er ekki eina snjalla insúlínið sem er þróað, en það er það fyrsta í hliðstæðum þess sem ekki þarf að húða með sérstökum verndandi gelum eða próteinhindrunum til að hindra insúlín þegar sykur er lágur. Slíkar vörur tengjast aukinni hættu á óæskilegum aukaverkunum, þar með talið ónæmissvörun.
Ins-PBA-F er með hala úr fenýlbórsýru (PBA), sem við venjulegt sykurmagn binst virka insúlínstaðinn og hindrar verkun þess. En þegar sykurmagnið hækkar binst glúkósa fenýlbórónsýru, þar af leiðandi losnar virki staður hormónsins og það byrjar að virka.
Prófessor Chow sagði: „Ins-PBA-F okkar uppfyllir raunverulega skilgreininguna„ snjallt insúlín, “vegna þess að sameindin sjálf bregst við sykurmagni. Þetta er það fyrsta sinnar tegundar. “
Fjármunir til að þróa snjallt insúlín voru veittir af bandarísku þjóðháskólunum, Juvenile Diabetes Foundation, Harry Helmsi Charity Foundation og Tayebati Family Foundation.
Hvað er hormónajafnvægi?
Þetta er hlutfall hormóna sem þú getur stjórnað efnaskiptaferlum í líkamanum. Ef læknirinn þekkir hormónajafnvægið þitt hjálpar þetta honum að ákvarða nákvæmlega hvar í líkamanum fitufall safnast meira upp og hvar minna.
Þegar stig estradíóls, svo og testósteróns og skjaldkirtilshormónsins T3 (í frjálsu formi) er endurreist í líkamanum, stuðlar það að því að ónæmi insúlíns hverfur smám saman.
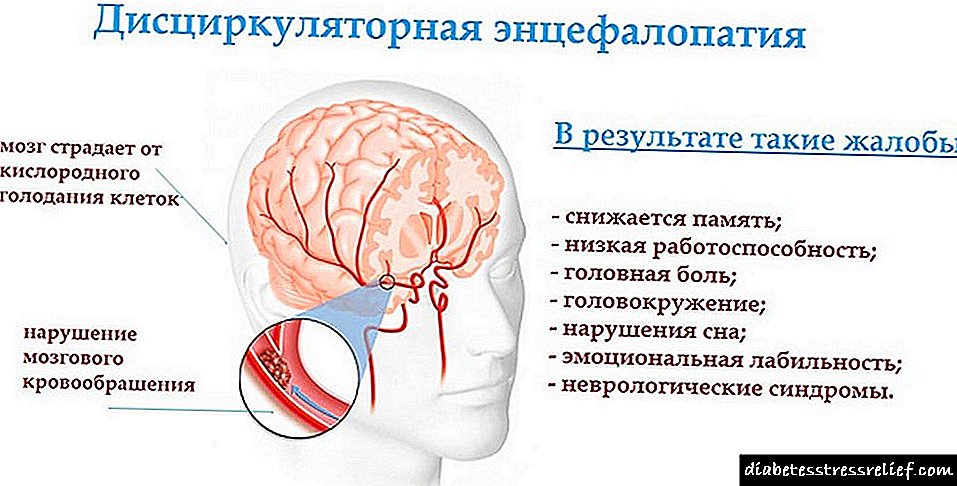
Ef skýringin á þessum sjúkdómi er einföld, þá er þetta meinafræði þar sem, vegna bilunar í brisi, eða þegar viðtakarnir fyrir
truflast efnaskiptaferlar í líkamanum. Þetta ástand leiðir til aukningar á blóðsykri og brot á fitusamsetningu þess.
Í þessu tilfelli verður glúkósa í blóði að vera stöðugt til staðar - án þess væri lengd heilans reiknuð út í nokkrar mínútur. Vegna þess að glúkósa í blóði er mikilvægt.
Hins vegar getur aukning þess til langs tíma einnig valdið truflunum sem geta þróast með árunum og leitt til óafturkræfra afleiðinga.
Hvers vegna er hár blóðsykur skaðlegur?
Blóðsykur ætti að vera á bilinu 3,3 - 6,6 mmól / L. Komi til lækkunar á blóðsykri neitar heili okkar að starfa - sem leiðir til syfju, meðvitundarleysis og í sumum tilvikum til dáleiðslu dá.
Með aukningu á blóðsykri hefur það síðarnefnda eitrað áhrif. Hækkað magn glúkósa veldur því að veggir í æðum þykkna og missa mýkt þeirra.
Brot í æðarveggnum leiða til truflunar á öllu öndunarferli. Málið er að í gegnum þykknaðan vegg skipanna eru efnaskiptaferlar ákaflega erfiðar.
Þess vegna eru súrefni og næringarefni leyst upp í blóði og eru einfaldlega ekki afhent viðtakandanum - vefjum líkamans og þeir eru skortir.
Tegundir sykursýki
Reyndar sameinar hugmyndin um sykursýki nokkra algenga sjúkdóma, þar sem brot á insúlín eru og tilheyrandi breytingar á efnaskiptaferlum líkamans. Eins og er er venjan að einangra sykursýki af tegund 1 og tegund 2 - þessi aðskilnaður er réttlætanlegur, þar sem ákvörðun um tegund sykursýki gerir þér kleift að ávísa árangursríkri meðferð.
Áður en litið er á tegundir sykursýki er nauðsynlegt að skilja líffærafræði og lífeðlisfræði manna.
Hvert er hlutverk brisi?

Svo eru svæði í brisi sem kallast hólmar (insúlín), þessi svæði í brisi innihalda beta frumur sem mynda insúlín. Fylgst er náið með beta-frumum með sérstökum viðtökum fyrir blóðsykursgildi.
Með hækkun á glúkósagildum vinna þeir í aukinni stillingu og losa meira insúlín í blóðrásina. Með glúkósastig á bilinu 3,3-6,6 mmól / L virka þessar frumur í aðalstillingunni - viðhalda grunnþéttni insúlín seytingar.
Hvert er hlutverk insúlíns?
Hvernig á að skilja að einstaklingur þrói sykursýki?
Nauðsynlegt er að mæla magn glúkósa og insúlíns 2 klukkustundum eftir að borða - þetta er besta leiðin til að ákvarða tilhneigingu líkamans til að þróa sykursýki.
Ef glúkósinn í líkamanum er frá 140 til 200 einingar (einni klukkustund eftir að borða) - er hættan á sykursýki mjög mikil. Upphafsstig þess er mögulegt.
Ef glúkósastigið eftir að hafa borðað er frá 140 til 200 einingar (en ekki meira) - þá er þetta sykursýki.
Þú þarft að hafa samband við innkirtlafræðing til að fá skoðun.
Athugaðu að mismunandi rannsóknarstofur geta haft mismunandi tíðni til að ákvarða glúkósa og insúlínmagn. Þess vegna skaltu leita til læknisins á hvaða stigi þú ættir að hafa áhyggjur og hefja meðferð.
Hver er hættan á konu með mikla glúkósa?
Veistu að þetta er alvarlegt: samkvæmt læknisfræðilegum rannsóknum er hætta á blóðsykri jafnvel lítillega aukin í blóðsykri.
Ef fastandi glúkósa hækkar um meira en 126 einingar og stöðugt glúkósastig nær 200 einingar eða meira, getur það verið banvænt.
Til marks um þróun sykursýki má gefa til kynna með glúkósastigi 2 klukkustundum eftir máltíð sem er meira en 200 mg / dl.
Einkenni og merki um sykursýki
Þess ber að geta að í flestum tilvikum er ekki vart við klíníska mynd af sykursýki hjá flestum sjúklingum. Í grundvallaratriðum eru til ósértæk einkenni sem ekki neyða sjúklinginn til að leita til læknis tímanlega.
• Stöðugur þorsti
• Tíð þvaglát án nýrna- eða þvagfærasjúkdóms
• Stutt eða langt tímabil skert sjónskerpa
húð og slímhúð
En fyrir þessi einkenni ein og sér er ómögulegt að greina sykursýki, rannsóknarstofupróf eru nauðsynleg.
Einkenni rannsóknarstofu sykursýki
Upprunalega greiningin er byggð á tveimur prófum: að ákvarða fastandi blóðsykur og ákvarða glúkósa í þvagi.
Blóðpróf fyrir glúkósa er norm og meinafræði. Venjulega getur blóðsykur verið á bilinu 3,3 - 6,6 mmól / L.
Eftir að hafa borðað getur sykurmagnið hækkað tímabundið, en eðlilegt gildi þess á sér stað innan 2 klukkustunda frá því að borða. Þess vegna getur greining á blóðsykri yfir 6,6 mmól / l gefið vísbendingu um sykursýki eða villur á rannsóknarstofu - það geta ekki verið aðrir kostir.
Þvagpróf fyrir glúkósa er áreiðanleg greiningarstofuaðferð til að greina sykursýki. Hins vegar getur skortur á sykri í þvagi ekki verið vísbending um fjarveru sjúkdómsins.
Á sama tíma bendir tilvist sykurs í þvagi á frekar alvarlegan gang sjúkdómsins með blóðsykursgildi sem er að minnsta kosti 8,8 mmól / L. Staðreyndin er sú að nýrun, þegar síað er í blóði, hefur getu til að skila glúkósa frá aðal þvagi aftur í blóðrásina.
Hins vegar, ef styrkur glúkósa í blóði fer yfir ákveðin gildi (nýrnaþröskuldur), er glúkósa áfram að hluta til í þvagi. Það er með þessu fyrirbæri sem flest einkenni sykursýki tengjast - aukinn þorsti, aukin þvaglát, þurr húð, mikil þyngdartap vegna ofþornunar.
Málið er að glúkósa sem er leyst upp í þvagi, vegna osmósuþrýstings, dregur vatn með sér og leiðir til einkenna sem lýst er hér að ofan. .
Hvernig á að ákvarða að glúkósa er ekki í lagi?
Þú verður að mæla magn þess á tímabilinu þegar þú hefur ekki fengið morgunmat á morgnana. Eftir síðustu máltíð ættu að líða að minnsta kosti 12 klukkustundir. Ef glúkósastigið er frá 65 til 100 einingar er þetta eðlilegur vísir.
Sumir læknar halda því fram að aukning um 15 einingar til 115 eininga sé viðunandi norm.
Varðandi nýlegar rannsóknir, halda vísindamenn því fram að hækkun glúkósa í meira en 100 mg / dl sé skelfilegt einkenni.
Þetta þýðir að fyrstu stig sykursýki geta þróast í líkamanum. Læknar kalla þetta ástand glúkósaóþol líkamans.
Þetta er miklu erfiðara en að ákvarða glúkósagildi því insúlínhraði getur verið mismunandi. Við munum kynna þér meðaltal insúlíns.
Greining á insúlínmagni sem framkvæmd er á fastandi maga er 6–25 einingar. Magn insúlíns 2 klukkustundum eftir að borða nær venjulega 6-35 einingum.
Í sumum tilfellum gefur greining á hækkuðum blóðsykri eða greining á sykri í þvagi ekki lækninum nægar vísbendingar til að greina og ávísa fullnægjandi meðferð. Til að koma fram fullkomnari mynd af öllu sem gerist í líkama sjúklingsins eru viðbótarrannsóknir nauðsynlegar.
Þessar rannsóknir munu hjálpa til við að greina tímalengd hækkaðs blóðsykursgildis, insúlínmagns þar sem brot er á umbrotum kolvetna, greina tímanlega myndun asetóns og gera tímanlegar ráðstafanir til að meðhöndla þetta ástand.
• glúkósaþolpróf
• Ákvörðun á insúlínmagni í blóði

• Ákvörðun á magni asetóns í þvagi
• Ákvörðun á glúkósýleruðu blóðrauða í blóði
• Ákvörðun magns frúktósamíns í blóði
Glúkósaþolpróf
Það er gert til að koma í ljós hvernig brisi vinnur við álagsskilyrði, hver er varasjóður þess. Þessi skoðun gerir þér kleift að skýra tegund sykursýki, bera kennsl á falin form sykursýki (eða svokallað prediabetes) og hjálpar til við að ávísa bestu meðferðaráætlun fyrir sykursýki.
Undirbúningur fyrir prófið þarf að hafa samband við læknaskrifstofuna á morgnana á fastandi maga (síðasta máltíðin ætti að vera að minnsta kosti 10 klukkustundir fyrir skoðunina). Stöðva ætti notkun lyfja sem hafa áhrif á blóðsykursgildi fyrirfram.
Fyrirkomulag vinnu og hvíldar, næring, svefn og vakandi ætti að vera sú sama. Á skoðunardegi er bannað að borða mat, vökva sem innihalda sykur og lífræn efnasambönd.
Þú getur borðað morgunmat í lok prófsins.
1. Sýnataka í blóði til að ákvarða magn glúkósa fyrir hleðslu á glúkósa. Ef blóðsykursgildi eru yfir 6,7 mmól / l er prófið ekki framkvæmt - þetta er ekki nauðsynlegt. Í þessu tilfelli er brot á efnaskiptum ferli augljóst.

2. Sjúklingnum er boðið að drekka glas (300 ml) af vökva með 75gr uppleystu í þeim innan 10 mínútna. glúkósa.
3. Tekin er röð blóðsýna til að ákvarða magn blóðsykurs einni klukkustund eftir inntöku glúkósa og önnur skoðun eftir 2 klukkustundir. Í sumum tilvikum er blóðprufu vegna glúkósa framkvæmd 30, 60, 90 og 120 mínútum eftir inntöku glúkósa.
4. Túlkun niðurstaðna - fyrir þetta er hægt að búa til línurit yfir breytingar á styrk glúkósa meðan á prófun stendur. Við kynnum þér forsendur fyrir túlkun niðurstaðna.
• Venjulega ætti magn blóðsykurs áður en vökvinn er tekinn að vera minna en 6,7 mmól / l og eftir 30-90 mínútur eftir að stigið var tekið ætti ekki að vera hærra en 11,1 mmól / l, eftir 120 mínútur, ætti gildi rannsóknarstofuþátta að vera eðlilegt við lægra stig 7,8 mmól / L
• Ef blóðsykur fyrir próf var undir 6,7 mmól / l, eftir 30-90 mínútur, var vísirinn hærri en 11,1 mmól / l, og eftir 120 mínútur lækkaði hann í gildi undir 7,8 mmól / l, þá bendir þetta til lækkun á glúkósaþoli.
Slíkir sjúklingar þurfa viðbótarskoðun. • Ef blóðsykursgildi fyrir prófun var undir 6,7 mmól / l, eftir 30-90 mínútur, var vísirinn hærri en 11,1 mmól / l, og eftir 120 mínútur lækkaði hann ekki í gildi undir 7,8 mmól / l, þá vísbendingar benda til þess að sjúklingurinn sé með sykursýki og hann þarfnast viðbótar skoðana og eftirlits hjá innkirtlafræðingi.
Ákvörðun insúlínmagns í blóði, insúlínhraði.
Insúlín í blóði ákvarðast á fastandi maga. Í þessu tilfelli er nauðsynlegt að útiloka neyslu allra lyfja sem hafa áhrif á magn þessa hormóns, til að lifa eðlilegum lífsstíl: næring, vinna og hvíld.
Venjulegt fastandi insúlínmagn er á bilinu 3 til 28 mcU / ml.
Aukning á þessum gildum getur bent til tilvist sykursýki eða efnaskiptaheilkenni. Hækkað insúlínmagn með hækkuðu glúkósagildi er einkennandi fyrir sykursýki II a. Við meðferð þess hafa efnablöndur sem ekki eru insúlín, mataræði og þyngdarjöfnun best áhrif.
Ákvörðun á asetónmagni í þvagi
Brot á umbrotum glúkósa leiðir til þess að til þess að fullnægja orkuþörf líkamans er kveikt á að skipta miklu magni af fitu og það leiðir til aukningar á ketónlíkamum og asetoni í blóði. Aseton hefur eituráhrif á líkamann, vegna þess að nýrun reyna í örvæntingu að skilja það út með þvagi, lungun skiljast út með útöndunarlofti.
Til að ákvarða aseton í þvagi er nauðsynlegt að nota sérstaka prófstrimla sem breyta lit þeirra við snertingu við aseton í þvagi.
Greining asetóns í þvagi bendir til slæmrar virkni sjúkdómsins, sem krefst snemma heimsóknar til læknisins af innkirtlafræðingnum og brýnna ráðstafana.
Meðferð við sykursýki, þyngdartapi í sykursýki, mataræði fyrir sykursýki, blóðsykurslækkandi lyf, insúlín.
Til að stjórna sykursýki er mikilvægt að ákvarða tegund sykursýki. Það er ekki erfitt að ákvarða meðferðaraðferðir hjá sjúklingum með annarri tegund sykursýki - ef aðalástæðan fyrir aukningu á sykri er minnkað insúlínmagn, þá verður að auka það með hjálp lyfja sem virkja virkni beta-frumna í brisi, í sumum tilvikum er nauðsynlegt að setja viðbótarmagn af insúlíni utan frá.
Með sykursýki af tegund 2 þarf heildstæðari nálgun: þyngdartap,
, notkun sykurlækkandi lyfja, insúlín sem síðasta úrræði.
1. Samræming blóðsykurs í langan tíma. Að koma í veg fyrir að hægt sé að þróa fylgikvilla sem eru hægt og rólega (sjónukvilla af völdum sykursýki, æðakölkun, öræðasjúkdómur, taugasjúkdómar) .3. Forvarnir gegn bráðum efnaskiptasjúkdómum (blóðsykurs- eða blóðsykursjakki, ketónblóðsýring).
Aðferðir og leiðir til að ná þessum markmiðum við meðhöndlun á ýmsum tegundum sykursýki eru mjög mismunandi.
Þyngdartap sykursýki
Eins og stendur er óhætt að segja að ofþyngd sé einn helsti tilhneigandi þátturinn í þróun sykursýki af tegund 2. Þess vegna er fyrst og fremst þörf á eðlilegri líkamsþyngd til meðferðar á þessari tegund sykursýki.

Hvernig á að staðla þyngd þína í sykursýki? Mataræði Virkur lífsstíll = æskileg útkoma.
Blóðsykursfall og dá vegna blóðsykursfalls
Þetta eru skrefin í einu ferli. Málið er að miðtaugakerfið, ólíkt öðrum vefjum líkamans, vill ekki vinna á glúkósa nema fyrir það - það þarf aðeins glúkósa til að fylla orkuþörf.
Í sumum tilvikum, með ófullnægjandi mataræði, meðferðaráætlun fyrir notkun insúlíns eða sykurlækkandi lyfja, er lækkun á glúkósastigi undir mikilvægri tölu 3,3 mmól / L möguleg. Við þetta ástand birtast alveg sérstök einkenni, sem krefjast tafarlausra aðgerða til að útrýma þeim.
Einkenni blóðsykursfalls: • Svitamyndun • Aukin matarlyst, ómótstæðileg hvöt til að borða eitthvað birtist augnablik • Hröð hjartsláttur • Dauði varir og tungutími • Veikt styrkur athygli • Tilfinning um almenna máttleysi • Höfuðverkur • Skjálfti í útlimum • Sjónskerðing
Ef þú tekur ekki tímanlegar ráðstafanir meðan á þessum einkennum stendur getur verið alvarleg skerðing á heila með meðvitundarleysi. Meðferð við blóðsykurslækkun: Taktu áríðandi hvaða vöru sem er með meltanlegum kolvetnum með hlutfallinu 1-2 brauðeiningar í formi safa, sykurs, glúkósa, ávaxtar, hvíts brauðs.
Með alvarlegri blóðsykurslækkun geturðu sjálf ekki hjálpað þér, því miður þar sem þú ert í meðvitundarlausu ástandi. Aðstoð utan frá ætti að vera eftirfarandi: • snúðu höfðinu til hliðar til að koma í veg fyrir kvöl • ef það er til glúkagonlausn, verður að gefa það í vöðva eins fljótt og auðið er.
• Þú getur sett sykurstykki í munn sjúklingsins - í bilinu milli slímhúðar kinnar og tanna. • Hugsanlegt er að gefa glúkósa í bláæð í bláæð.
• Hringja þarf í sjúkrabíl með dáleiðslu dá.
Blóðsykurshækkun, blóðsykursfall dá, ketónblóðsýring
Brot á læknisfræðilegum ráðleggingum, ófullnægjandi notkun insúlíns og lélegt mataræði getur leitt til smám saman hækkunar á blóðsykri. Þetta getur stuðlað að alvarlegri ofþornun.
Og ásamt vökvanum í þvagi, skiljast þau blóðsölt sem nauðsynleg er fyrir líkamann út. Ef þú hunsar merki líkamans í langan tíma sem bendir til framvindu sykursýki, getur þurrkandi dá komið fram.
Ef þú ert með einkennin sem lýst er hér að ofan, ef þú hefur fundið asetón í þvagi eða lyktar það, þá ættir þú strax að leita aðstoðar innkirtlalæknis læknisins til að aðlaga skammtinn af insúlíni og gera ráðstafanir til að endurheimta saltajafnvægi líkamans.
Svefneftirlit
Stöðugt eftirlit með glúkósa hefur þann kost að við getum veitt upplýsingar um sykurmagn jafnvel meðan þú sefur.
Ef þú sameinar næringu, hreyfing - stöðugt eftirlit með glúkósa getur hjálpað til við að draga úr þeim tíma sem þú eyðir með miklum eða lágum sykri.
Jæja, nú skulum við ræða nánar um hvert og eitt.
Freestyle Libre.
Abbott Freestyle Libre hefur orðið í grundvallaratriðum nýtt hugtak á sviði glúkósaeftirlits, sem gefur miklu meiri upplýsingar en einföld mæling á blóðsykri. Freestyle Libre er hagkvæmari en annað stöðugt eftirlit með glúkósa. Freestyle Libre veitir skjótt eftirlit með glúkósa, sem er framkvæmt með skönnun skynjarans, frekar en stungur á fingrum.
Einn eiginleiki sem CGM hefur sem Freestyle Libre skortir er skortur á viðvörunarmerki um að glúkósa sé of lágt.
Vinsamlegast hafðu í huga að skynjarinn les ekki glúkósastigið í blóði, heldur glúkósastigið í millifrumuvökvanum.Þessi vökvi er eins konar geymi næringarefna, þar með talið glúkósa, fyrir frumur líkamans. Öll stöðug eftirlitskerfi með glúkósa nota þessa tilteknu aðferð til að mæla sykurmagn.
Þrátt fyrir þá staðreynd að magn sykurs sem mældur er í millifrumuvökvanum er á margan hátt nálægt mælingu á blóðsykri, þá er stundum lítill munur. Mismunur á ábendingum getur aðeins verið marktækur við blóðsykursfall eða blóðsykurshækkun. Af þessum sökum er mælt með því að framkvæma blóðsykurspróf allan daginn til að athuga hvort nákvæmni sé gerð og gert blóðprufu ef þú heldur að skynjarinn hafi rangt fyrir sér.
Tæknilýsing (lesandi)
- Útvarpsbylgjur: 13,56 MHz
- Gagnaport: Micro USB
- Mælisvið blóðsykurs: 1,1 til 27,8 mmól / l
- Mælikvið blóðketóna: 0,0 til 8,0 mmól / l
- Rafhlöður: 1 Li-ion rafhlaða
- Rafhlaða líf: 7 daga venjuleg notkun á hleðslu
- Þjónustulíf: 3 ára dæmigerð notkun
- Mál: 95 x 60 x 16 mm
- Þyngd: 65g
- Rekstrarhiti: 10 ° til 45 ° C
- Geymsluhitastig: -20 ° C til 60 ° C
Freestyle Navigator
Abbott Freestyle Navigator er stöðug glúkósavöktun (CGM) sem samanstendur af skynjara sem festist við líkamann, sendinn og móttakarann. Skipt er um Freestyle Navigator með nýrri Freestyle Navigator 2.
Skynjarinn er settur upp með sérstöku inntakstæki. Skynjarinn og sendinn eru venjulega settir á magann eða aftan á upphandleggnum.
Inntakstæki
Inntakstækið gerir þér kleift að setja skynjarann á staði sem önnur CGM-tæki geta ekki sett upp vegna takmarkana á uppsetningu. Þetta er vegna þess að sumar þeirra eru stórar, sumar þurfa ákveðinn uppsetningarhorn.
Móttakarinn fyrir FreeStyle Navigator er ekki insúlíndæla (eins og á við um Medtronic CGM og Animas Vibe kerfin), en sjálfstæða einingin getur gert blóðsykurspróf, sem gerir það auðvelt að kvarða CGM.
FreeStyle Navigator þarfnast 4 kvörðunarprófa sem ætti að framkvæma um það bil 10, 12, 24 og 72 klukkustundum eftir að skynjarinn er settur upp.
CGM mun láta þig vita þegar kvörðunarpróf er krafist.
Að minnstu gögnum
Móttakarinn birtir línurit sem sýnir núverandi aflestur á hverri mínútu. Vinsamlegast hafðu í huga að móttakarinn verður að vera innan 3 metra frá sendinum til að halda áfram að afla gagna.
Þú getur séð línuritið, núverandi lestur sem tölu (til dæmis 8,5 mmól / L), eftir það er ör sem gefur til kynna hvar glúkósastigið breytist - upp eða niður.
Að innihaldinu
Freestyle Navigator
Abbott Freestyle Navigator er stöðug glúkósavöktun (CGM) sem samanstendur af skynjara sem festist við líkamann, sendinn og móttakarann. Skipt er um Freestyle Navigator með nýrri Freestyle Navigator 2.
Skynjarinn er settur upp með sérstöku inntakstæki. Skynjarinn og sendinn eru venjulega settir á magann eða aftan á upphandleggnum.
Inntakstæki
Inntakstækið gerir þér kleift að setja skynjarann á staði sem önnur CGM-tæki geta ekki sett upp vegna takmarkana á uppsetningu. Þetta er vegna þess að sumar þeirra eru stórar, sumar þurfa ákveðinn uppsetningarhorn.
Móttakarinn fyrir FreeStyle Navigator er ekki insúlíndæla (eins og á við um Medtronic CGM og Animas Vibe kerfin), en sjálfstæða einingin getur gert blóðsykurspróf, sem gerir það auðvelt að kvarða CGM.
FreeStyle Navigator þarfnast 4 kvörðunarprófa sem ætti að framkvæma um það bil 10, 12, 24 og 72 klukkustundum eftir að skynjarinn er settur upp.
CGM mun láta þig vita þegar kvörðunarpróf er krafist.
Að minnstu gögnum
Móttakarinn sýnir línurit sem sýnir núverandi aflestur á hverri mínútu. Vinsamlegast hafðu í huga að móttakarinn verður að vera innan 3 metra frá sendinum til að halda áfram að veita gögn.
Þú getur séð línuritið, núverandi lestur sem tölu (til dæmis 8,5 mmól / L), eftir það er ör sem gefur til kynna hvar glúkósastigið breytist - upp eða niður.
Skynjari gögn
- Mælissvið: 1,1 til 27,8 mmól / l
- Líf skynjara: Allt að 5 dagar
- Rekstrarhiti húðflatar: 25 til 40 ° C
Gagnasendir
- Stærð: 52 x 31 x 11 mm
- Þyngd: 14 g (rafgeymir innifalinn)
- Rafhlaða líf: Um það bil 30 dagar
- Vatnsheldur: getur verið í vatni í allt að 30 mínútur á 1 metra dýpi
Móttakandi gagna
- Stærð: 63 x 82 x 22 mm
- Þyngd: 99g (með 2 AAA rafhlöðum)
- Rafhlöður: AAA x2 rafhlöður
- Rafhlaða líf: 60 daga venjuleg notkun
- Test Strips: Freestyle Light
- Tími fyrir niðurstöðu: 7 sekúndur
Stýrikerfi og geymsluaðstæður
- Rekstrarhiti: 4 ° til 40 ° C
- Rekstur og geymsluhæð: sjávarmál allt að 3.048 m
Að innihaldinu
Sendandi:
- Stærð: 32 x 31 x 11 mm
- Rafhlöður: ein litíum CR2032 rafhlaða
- Rafhlaða endingartími: Allt að 1 árs venjuleg notkun
- Þráðlaust svið: Allt að 3 metrar
- Stærð: 96 x 61 x 16 mm
- Minni gögn: 60 daga venjuleg notkun
- Rafhlöður: ein endurhlaðanleg 4,1 litíumjónar rafhlaða
- Rafhlaða endingartími: Allt að 3 daga venjuleg notkun
- Test Strips: Freestyle Light
- Hematocrit: 15 til 65%
- Raki: 10% til 93%
Dexcom G4 Platinum CGM
Platinum G4 er stöðugur glúkósamælir Dexcom (CGM). Platinum G4 inniheldur lítinn skynjara sem festist við líkamann og fylgist með glúkósastigi með 5 mínútna millibili yfir daginn með mikilli nákvæmni.
G4 Platinum er með fjölda sérhannaðar viðvaranir til að láta þig vita þegar glúkósastig hækkar eða lækkar hratt eða of hátt eða lágt.
Dexcom G4 pallurinn er í boði fyrir fullorðna og börn frá 2 ára aldri.
Lögun og ávinningur af Dexcom G4 Platinum pallinum
- Glúkósalestur á 5 mínútna fresti
- Mikil nákvæmni
- Móttakarinn er með litaskjá - hjálpar til við að skilja árangur og þróun í fljótu bragði
- Viðvörun með háu eða lágum glúkósa
- Viðvaranir um hratt hækkandi eða lækkandi glúkósa
- Sendandi sem er fær um að senda lestur til móttakara allt að 6 m
- Skynjarar samþykktir til notkunar allt að 7 daga
- Stefnuaðlögun með Animas Vibe insúlíndælu
- Nútíma hönnun
G4 Platinum móttakarinn er með glæsilega, svörtu, nútímalegu hönnun sem myndi ekki líta út fyrir að vera við hliðina á MP3 spilara. Það er áberandi þynnri en Seven Plus og 30% léttari.
G4 Platinum sýnir graf yfir glúkósastig og gerir það á litaskjá. Skjárinn inniheldur einnig klukkustundamerkingar, sem gerir það skýrara en Seven Plus.
Aukin nákvæmni
G4 Platinum er jafnvel nákvæmari en fyrri CGM Seven Plus. G4 Platinum er 20% nákvæmari fyrir allar niðurstöður og 30% nákvæmari fyrir niðurstöður undir 3,9 mmól / L.
Eins og með önnur CGM-kerfi ætti að nota G4 sem aðstoðarmann við mælinn og ekki til að skipta honum alveg út. Nákvæmni G4 krefst kvörðunar á blóðsykri á 12 klukkustunda fresti.
G4 Platinum hefur fjölda gagnlegra viðvarana og viðvarana, þar á meðal:
Hve langt er líf skynjaranna og sendisins?
Hægt er að nota G4 skynjara í allt að 7 daga, eftir það þarf að skipta um þá. G4 Platinum móttakarinn mun einnig gefa til kynna hvort skipta þarf um skynjara fljótlega.
En skynjararnir vinna oft í meira en 7 daga, og þetta er talið kostur fyrir marga, þar sem sumir CGM-skynjarar hætta að vinna eftir tiltekinn fjölda daga.
Vinsamlegast hafðu í huga að opinber endingartími skynjaranna er aðeins 7 dagar, svo viðbótarnotkun er notkun, á eigin ábyrgð og hættu svo að segja.
Fjöldi fólks sem notaði Dexcom skynjara fyrstu 7 dagana skoðaði reglulega nákvæmni skynjaranna gagnvart niðurstöðum prófsins fyrir blóðsykursgildi og greindu frá mikilli nákvæmni. Líftími sendibúnaðarins er 6 mánuðir áður en skipta þarf um sendinn.
Upplýsingar um glúkósa í rauntíma
Í þessu kerfi er einnig móttakari notaður, sem hefur skjá sem sýnir þróun og upplýsingar um glúkósa í rauntíma. Gögn eru send frá skynjaranum á fimm mínútna fresti.
Niðurstöður prófanna, þú sérð í formi línurits, það gefur til kynna hvort glúkósastig þitt breytist upp eða niður. Það hjálpar þér að bregðast við: fá þér bit til að hækka blóðsykurinn, eða sprautaðu insúlín til að forðast blóðsykurshækkun.
Medtronic Enlite skynjari
Ef þú ert að nota Medtronic dælu og þú þarft stöðugt eftirlitskerfi, þá er líklegt að fyrsta val þitt sé Enlite skynjari.
Athugaðu að hæfileikinn til að mæla glúkósa er aðeins einn af þremur meginþáttum CGM kerfisins. Til að ná hámarks CGM virkni notar Enlite eftirfarandi:
Uppsetning skynjara
Skynjarar eru tiltölulega auðvelt að setja upp þökk sé flytjanlegur tæki sem setur Enlite skynjara með aðeins tveimur smellum á hnappinn og lágmarks læti. Enlite skynjarinn er mjög rólegur og venjulega sársaukalaus.
Rannsóknir á nákvæmni Enlite skynjara hafa sýnt að nákvæmni MARD (meðaltals hlutfallslegs mismunur) er 13,6%, sem er áreiðanlegt og mikil nákvæmni.
Rannsóknir hafa einnig sýnt að Enlite skynjarar veita 93,2% blóðsykursfallshlutfall.
Medtronic Guardian REAL-Time System
Guardian REAL-Time System er Medtronic sjálfstætt stöðugt glúkósavöktunarkerfi (CGM), hannað til notkunar fyrir fólk með margar daglegar inndælingar.
Eins og með önnur CGM, samanstendur Guardian REAL-Time kerfið af þremur meginþáttum: glúkósa skynjari sem er festur á líkamann, sendandi til að tengjast skynjara og skjár sem fær þráðlaus gögn frá sendinum.
Vinsamlegast athugið: ef dælan er á, mundu að Medtronic dælur innihalda bein samþættingu við Medgronic CGM skynjara og sendara og geta veitt þér betri lýsingu en að hafa sérstakt CGM kerfi.
Ósýnileg insúlínaðferð
Ef þú spilar íþróttir og stjórnar um leið stigi hormóna með hjálp hormónaprófa mun þetta auðvelda flutning glúkósa í vöðvavef og stig hans í blóði lækkar verulega, sem þýðir að þú munt forðast umfram fitufitu vegna glúkósa.
Íþróttaæfingar ásamt réttmótuðum matseðli munu einnig hjálpa til við að losna við þróun insúlínviðnáms, það er, höfnun insúlíns í líkamanum.
Við æfingu er umfram vöðvafita brennt og orka skilað til vöðvafrumna í staðinn. Það stuðlar að efnaskiptum
Hvað þýðir glúkósaóþol og hvernig á að bregðast við því?
Þegar það er of mikið af glúkósa í blóði er erfitt að stjórna því. Og glúkósaóþol getur myndast í líkamanum. Fyrir vikið er einstaklingur einnig í hættu á að fá sykursýki.
Læknar geta fyrst greint „blóðsykursfall“ - þetta er lítið magn glúkósa í blóði. Minna en venjulega þýðir minna en 50 mg / dl. Þó að það séu aðstæður þar sem einstaklingur er með eðlilegt glúkósastig, þá eru stökk frá háu til of lágu glúkósa, sérstaklega eftir að hafa borðað.
Glúkósa nærir heilafrumurnar og gefur henni nauðsynlega orku til að vinna. Ef glúkósa er framleidd eða er minni en venjulega, leiðbeinir heilinn strax líkamanum.
Af hverju getur blóðsykurinn verið hár? Þegar insúlínframleiðsla hækkar lækkar glúkósa mikið. En um leið og maður er styrktur með eitthvað sætt, sérstaklega sætar kökur (kolvetni), þá getur glúkósa í blóði eftir 2-3 klukkustundir aukist verulega. Slíkar sveiflur geta valdið líkamanum óþol.
Hvað á að gera?
Brýn þörf á að breyta matseðlinum. Útiloka frá því þungt kolvetnafæði, hveiti. Innkirtlafræðingur mun hjálpa til við þetta. Það getur einnig hjálpað til við að takast á við hungurárásir, sem eiga sér stað með miklum lækkun á blóðsykursgildum.
Hafðu í huga að slíkt ástand (aukin matarlyst, uppsöfnun líkamsfitu, þyngd sem þú getur ekki stjórnað) eru ekki aðeins merki um þunglyndi, eins og það getur sagt þér á heilsugæslustöðinni. Ef þú ert í þessu ástandi getur þú byrjað að meðhöndla þig með þunglyndislyfjum, það getur leitt til enn skaðlegri afleiðinga.
Þetta geta verið einkenni blóðsykurslækkunar - minnkað magn glúkósa í blóði - auk glúkósa og insúlínóþol. Nauðsynlegt er að endurheimta hormónajafnvægi og koma á heilbrigðum matseðli.
Hvernig á að greina insúlínviðnám?
Til að bera kennsl á ónæmi líkamans gegn insúlíni er fyrst og fremst mikilvægt að gera próf sem sýnir svörun insúlíns við glúkósa. Meðan á þessu prófi stendur mun læknirinn geta ákvarðað magn glúkósa í blóði og hvernig það breytist á 6 klukkustunda fresti.
Eftir 6 klukkustunda fresti er insúlínmagn ákvarðað. Af þessum gögnum geturðu skilið hvernig magn glúkósa í blóði breytist. Eru stór stökk í aukningu eða lækkun þess.
Hér verður einnig að taka insúlínmagn í huga. Frá því hvernig það breytist geturðu skilið hvernig insúlín bregst við glúkósa.
Ef ekki er tekið tillit til insúlínmagnsins er auðveldað þessi greining, svokallað glúkósaþolpróf. Það hjálpar til við að ákvarða aðeins hvernig líkaminn skynjar magn glúkósa í blóði og hvort hann getur stjórnað því.
En hvort lífvera hefur skynjun insúlíns er aðeins hægt að ákvarða með ítarlegri greiningu.
Ef það er of mikið af glúkósa

Með þessu ástandi líkamans geta truflanir í heila komið fram. Það er sérstaklega skaðlegt fyrir heilann þegar glúkósastigið hækkar og lækkar síðan verulega. Þá gæti kona fundið fyrir eftirfarandi einkennum:
- Kvíði
- Syfja
- Höfuðverkur
- Friðhelgi gagnvart nýjum upplýsingum
- Erfiðleikar við að einbeita sér
- Ákafur þorsti
- Tíð rúllur á salerni
- Hægðatregða
- Verkir í þörmum, magi
Blóðsykursgildi yfir 200 einingar eru einkenni blóðsykurshækkunar. Þetta ástand er upphafsstig sykursýki.
Glúkósa of lágt
Það getur verið lágt stöðugt eða lækkað mikið eftir að hafa borðað. Í konu fylgjast læknar með eftirfarandi einkennum.
- Meðan á æfingu stendur - sterkur og tíð hjartsláttur
- Skörp, óútskýranleg óróleiki, kvíði, jafnvel læti
- Vöðvaverkir
- Sundl (stundum til ógleði)
- Kviðverkir (í maga)
- Mæði og ör öndun
- Munnur og nef geta verið dofin
- Fingrar á báðum höndum geta líka dofnað
- Ómáttur og vanhæfni til að muna, minnið fellur niður
- Skapsveiflur
- Tearfulness, truflanir
Fyrir utan þessi einkenni, hvernig geturðu annars skilið að þú hafir lítið eða mikið magn af glúkósa og insúlíni?
Hvernig á að ákvarða magn insúlíns í líkamanum?
Þetta er miklu erfiðara en að ákvarða glúkósagildi því insúlínhraði getur verið mismunandi. Við munum kynna þér meðaltal insúlíns.
Greining á insúlínmagni sem framkvæmd er á fastandi maga er 6–25 einingar. Magn insúlíns 2 klukkustundum eftir að borða nær venjulega 6-35 einingum.
Áhættuhópar
Ef kona er með mikið insúlínmagn í fastandi maga, þá getur það þýtt að hún sé með fjölblöðru eggjastokka.
Þetta ástand getur komið fram hjá konum á tímabilinu fyrir tíðahvörf. Það getur fylgt mikil þyngdaraukning, sérstaklega í kvið og mitti.
Það þarf að þekkja og stjórna venjulegu insúlínmagni til að ná sér ekki of mikið og halda þyngdarstjórnun.
Önnur leið til að stjórna glúkósa
Taktu hormónapróf til að ákvarða glúkósa með því að nota hlutfall annarra hormóna. Sérstaklega stig blóðrauða A1C. Þetta blóðrauði veitir rauðum blóðkornum - blóðkornum súrefni.
Veistu að ef líkami þinn er ekki lengur fær um að stjórna magni glúkósa í blóði, þá mun stig blóðrauða bregðast við þessari aukningu.
Próf fyrir þetta hormón hjálpar til við að ákvarða hvort líkami þinn getur enn stjórnað glúkósa eða hefur misst þessa getu.
Prófið er svo nákvæmt að þú getur fundið nákvæmlega hvert glúkósastig þitt hefur verið undanfarna 90 daga.
Ef sykursýki hefur þegar þróast mun blóðrauðagildi þín segja þér hvort þú þarft að breyta mataræði þínu. Út frá þessu hormóni geturðu ákvarðað hvort mataræðið þitt hafi stuðlað að því að glúkósaónæmisheilkenni hefur þróast í líkamanum.
, , ,
Það er mikilvægt að vita það!
Greina skal frá taugakljúpueinkennum vegna skorts á framboði glúkósa í heila og einkenna vegna uppbótarörvunar í meltingarfærakerfinu. Þeir fyrstu koma fram af höfuðverk, vanhæfni til að einbeita sér, rugl, óviðeigandi hegðun.