Meginreglur um greiningu á insúlínháðu og ekki insúlínháðu sykursýki
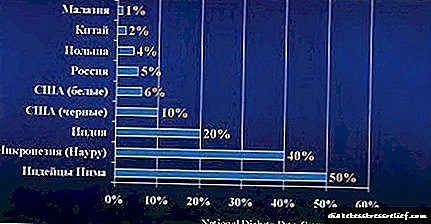
Sykursýki (sykursýki mellitus) er sjúkdómur sem orsakast af algerum eða tiltölulega insúlínskorti og einkennist af broti á öllum tegundum efnaskipta, og fyrst og fremst kolvetnaskipta. Orðið sykursýki er frá grísku. sykursýki - „Ég er að fara í gegnum eitthvað“, „ég flæðir“, orðið „mellitus“ er úr latneska orðinu „hunang“, sem gefur til kynna sætan smekk þvags í sykursýki. Sykursýki kemur fram hjá 4% fólks (í Rússlandi 1-2%) og meðal frumbyggja fjölda landa allt að 20% og hærra. Sem stendur eru um 200 milljónir einstaklinga með sykursýki í heiminum sem hafa lífslíkur styttar um 7%. Samkvæmt tölfræðinni þjáist hver fimmti aldraði af sykursýki sem er talin þriðja algengasta dánarorsökin og blindan. Helmingur sjúklinga deyr úr langvinnri nýrnabilun, 75% - vegna fylgikvilla æðakölkunar. Þeir eru tvisvar sinnum líklegri til að þjást af hjartasjúkdómum og 17 sinnum - nýrnasjúkdómur.
Fyrsta minnst á sjúkdóm sem minnir á sykursýki er frá fjórða árþúsundi f.kr. (3200 ára). Hugtakið „sykursýki“ er kynnt í bókmenntum eftir Arethius frá Kappadokíu (um 2000 ár á okkar tímum). Á XI öld lýsti Avicenna í smáatriðum einkennum „sykursjúkdóms“ og árið 1679 kallaði Thomas Willison það „sykursýki.“ Árið 1869 lýsti P. Langerhans fyrst út formfræðilegu undirlagi innkirtlastarfsemi brisi, sem er táknað með þyrpingum a- (A-), ß- (B-), δ- og PP-frumna. Flókið af öllum ofangreindum frumuþáttum, þar með talið æðum og taugakerfi, var í kjölfarið nefndur hólmar Langerhans. Í brisi mannsins eru um 1 milljón slíkra eyja með heildarmassa 1-1,5 g (0,9-3,6% af massa kirtilsins) og stærð 100-200 míkron. Hver hólm inniheldur um það bil 2.000 seytingarfrumur. Eyjarnar eru aðallega staðsettar í líkama og hala kirtilsins.
Árið 1909 kallaði Minner virka efnið í brisþykkni insúlín. Árið 1926 einangruðu Abel o.fl. það á efnafræðilega hreinu formi. F. Sanger (1956) afhjúpaði efnafræðilega uppbyggingu þess og árið 1963, ásamt Kotsoyannis og Tsang, sem voru tilbúin með tilbúnum hætti. Sem stendur fæst insúlín í iðnaðarmagni með erfðatækni. Meginhluti hólma í Langerhans - 68% eru B- eða ß-frumur, sem framleiða insúlín. Auk þeirra eru á hólmubúnaðinum A- eða α-frumur (20%) sem mynda glúkagon, svo og 5-frumur (10%, seyta sómatóstatín) og PP-frumur (2%, seytir fjölpeptíð bris). Enterochromaffin D frumur sem framleiða æðavirkni fjölpeptíð í þörmum (VIP) og serótónín finnast einnig hér.
Insúlín er prótein sem samanstendur af tveimur fjölpeptíðkeðjum, þar á meðal 51 amínósýrum (A-keðja samanstendur af 21, B-keðja af 30 amínósýru leifum), með mólmassa nærri 6000 D. Myndun þess í formi próinsúlíns á sér stað í ríbósómum. Við lífeðlisfræðilegar aðstæður hefur brisi um það bil 25 mg og dagleg þörf fyrir það er 2,5-5 mg af insúlíni. Í plasma binst það við flutnings bandvefsprótein próteinsins - C-peptíðs, og plasmainnihald þess er áætlað 400-800 nanogram á lítra (ng / l), og C-peptíðið - 0,9-3,5 ng / l . Insúlín er eyðilagt með insúlínasa eða öðrum prótýlýtískum ensímum af lýsósómum í lifur (40-60%) og nýrum (15-20%).
Í líkamanum hefur insúlín áhrif á helstu tegundir efnaskipta - kolvetni, prótein, fita og vatnssölt.
I. Hvað varðar umbrot kolvetna eru eftirfarandi áhrif insúlíns gætt:
Það virkjar ensímið hexokinasa (glúkókínasi) og kallar fram lykil lífefnafræðileg viðbrögð loftháðs og loftfirrísks sundurliðunar kolvetna - glúkósufosfórun,
Það virkjar fosfófruktókínasa og gefur fosfórýleringu af frúktósa-6-fosfati. Vitað er að þessi viðbrögð gegna mikilvægu hlutverki í aðferðum glýkólýsu og glúkónógenes.
Það virkjar glýkógen synthetasa, örvar myndun glýkógens úr glúkósa í glýkógenerískum viðbrögðum.
Það hamlar virkni fosfóenólpýruvat karboxýkínasa, hamlar lyklaviðmyndunarviðbrögðum, þ.e.a.s. umbreytingu pýruvats í fosfóínólpýruvat.
Virkir nýmyndun ediksýru úr sítrónu í Krebs hringrásinni.
Auðveldar flutning glúkósa (og annarra efna) um umfrymishimnur, sérstaklega í vefjum sem eru háðir insúlíni - fitu, vöðva og lifur.
II. Hlutverk insúlíns í stjórnun fituumbrota.
Það virkjar fosfódíesterasa, eykur sundurliðun cAMP, sem veldur hömlun á fitusundrun í fituvef.
Örvar myndun asýl-kóensíma-A úr fitusýrum og flýtir fyrir því að frumur nota ketónlíkamana.
III. Hlutverk insúlíns í stjórnun próteins umbrots:
Bætir frásog amínósýra.
Örvar próteinmyndun með frumum.
Það hindrar niðurbrot próteina.
Bælir oxun amínósýra.
IV. Hlutverk insúlíns í stjórnun á umbroti vatns-salta:
Bætir frásog kalíums í vöðvum og lifur.
Dregur úr útskilnaði natríums í þvagi.
Stuðlar að vökvasöfnun í líkamanum.
Aðgerð insúlíns á markfrumur insúlínháðra vefja byrjar með tengingu þess við sérstakan glycoprotein viðtaka. Á umfrymihimnum frumna þessara vefja eru 50000-250000 viðtökur, þó að aðeins um 10% virki í raun. Eftirfarandi atburðir þróast vegna samspils insúlíns og viðtaka:
Sáttabreytingar í viðtakanum eiga sér stað
Nokkrir viðtaka bindast saman og mynda örsöfnun,
Örsöfnunin frásogast af frumunni (viðtaka innvortis),
Eitt eða fleiri innanfrumuvökva myndast.
Við vissar aðstæður ásamt td aukningu insúlíns í blóði fækkar yfirborðs viðtökum markfrumna fyrir insúlín og frumurnar verða minna viðkvæmar fyrir insúlíni. Slík fækkun viðtakanna og lækkun á næmi þeirra fyrir insúlíni skýrir fyrirbærið insúlínviðnám (t.d. varðandi offitu og NIDDM, sjá hér að neðan).
Útskilnaður insúlíns er örvaður af mörgum umbrotsefnum og líffræðilega virkum efnum: glúkósa, mannosai, amínósýrum, sérstaklega leucíni og arginíni, bombesíni, gastríni, pancreasimini, secretin, sykursterum, glúkagon, STH, ß-adrenostimulants. Blóðsykursfall, sómatostatín, nikótínsýra, α-adrenostimulants hindra framleiðslu insúlíns. Hér vekjum við athygli á að insúlínvirkni breytist undir áhrifum insúlínhemla í blóðvökva í tengslum við albúmín (sinalbúmín), ß-lípóprótein og glóbúlín (γ-glóbúlín).
Annað brishormónið, glúkagon, er einsþráður fjölpeptíð sem samanstendur af 29 amínósýruleifum með mólmassa um það bil 3.500 D. Í hreinu formi sínu var glúkagon einangrað árið 1951 af Gede. Fastandi blóðþéttni heilbrigðs fólks er nálægt 75-150 ng / l (aðeins 40% af hormóninu er virkt). Yfir daginn er það stöðugt samstillt með α-frumum á hólmunum í Langerhans. Glúkagon seyting er hindruð af glúkósa og sómatóstatíni. Eins og fram hefur komið örvar glúkagon lípólýsu, ketogenesis, glýkógenólýsu, glúkónógenes, sem leiðir til aukinnar blóðsykurs. Mikilvægt er við stjórnun á blóðsykurshækkun er örvandi áhrif þess á insúlín seytingu - óbein örvun með blóðsykurshækkun og skjótt bein heterocellular örvun innan hólmsins. Hormónið brotnar niður í nýrum.
Verkunarháttur glúkagons er færður í virkjun með sérstökum viðtaka umfrymjuhimnna adenýlat sýklasa, aðallega í lifur og í kjölfarið aukning á innihaldi cAMP í frumunum. Þetta leiðir til glýkógenólýsu, glúkónógenes og til samræmis við blóðsykurshækkun, fitusundrun, ketogenesis og nokkur önnur áhrif.
Helstu einkenni sykursýki eru eftirfarandi:
blóðsykurshækkun (blóðsykursgildi yfir 6,66 mmól / l),
glúkósamúría (glúkósa í þvagi getur orðið 555-666 mmól / l, á dag er allt að 150 g af glúkósa síað í aðal þvag hjá heilbrigðu fólki, um 300-600 g sykursýkissjúklinga og hugsanlegt tap glúkósa í þvagi nær 300 g / dag),
fjölmigu (dagleg þvagræsing yfir 2 l, en getur orðið 12 l),
fjölsótt - (vökvainntaka meira en 2 lítrar á dag), þorsti,
blóðþurrð í blóði (meira en 0,8 mmól / l, laktatinnihald í blóði, oft 1,1-1,4 mmól / l),
blóðketóníumlækkun - aukið innihald ketónlíkams í blóði (venjulega yfir 520 μmól / l), ketonuria,
blóðfitu (há blóðfitu, oft yfir 8 g / l),
hratt þyngdartap einkennandi fyrir sjúklinga með IDDM.
lækkun á glúkósaþoli líkamans, ákvörðuð með glúkósahleðsluprófi með 75 g af glúkósa og glasi af vatni, þá er tvöfalt umfram glúkósa (allt að 11,1 mmól / l) á 60., 90. og 120. mínútu ákvörðunarinnar.
Einkenni um skert fituumbrot eru:
blóðfituhækkun (plasmalípíð yfir 8 g / l, venjuleg 4-8),
blóðketónemíumlækkun (innihald ketónlíkams í plasma er hærra en 30 mg / l eða 520 μmól / l),
kólesterólhækkun (meira en 6 mmól / l, norm 4.2-5.2),
blóðfosfólípíðskortur (meira en 3,5 mmól / l, norm 2,0-3,5),
aukning á innihaldi NEFA (meira en 0,8 mmól / l),
aukning þríglýseríða - þríglýseríðhækkun (meira en 1,6 mmól / l, normið er 0,1-1,6),
aukning á innihaldi lípópróteina (meira en 8,6 g / l, normið er 1,3-4,3).
Taldir upp vísbendingar um breytt umbrot fitu eru ekki aðeins af völdum insúlínskorts, heldur einnig vegna umfram andstæða hormóna, svo og vegna lífókaíns. Blóðfituhækkun án lípókaíns getur leitt til fitusjúkrar lifrar, sem auðveldar með:
glýkógen eyðing í lifur,
skortur á blóðfituþáttum, þar með talið lípókaíni,
sýkingar og vímuefna.
Sömu þættir leiða til ketosis, hins vegar eru strax orsakir ketosis eftirfarandi:
aukið sundurliðun ómótaðra fitusýra í lifur,
brot á nýmyndun acetóediksýru í hærri fitusýrur,
ófullnægjandi oxun ediksýru í Krebs hringrásinni,
aukin myndun ediksýru í lifur.
Ofangreindar breytingar á umbrotum fitu leiða til hraðari þróunar æðakölkun.
Brot á próteinsumbrotum. Þessir truflanir tengjast aukinni niðurbrot próteina og veikri próteinmyndun. Hömlun á nýmyndun próteina er forsenda myndunar kolvetna úr íhlutum þeirra - glúkónógenes, sem er örvuð með sykurstera og glúkagon. Próteinsamsetning plasma er trufluð:
minnkað albúmín,
styrkur globulins eykst,
eykur magn alfa-2-glýkópróteina.
Ritfræði. IDDM er talinn fjölþættur arfur. Nú er kallað á utanaðkomandi og innræna þætti sem valda IDDM sykursýki. Sykursýkisþættir eru atburðir, sem allir geta, með ákveðinni líkur, kallað fram þróun IDDM hjá burðarefnum af erfðafræðilegum eiginleikum. Veiru- og efnafræðilegir sykursýkisvaldar eru færir um að vekja sjálfsónæmisfrumuvökva af frumum frumna í líkama erfðafræðilega tilhneigðra einstaklinga með arfgenga eiginleika stjórnunar ónæmissvörunar. Ögrandi áhrif eru mikilvægust á fyrstu og tiltölulega takmörkuðu tímabili ontogenesis. Þess vegna veikjast sjúklingar með IDDM á ungum aldri.
ErfðafræðiISDM. Sem stendur eru allt að 20 mismunandi staðir á litningunum 2, 6, 10, 11, 14, 16 og 18 sem eru jákvæðir tengdir sjúkdómnum. Samræmi einlyfjandi tvíbura fer ekki yfir 30-54%. Hjá börnum nánustu ættingja með IDDM er tíðni sjúkdómsins nálægt 6%. Óvenjulegt framlag til tilhneigingar er gert af HCH genasvæðinu í stuttum armi litninga 6 milli DR staða3, DR4, Kv3,2. Talið er að tenging annars flokks HCGS próteins og IDDM skýrist af ónæmisfræðilegum aðgerðum HCGS próteina. Meðal Kákasana eru næstum 95% sjúklinga með IDDM burðarefni MHC DR mótefnavaka3, DR4 og / eða samsetningar þeirra. Alheimsmeðaltal íbúafjölda flytjenda af þessari tegund er ekki meira en 4%.
Samkvæmt nærveru erfðamerkja og einkenni sjúkdómsmyndarinnar má skipta IDDM í undirgerðir 1a og 1b. Undirgerð 1b einkennist af tíðri tilvist safns DR mótefnavaka í HCCH3 (D3) -B8-A, undirtegund 1a - með nærveru samblanda af DR4 (D4 ) -B15-A2-CW3. Samsetning 1b fylgir þróun, á bak við IDDM, á altæka sjálfsónæmis líffærasértækni á innkirtlum þar sem ekki er krafist sérstakrar ögrunar smits. Allt að 15% tilvika IDDM tilheyra þessari undirgerð. Einkenni sjálfsofnæmis gegn frumum eru viðvarandi en á sama tíma er áberandi ónæmissvörun við insúlíni ekki til. Sjálfsónæmis fjölkyrningafæð er ekki einkennandi fyrir einkenni flókið 1a og rekja má smithlutverk í meingerð. Sjálfnæmi gegn frumur í frumum er tímabundið og sjálfsónæmissvörun við insúlíni kemur alltaf sterklega fram.
Eins og bent er til er nú verið að tala um smitandi og sykursýkisvaka sem ekki smita. Meðal fyrstu eru fjölmargar tegundir vírusa: rauða hunda, bóluefni gegn hettusótt, Epstein-Barr, enterovirus Coxsackie B4 en ekki Coxsackie, reovirus, cytomegalovirus, sem á klínískt efni og tilrauna gerðir geta valdið tjóni á frumum í brisi. Sem dæmi má nefna að allt að 40% barna, sem fædd eru mæðrum, sem fengið hafa rauða hunda á þriðja þriðjungi, veikjast af IDDM fyrstu árin í fæðingunni.
Flestir sykursýkingar vírusar valda sjálfsofnæmisfrumnafjölgun let frumna. Virkni sjálfsmótefna beinist gegn frumufarma og kjarna mótefnavaka B frumna. Þessar sjálfvirku mótefnin geta bundið sömu frumuuppbyggingu og brisbólguveirur. Lymphotropic vírusar starfa sem margliða frumkvæði sjálfsofnæmisaðgerða (Epstein-Barr og mislinga vírusar) eða sem óvirkir T-bælir (afturveirur) eða örvandi T-áhrifa. Í þessu tilfelli getur sjálfsofnæmisferlið verið afleiðing af skorti á vírusum af bælingum og / eða umfram áhrifa. Á sama tíma er ónæmisfræðileg cýtólýsing í eðli sínu sýkinga hjá erfðafræðilega tilhneigingu einstaklinga.
Ögrandi hlutverk vírusa í tilurð sjálfsnæmisfrumuvökva er með interleukínum og interferónum, sérstaklega -interferoni, ef veiruskemmdir eru á brisi. Þessar frumudrepur örva tjáningu MHC mótefnavaka á keltisfrumum og koma fram sjálfstætt yfirborðsfrumuvökva mótefnavaka til síðari sjálfsnæmisfrumuvökva, svo og útliti nýfrumkvarna í viðvarandi veiruskemmdum.
Kemísk sykursýki inniheldur alloxan, þvagsýra, streptózósín, díthísón, bóluefni (nagdýraeftirlitandi lyf), albúmín úr nautgripum (hluti af kúamjólk), nítrósamín og nitrosourea (finnast í reyktum afurðum), pentamidín (meðferð við lungnabólgu). , vörur sem innihalda sýaníð matvæla (apríkósukjarnar, möndlur, afrísk rótaræktun Kassava, sem nærir um 400 milljónir Aborigines osfrv.). Reykingar og áfengi stuðla að aukningu á blásýrumagni í blóði, auka einkenni sjálfsofnæmis og stuðla að þróun hemochromatosis og brisbólgu.
Öfugt við sykursýki er lýst efnum með verndandi áhrif, svokölluðum sykursýkisvaldandi lyfjum.Meðal þeirra eru kallaðar amínósýrur sem innihalda brennistein, þar sem skortur eykur eiturhrif á sýaníð matvæla, andoxunarefni, sink (tekur þátt í útfellingu insúlíns), vítamín PP (hindrar apoptosis og drep, er notað til að meðhöndla IDDM), fjölómettaðar fitusýrur úr sjávarfangi (hindra myndun þekktra IL-1 og TNF-α).
Helstu aðferðir efnaskemmda á brisi í brisi eru interleukin háð tjáningu fjarverandi eðlilegur á himnunni í frumum DR próteina, sjálfsofnæmisbreyting og sjálfvirkt ofnæmiaf völdum kross eða algengra mótefnavakandi áhrifa, og ónæmissvörun við tjáningu nýrungavegna eyðingar frumna. Á sama tíma er mögulegt að bæla útbreiðslu клеток frumna með frumu mótefnum og miðlum sjálfsofnæmisbólgu.
Þegar við tökum saman ofangreint varðandi ónæmisferli IDDM, bendum við á þær helstu. Þetta er í fyrsta lagi ofnæmisinsúlín sem orsakast af frumudrepandi T-eitilfrumum (frumu-miðluðum tegund ofnæmis) vegna tjáningar á клеток-frumum á himnunni af cells frumum sem eru fjarverandi í norm DR-próteina. Ekki er útilokað að tjá nýfrumuefni, afurðir úr duldum veiramengi, sem og óeðlileg tjáning annars flokks HCH gena á frumum. Í öðru lagi, húmorískt miðluð tegund eyðileggingar á frumum, sem er táknuð með viðbótarháðum og mótefnamiðluðum frumudrepandi áhrifum (frumudrepandi eða frumudrepandi tegund ofnæmisviðbragða). Útskilin cýtókín (IL-1, TNF-, lymfotoxin, -interferon, virkja þáttur blóðflagna, prostaglandín) jafnvel áður en áberandi sjálfsofnæmis eyðing á frumum frumna leiðir til hömlunar á insúlín seytingu. Þetta á sérstaklega við um IL-1 sem dregur úr næmi frumna fyrir glúkósa. Þessi frumudrepandi lyf sem eru seytt af eitilfrumum og átfrumum hafa frumudrepandi áhrif, fjölgandi og andretrandi áhrif. Til viðbótar við ofnæmisfrumuvökva, einkennist IDDM af lokun mítósuvirkni frumna.
Meinvörp IDDM.Lykilhlekkur í meingerð IDDM er framsækinn dauði cells-frumna í brisi. Þetta leiðir til breytinga á heterófrumutengslum á hólmunum, insúlínfrumnafæð, umfram hólmi og utan eyna mótfrumuhormóna. Fyrir vikið raskast nýting glúkósa og allar tegundir umbrota. Langvinnir efnaskiptasjúkdómar valda fylgikvillum IDDM, sem helst eru tengdir æðakvilla.
Hlutverk ögrandi veiru og / eða efna sykursýki er að framkalla sjálfsnæmisbreytingu. Hjá 10% sjúklinga með undirtegund IDDM 1b (í samsettri meðferð með sjálfsnæmissjúkdómakvilla), er ögrun ekki nauðsynleg. Hjá sjúklingum með undirgerð IDDM 1a ætti ögrandi atburður að eiga sér stað í snemma ontogenesis eða jafnvel fyrir fæðingu, vegna þess að IDDM er sjúkdómur með langan ónæmisfræðilegan pródóm og tímabil efnaskiptauppbótar. Tímabilið frá upphafi sjálfsofnæmisferlis til upphafs glúkósaóþols er 3-4 ár, og lengsta tímabilið milli fyrstu einkenna minnkandi framleiðslugetu insúlíns og augljósrar umbrots efnaskipta er 1-12 ár. Hámarks tíðni IDDM kemur fram á aldri frá fæðingu til 3 ára og frá 9 til 13 ára. Eftir 14 ár er dregið úr möguleikum innrænna sykursýkisvalda til að vekja eyðingu á frumum í botnfrumum.
Útfærsla grundvallar ISDM. Til að bregðast við ónæmisfræðilegum breytingum þróa hólmar í brisi insúlín, sem birtist með dauða frumna í frumum, frábrigðisbreytingum, íferð í hólmi með eitilfrumum, átfrumum, rauðkyrningafrumum, röskun á taugafrumusamböndum og frumuþræðingu og milliliðasambönd. Þegar myndun klínísks sýnilegs sykursýki minnkar þyngd brisi um tvennt, massi hólma - þrisvar og B frumur - um meira en 850 sinnum. Á sama tíma vex hlutfall A-frumna (allt að 75%) og 5-frumur (allt að 25%) á óskipulögðum hólma. Fyrir vikið hefur glúkagon / insúlínhlutfall í blóði sjúklinga með IDDM, eftir því sem sjúkdómurinn þróast, tilhneigingu til óendanlegrar.
Flokkun sykursýki.Frumgerð sykursýki af tegund I samheiti: insúlínháð, hypoinsulinemic, unglegur (ungur) IDDM) samanstendur af 20% af heildarfjölda tilfella af frumum sykursýki. Undirgerðir: Ia - vegna samsetningar erfða- og umhverfisáhrifa, Ib - frumefnis, erfðafræðilega ákvarðað án utanaðkomandi ögrunar, Ic - með aðalskemmdir á клеток frumum af utanaðkomandi efna- og veiru sykursýki.
Aðal sykursýki af tegund II (ekki insúlínháð, ofinsúlínleysi, fullorðnir, aldraðir, offitusjúklingar, NIDDM) eru 80% allra tilfella af sykursýki með eftirfarandi undirtegundum:
IIa - NIDDM hjá sjúklingum sem ekki eru of feitir,
IIb - NIDDM hjá offitusjúklingum,
IIс - NIDDM á unga aldri.
Hugtökin „IDDM“, „NIDDM“ lýsa klínísku námskeiðinu (tilhneigingu til ketónblóðsýringu og ónæmur fyrir ketónblóðsýringu, tafla 3.1), og hugtökin „I og II gerðir“ vísa til sjúkdómsvaldandi verkunar sjúkdómsins (afleiðing yfirburðar sjálfsofnæmis eða annarra aðferða).
Secondary sykursýki (þetta eru blóðsykursfall eða sykursýkisheilkenni, sem eru afleiðing sjúkdóma sem hafa áhrif á brisi eða kerfið til að stjórna kolvetnisumbrotum).
Secondary sykursýki af völdum ónæmisnæmis eyðileggingar á frumum í lungum (langvinn brisbólga, krabbamein, hemochromatosis, blöðrubólga, áföll),
afleidd sykursýki af völdum innkirtlasjúkdóma með offramleiðslu á geðhormónum (Cushings heilkenni, mænuvökvi, feochromocytoma, glúkagon, skjaldkirtilssjúkdómur, ofæðagos í kirtlum),
efri sykursýki af völdum sykursýki vegna notkunar lyfja (barksterar, ACTH, getnaðarvarnarlyf til inntöku, própranólól, þunglyndislyf, sum þvagræsilyf),
afleidd sykursýki í erfðafræðilega ákvörðuðu heilkenni (fitukyrkingur, undirstúkuform annars stigs offitu, sykursýki af tegund I, Downs sjúkdómur, Shereshevsky, Klinefelter.
Viðmiðanir fyrir mismun milli IDDM og NIDDM
Alger insúlínskortur
Hlutfallslegur skortur á insúlíni
Sjálfónæmisferli gegn frumum
Ekkert sjálfsofnæmisferli
Skortur á aðal insúlínviðnámi
Mikil hætta á ketónblóðsýringu
Lítil hætta á ketónblóðsýringu
Engin tengsl við offitu
Rekja hlekk til offitu
Samræmi sömu tvíbura 30-50%
Samræmi sömu tvíbura 90-100%
Við leggjum áherslu á enn og aftur að lykilhlekkurinn í meingerð IDDM er framsækinn dauði af frumum í frumum vegna sjálfsnæmisbreytinga. IDDM mótefnavakamerkingar greindir - þetta eru MHC mótefnavaka DR3, DR4, Kv3.2.
Í fjölskyldum þar sem faðirinn er veikur með IDDM er fjöldi veikra barna 4-5 sinnum meiri en í fjölskyldum þar sem móðirin er veik.
Ónæmisfræðileg átök milli móður og fósturs í AB0 og Rh + kerfinu eykur hættuna á að fá IDDM.
Erfðafræðileg tilhneiging skapar þó aðeins miklar líkur á sjúkdómnum. Til útfærslu er þörf á smita og ekki smitandi þáttum í sykursýki. Verkunarháttur sykursjúkra er tengdur interleukin-háðri tjáningu cell-frumna sjálfsnæmisvaka. Það er ástæða til að ætla að verulegur hluti sjúklinga með NIDDM séu þeir sem eru á frumstigi í þróun sykursýki, en hafa samt nóg insúlín til að koma í veg fyrir ketónblóðsýringu. NIDDM hjá offitusjúklingum hefur verulegan sjúkdómsvaldandi verkun - framleiðslu fitufrumna á mótefnamín TNF-. IDDM og NIDDM hafa marga sjúkdómsvaldandi tengsl; á sama tíma er ekki hægt að neita tilvist blandaðra og bráðabirgðaforma.
Lýsing á sykursýki sem sjálfstæðum innkirtlasjúkdómi í læknismeðferðinni „Ebers Papyrus.“ Flokkun sykursýki, einkenni þess og orsakir. Greining sjúkdómsins: greining á þvagi, blóð fyrir sykur og glýkað blóðrauða.
| Fyrirsögn | Læknisfræði |
| Skoða | ágrip |
| Tungumál | Rússnesku |
| Bætt við dagsetningu | 23.05.2015 |
| Stærð skráar | 18,0 K |

Það er auðvelt að leggja góða vinnu í þekkingargrundvöllinn. Notaðu formið hér að neðan
Nemendur, framhaldsnemar, ungir vísindamenn sem nota þekkingargrundvöllinn í námi sínu og starfi verða þér mjög þakklátir.
Sent á http://www.allbest.ru/
STAÐFUNDUR FYRIRTÆKIÐ Menntamálastofnun um æðri menntun
„Læknaháskóli Norðurlands vestra
þeim. I.I. Mechnikov »heilbrigðisráðuneyti Rússlands
Þema ágripsins: „Meginreglur um greiningu á insúlínháðu
og sykursýki sem ekki er háð insúlíni "
Khegay Melis Dmitrievich
Jafnvel fimmtán hundruð árum fyrir okkar tíma lýstu Egyptar til forna í læknisritgerð sinni „Ebers Papyrus“ sykursýki sem sjálfstætt sjúkdóm. Stóru læknarnir í Grikklandi til forna og Róm hugsuðu óþreytandi um þennan dularfulla sjúkdóm. Læknirinn Arethaus kom með nafnið „sykursýki“ - á grísku, „ég flæðir, liggur í gegnum.“ Vísindamaðurinn Celsus hélt því fram að meltingartruflunum væri að kenna fyrir tilkomu sykursýki og stóru Hippókratesirnir greindir með því að smakka þvag sjúklingsins. Við the vegur, fornu Kínverjar vissu líka að með sykursýki verður þvag sætt. Þeir komu með frumlega greiningaraðferð með flugum (og geitungum). Ef flugur sitja á töflu með þvagi, þá er þvagið sætt og sjúklingurinn er veikur.
Sykursýki er innkirtill sjúkdómur sem einkennist af langvarandi hækkun á blóðsykri vegna algerrar eða hlutfallslegrar skorts á insúlíni - hormónið í brisi. Sjúkdómurinn leiðir til brots á öllum tegundum umbrota, skemmdum á æðum, taugakerfinu, svo og öðrum líffærum og kerfum.
Greinarmun: sykursýki innkirtlum blóðrauða
Insúlínháð sykursýki (sykursýki af tegund 1) þróast aðallega hjá börnum og ungmennum,
Sykursýki sem ekki er háð insúlíni (sykursýki af tegund 2) þróast venjulega hjá fólki eldri en 40 sem eru of þungir. Þetta er algengasta tegund sjúkdómsins (finnast í 80-85% tilfella),
Secondary (eða einkenni) sykursýki,
Vannæring sykursýki
Í sykursýki af tegund 1 er alger insúlínskortur vegna bilunar í brisi.
Í sykursýki af tegund 2 er bent á hlutfallslegan insúlínskort. Brisfrumur framleiða á sama tíma nóg insúlín (stundum jafnvel aukið magn). Hins vegar er fjöldi mannvirkja sem tryggja snertingu þess við frumuna og hjálpar glúkósa úr blóði til að komast inn í frumuna, lokaður eða minnkaður á yfirborði frumanna. Frumu glúkósa skortur er merki um enn meiri insúlínframleiðslu, en það hefur engin áhrif og með tímanum minnkar insúlínframleiðsla verulega.
Helsta orsök sykursýki af tegund 1 er sjálfsofnæmisferli sem stafar af bilun ónæmiskerfisins, þar sem mótefni eru framleidd í líkamanum gegn brisfrumum sem tortíma þeim. Helsti þátturinn sem vekur athygli á sykursýki af tegund 1 er veirusýking (rauðum hundum, hlaupabólga, lifrarbólga, hettusótt (hettusótt) osfrv.) Gegn erfðafræðilegri tilhneigingu til þessa sjúkdóms.
Regluleg neysla fæðubótarefna sem innihalda selen eykur hættuna á að fá sykursýki af tegund 2.
Helstu þættir sem vekja þroska sykursýki af tegund 2 eru tveir: offita og arfgeng tilhneiging:
Offita Í viðurvist offitu ég msk. hættan á að fá sykursýki eykst 2 sinnum, með II msk. - 5 sinnum, með III - oftar en 10 sinnum. Kviðform offitu tengist meira þróun sjúkdómsins - þegar fitu dreifist í kviðinn.
Arfgeng tilhneiging. Í nærveru sykursýki hjá foreldrum eða nánustu fjölskyldu eykst hættan á að fá sjúkdóminn um 2-6 sinnum.
Sykursýki sem ekki er háð insúlíni þróast smám saman og einkennist af í meðallagi alvarlegum einkennum.
Orsakir svokallaðs auka sykursýki geta verið:
1. brisbólga (brisbólga, æxli, resection osfrv.),
2. sjúkdómar sem eru hormónakenndir (Itsenko-Cushings heilkenni, mænuvökvi, dreifður eitraður goiter, feochromocytoma),
3. útsetning fyrir lyfjum eða efnum,
4. breyting á insúlínviðtökum,
5. ákveðin erfðaheilkenni osfrv.
Sérstaklega eru einangruð sykursýki barnshafandi kvenna og sykursýki vegna vannæringar.
Auk þess að meta fyrirliggjandi kvartanir og anamnestic upplýsingar, eru greiningar á rannsóknarstofum skylt. Ákvörðun á fastandi glúkósa og með ýmsu álagi, greining á glúkósa og ketónlíkömum í þvagi, rannsókn á insúlíni, C-peptíð í blóði í sermi, ákvörðun glúkósýleraðra blóðpróteina og títers á insúlínframleiðandi brisi frumna (ef um er að ræða sjúkdóma og veirueyðandi mótefni) .
Blóðsykur próf
Mjög upplýsandi og hagkvæm aðferð er blóðprufu fyrir sykur. Það er framkvæmt stranglega á fastandi maga á morgnana. Venjulega er glúkósastyrkur frá 3,3 til 5,5 mmól / L. Á daginn sveiflast sykurmagnið eftir mataræði. Greining þarfnast margra mælinga á mismunandi dögum. Hjá sjúklingi með sykursýki er blóðsykursfall í bláæðum meira en 10 mmól / l, í háræð - 11,1 mmól / l. Rannsóknargerðin af rannsóknum er ekki notuð til að versna bólgusjúkdóm, eftir skurðaðgerðir, gegn bakgrunn hormónameðferðar (til dæmis þegar tekin er skjaldkirtilshormón).
Glycated blóðrauða próf
Glýkert blóðrauði myndast með því að bæta glúkósa við blóðrauða próteinið, sem er að finna í rauðum blóðkornum. Efnið fyrir rannsóknina er heilblóð með segavarnarlyf. Þessi greining er skylda til að greina sykursýki, ákvarða bætur, til að stjórna meðferð á þessum sjúkdómi. Það sýnir meðaltal glúkósastigs ekki þegar greiningin er gerð, heldur síðustu þrjá mánuði. Norman er 4-6%, frávik frá þessum vísbendi bendir að miklu leyti til sykursýki, skortur á járni í líkamanum.
Ákvörðun C-peptíðsins gerir það mögulegt að greina á milli insúlínháðs og ekki insúlínháðs sykursýki, til að ákvarða viðeigandi skammt af insúlíni. Venjulega er innihald C-peptíðs 0,5 - 2,0 μg / L. Lækkun á þessu gildi bendir til innræns insúlínskorts, versnandi sykursýki, aukning stigs bendir til langvinnrar nýrnabilunar, insúlínæxlis. Grunsemdir eru einnig staðfestar með hjálp prófsins til að bæla myndun C-peptíðs: eftir greiningu er insúlín gefið og klukkutíma síðar er önnur rannsókn gerð.
Þvagrás er notuð sem viðbótarráðstöfun til að greina sjúkdóm. Greining glúkósa í þvagi er talin skýrt merki um meinaferli. Greining ketónlíkama bendir til þess að flókið form þróist. Viðvarandi lykt af asetoni úr munnholinu bendir til asetónmigu.
Innkirtlasjúkdómur getur haft áhrif á störf annarra innri líffæra, því er mælt með alhliða greiningu á sykursýki sem miðar bæði að því að ákvarða tegund, stig sjúkdómsins og greina vanvirkni annarra kerfa. Læknirinn í þessu tilfelli er byggður á kvörtunum sjúklinga, rannsóknarstofum og hjálparrannsóknum.
Helstu forsendur fyrir greiningu á insúlínháðri sykursýki eru: fastandi blóðsykursstyrkur meira en 6,7 mmól / l, tilvist glúkósa og ketónlíkams í þvagi, háir titlar mótefna gegn brisfrumum eru staðfestir.Faldar truflanir á umbroti kolvetna greinast með því að rannsaka glúkósýlerað blóðrauða (meira en 9%) og frúktósamín (meira en 3 mmól / l) osfrv.
Fyrir sykursýki sem ekki er háð sykursýki er greiningarviðmiðið aukning á fastandi glúkósa í magni yfir 6,7 mmól / L.
Hækkuð glúkósa í þvagi er venjulega ákvörðuð með brotarannsóknum í dagskömmtum. Glúkósýlerað hemóglóbín og frúktósamín gildi eru einnig hækkuð. En magn ónæmisaðgerð insúlíns og C-peptíðs fer ekki yfir eðlilegt gildi.
Það skal tekið fram að greining sykursýki er staðfest á grundvelli minnst tvífaldrar ákvörðunar á hækkuðum fastandi glúkósa eða tvisvar staðfestri umframmagn af glúkósaþéttni í blóði 11 mmól / l á geðþótta valinn tíma.
Í reynd eru oft aðstæður þar sem til greiningar á sykursýki er nauðsynlegt að framkvæma próf með glúkósaálagi (með þessu prófi er einnig greint skert glúkósaþol).
Greining sykursýki byggist á eftirfarandi vísbendingum þessa prófs: á fastandi maga - meira en 6,7 mmól / l, tveimur klukkustundum eftir hleðslu á glúkósa - meira en 11,1 mmól / l. Venjulega eru þessar vísbendingar saman við fyrstu klínísku einkenni sjúkdómsins.
Fylgikvillar sykursýki eru hættulegir fyrst og fremst með því að þróa dá, þar sem þörf er á bráðamóttöku. Slíkar aðstæður fela í sér ketónblóðsýringu og ketónblóðsýru dái í sykursýki, dá vegna blóðsykurslækkunar, svo og dauðhreinsun og mjólkandi eituráhrif. Þróun þessara sjúkdóma tengist bráðum efnaskiptasjúkdómum. Algengustu ketónblóðsýrugigt dá og sykursýki dá.
Meðferð við sykursýki miðar að því að útrýma efnaskiptasjúkdómum af völdum insúlínskorts og koma í veg fyrir eða koma í veg fyrir sár á æðum. Háð sjúklingum með sykursýki (insúlínháð eða ekki insúlínháð) er sjúklingum ávísað insúlíni eða inntöku lyfja sem hafa sykurlækkandi áhrif. Allir sjúklingar með sykursýki þurfa að fylgja mataræðinu sem er komið af sérfræðilækni og eigindleg og megindleg samsetning fer einnig eftir tegund sykursýki. Fyrir um það bil 20% sjúklinga með sykursýki sem ekki er háð insúlíni, er sykurfæði eina og alveg nægilega meðferðaraðferðin til að ná bótum. Hjá sjúklingum með sykursýki sem ekki er háð sykursýki, sérstaklega í offitu, ætti lækninga næring að miða að því að útrýma umframþyngd. Eftir að hafa normaliserað eða dregið úr líkamsþyngd hjá slíkum sjúklingum er notkun sykurlækkandi lyfja minnkuð og stundum fullkomlega útilokuð.
Hlutfall próteina, fitu og kolvetna í mataræði sjúklings með sykursýki ætti að vera lífeðlisfræðilegt. Nauðsynlegt er að hlutfall próteina sé 16-20%, kolvetni - 50-60%, fita - 24-30%. Mataræðið er reiknað út frá svokölluðu. tilvalin eða ákjósanleg líkamsþyngd. Hver sjúklingur með sykursýki verður að fylgja strangt eftir einstöku mataræði, settur saman af sérfræðilækni, með hliðsjón af þyngd, hæð og eðli þeirrar vinnu sem sjúklingurinn framkvæmir, svo og tegund sykursýki. Þannig að ef líkaminn vinnur léttar líkamsræktarþörf þarf 30-40 kkal á 1 kg af kjörþyngd, með raunverulegri þyngd 70 kg þarf að meðaltali 35 kkal á 1 kg, það er 2500 kkal. Með því að þekkja innihald næringarefna í matvælum getur þú reiknað út fjölda kílóokaloríum á hverja einingamassa hvers þeirra.
Sjúklingi með sykursýki er mælt með meðferðaráætlun í broti (borða 5-6 sinnum á dag). Daglegt kaloríugildi og næringargildi daglegs mataræðis ætti að vera það sama ef mögulegt er, því þetta kemur í veg fyrir miklar sveiflur í styrk glúkósa í blóði. Hins vegar er nauðsynlegt að taka tillit til magns orkunotkunar, sem er mismunandi á mismunandi dögum. Við verðum enn og aftur að leggja áherslu á mikilvægi strangs fylgis við mataræðið, sem gerir það mögulegt að ná fullkomnari bótum fyrir sjúkdóminn. Sykursjúklingum með sykursýki er bannaður sykur og annað sælgæti, ávextir sem eru ríkir í auðveldlega meltanlegum kolvetnum (vínber, persimmons, fíkjur, melónur), krydd. Sykuruppbótarefni (sorbitól, xylitol osfrv.) Hægt er að taka með í mataræðið í magni sem er ekki meira en 30 g á dag. Það fer eftir tegund sykursýki og líkamsþyngd sjúklings, brauðneyslan er frá 100 til 400 g á dag, hveiti - allt að 60-90 g á dag. Kartöflur eru takmarkaðar við 200-300 g á dag, dýrafita (smjör, svín, svínafita) er 30-40 g. Mælt er með því að þeim sé skipt út fyrir jurtaolíu eða smjörlíki. Grænmeti - hvítt hvítkál, gúrkur, salat, tómatar, kúrbít eru nánast ótakmarkað. Notkun rófur, gulrætur, epli og aðrir ósykraðir ávextir ættu ekki að fara yfir 300-400 g á dag. Fitusnauð afbrigði af kjöti og fiski ættu að vera með í daglegu mataræði í magni sem er ekki meira en 200 g, mjólk og mjólkurafurðir - ekki meira en 500 g, kotasæla -150 g, egg - 1-1, 5 egg á dag. Hófleg (allt að 6-10 g) salt takmörkun er nauðsynleg.
Daglegt mataræði sjúklinga með sykursýki ætti að innihalda nægilegt magn af vítamínum, einkum A-, C-, B-vítamínum. Við gerð mataræðis er nauðsynlegt að taka tillit til ástands sjúklings, tilvist samhliða sjúkdóma og eftirlits, ástandi. Með ketónblóðsýringu minnkar magn fitu í mataræði sjúklingsins; eftir að ketónblóðsýringur hefur verið fjarlægður getur sjúklingurinn aftur snúið aftur til fyrra matargerðarinnar. Ekki er síður mikilvægt eðli matreiðsluvinnslu afurða, einnig ætti að gera brúnina með hliðsjón af samhliða sjúkdómum, svo sem gallblöðrubólgu, magabólgu, magasárasjúkdómi og dr.
Sent á Allbest.ru
Svipuð skjöl
kjörtímabil 64,8 K, bætt við 27/11/2013
Faraldsfræði insúlínháðs sykursýki og ekki insúlínháðs sykursýki. Flokkun sykursýki. Áhættuþættir sykursýki. Samanburðarhæft hreinlætismat á vatnsveituskilyrðum í stjórnunar- og tilraunalóðum. Mat á næringu íbúanna.
kjörtímabil 81,2 K, bætt við 16/16/2012
Skilgreining og flokkun sykursýki - innkirtlasjúkdómur sem þróast vegna skorts á insúlínhormóni. Helstu orsakir, einkenni, heilsugæslustöð, meingerð sykursýki. Greining, meðferð og forvarnir gegn sjúkdómnum.
kynning 374,7 K, bætt við 12.25.2014
Ritfræði sykursýki, snemma greining þess. Glúkósaþolpróf. Algengi sykursýki í Rússlandi. Spurningalisti „Áhættumat sykursýki“. Minnisatriði sjúkraliða "Snemma greining sykursýki."
tíma pappír 1,7 M, bætt við 05/16/2017
Klínísk lýsing á sykursýki sem einn af algengustu sjúkdómum í heiminum. Rannsókn áhættuþátta og orsakir þróunar. Merki um sykursýki og einkenni þess. Þrjú stig af alvarleika sjúkdómsins. Aðferðir við rannsóknarstofu.
tíma pappír 179,2 K, bætt við 03/14/2016
Fylgikvillar sykursýki og eftirlit með þeim. Blóðsykursfall, lýsing þeirra. Lífefnafræðileg rannsókn á glúkósa í blóði. Viðmiðanir til greiningar á sykursýki. Athugun á daglegu þvagi vegna glúkósamúríu. Albumin í þvagi (microalbuminuria).
kjörtímabil 217,4 K, bætt við 18/18/2015
Flokkun sykursýki - innkirtlasjúkdómur sem einkennist af langvarandi hækkun á blóðsykri vegna algerrar eða hlutfallslegs insúlínskorts. Orsök sykursýki, greining og aðferðir við jurtalyf.
Útdráttur 23,7 K, bætt við 2. desember 2013
Hugmyndin um sykursýki sem innkirtlasjúkdóm í tengslum við hlutfallslegan eða algeran insúlínskort. Tegund sykursýki, helstu klínísk einkenni þess. Hugsanlegir fylgikvillar sjúkdómsins, flókin meðferð sjúklinga.
kynning 78,6 K, bætt 1/20/2016
Einkenni sykursýki sem innkirtlasjúkdómur. Orsakir þroska sykursýki tegund V á meðgöngu. Meðgöngusykursýki: helstu áhættuþættirnir, mögulegir fylgikvillar, greining og eftirlit. Helstu einkenni blóðsykursfalls.
Ágrip 28,5 K, bætt við 02/12/2013
Ritfræði, meingerð, flokkun og mismunagreiningarviðmið við sykursýki af tegund 1 og sykursýki af tegund 2. Tölfræði um tíðni sykursýki, helstu orsakir sjúkdómsins. Einkenni sykursýki, lykilgreiningarviðmið.
kynning 949,8 K, bætt við 03/13/2015
Meinvaldur á sykursýki sem ekki er háð insúlíni (NIDDM)
Sykursýki sem er ekki háð insúlíni (NIDDM) af völdum skertrar insúlín seytingar og ónæmis fyrir verkun þess. Venjulega fer aðalseyting insúlíns taktfast fram, sem svar við álagi glúkósa. Hjá sjúklingum með sykursýki sem ekki er háð sykursýki (NIDDM) er basískt taktbundið losun insúlíns skert, viðbrögð við glúkósaálagi eru ófullnægjandi og grunnmagn insúlíns er hækkað, þó það sé tiltölulega lægra en blóðsykurshækkun.
Stöðugt birtist fyrst blóðsykurshækkun og ofinsúlínlækkun, sem hefur frumkvæði að þróun sykursýki sem ekki er háð sykursýki (NIDDM). Viðvarandi blóðsykurshækkun minnkar næmi b-frumna í hólmi, sem leiðir til lækkunar á losun insúlíns fyrir tiltekið blóðsykursgildi. Að sama skapi hindrar langvarandi grunngildi insúlín insúlínviðtaka og eykur insúlínviðnám þeirra.
Að auki, þar sem næmi fyrir insúlín minnkað, aukin seyting glúkagons, vegna of mikils glúkagons eykur losun glúkósa úr lifur, sem eykur blóðsykurshækkun. Í lokin leiðir þessi vítahringur til sykursýki sem ekki er háð sykursýki.
Dæmigert sykursýki sem ekki er háð sykri stafar af samblandi af erfðafræðilegri tilhneigingu og umhverfisþáttum. Athuganir sem styðja erfðafræðilega tilhneigingu fela í sér mun á samræmi milli einlyfjakenndra og tvíhverfa tvíbura, uppsöfnun fjölskyldna og munur á algengi í mismunandi stofnum.

Þrátt fyrir að litið sé á tegund arfleifðar fjölstuðull, að bera kennsl á helstu gen, sem hafa áhrif á aldur, kyn, þjóðerni, líkamlegt ástand, mataræði, reykingar, offitu og fitudreifingu, hefur náð nokkrum árangri.
Full genamengi skimun sýndi að hjá íslenskum íbúum með sykursýki sem ekki er háð sykursýki, eru fjölbrigðar samsætur af stuttum tandem endurtekningum í intron umritunarstuðilsins TCF7L2 nátengdir. Heterozygotes (38% af íbúunum) og arfblendna sjúkdóma (7% af íbúunum) eru í aukinni hættu á NIDDM miðað við þá sem eru ekki burðarfólk um það bil 1,5 og 2,5 sinnum, hvort um sig.
Hækkað áhættu hjá burðarefnum fannst TCF7L2 einnig í dönskum og amerískum sjúklingahópum. Hættan á NIDDM í tengslum við þessa samsætu er 21%. TCF7L2 umritar umritunarstuðul sem tekur þátt í tjáningu glúkagonhormónsins, sem eykur styrk blóðsykurs, og virkar þvert á verkun insúlíns, sem dregur úr magni blóðsykurs. Skimun á finnska og mexíkóska hópunum leiddi í ljós aðra tilhneigingu, stökkbreytingu Prgo12A1a í PPARG geninu, sem augljóslega er sértæk fyrir þessa stofna og veitir allt að 25% af íbúahættu á NIDDM.
Oftar samsætu Prólín kemur fram með 85% tíðni og veldur smá aukningu á áhættunni (1,25 sinnum) á sykursýki.
Gen PPARG - Aðili að fjölskyldu kjarnahormónviðtaka og er mikilvægur til að stjórna virkni og aðgreining fitufrumna.
Staðfesting hlutverks þættir umhverfisþættir fela í sér minna en 100% samkvæmni í einlyfjafræðilegum tvíburum, mismunur á dreifingu í erfðafræðilega svipuðum stofnum og tengsl við lífsstíl, næringu, offitu, meðgöngu og streitu. Tilraunir hafa verið staðfestar að þrátt fyrir að erfðafræðileg tilhneiging sé forsenda þróunar á sykursýki sem ekki er háð sykursýki, þá er klínísk tjáning sykursýki sem ekki er háð sykursýki (NIDDM) mjög háð áhrifum umhverfisþátta.
Fyrirmynd og þróun sykursýki sem ekki er háð sykursýki (NIDDM)
Venjulega sykursýki sem ekki er háð sykri (NIDDM) finnst hjá offitu fólki á miðjum aldri eða eldri, þó að fjöldi veikra barna og ungmenna fari vaxandi vegna fjölgunar offitusjúklinga og ófullnægjandi hreyfanleika meðal ungs fólks.
Sykursýki af tegund 2 hefur smám saman upphaf og er venjulega greind með hækkuðu magni glúkósa með venjulegri skoðun. Ólíkt sjúklingum með sykursýki af tegund 1, fá sjúklingar með sykursýki sem ekki eru háðir sykursýki (NIDDM) venjulega ekki ketónblóðsýringu. Í grundvallaratriðum er þróun á sykursýki sem ekki er háð sykursýki (NIDDM) skipt í þrjá klíníska fasa.
Glúkósastyrkur fyrst blóð helst eðlilegt þrátt fyrir hækkað insúlínmagn, sem bendir til þess að markvef insúlíns sé tiltölulega ónæm fyrir áhrifum hormónsins. Síðan, þrátt fyrir aukinn styrk insúlíns, myndast blóðsykurshækkun eftir æfingu. Að lokum, skert insúlín seyting veldur hungursykri blóðsykri og klínískri mynd af sykursýki.
Til viðbótar við blóðsykursfall, efnaskipti truflaniraf völdum vanstarfsemi b-frumna í hólmi og insúlínviðnáms valda æðakölkun, útlæga taugakvilla, nýrnasjúkdómi, drer og sjónukvilla. Hjá einum af sex sjúklingum með sykursýki sem ekki er háð sykursýki (NIDDM), nýrnabilun eða alvarleg æðasjúkdómur sem þarfnast aflimunar á neðri útlimum, verður einn af hverjum fimm blindur vegna myndunar sjónukvilla.
Þróun þessara fylgikvilla vegna erfðaefnis og gæði efnaskiptaeftirlits. Hægt er að greina langvarandi blóðsykurshækkun með því að ákvarða magn glúkósýleraðs blóðrauða (HbA1c). Strangt, eins nálægt eðlilegu og mögulegt er, viðhalda styrk glúkósa (ekki meira en 7%), með ákvörðun stigs HbA1c, dregur úr hættu á fylgikvillum um 35-75% og getur framlengt meðaltalslíkur, sem nú er að meðaltali 17 árum eftir stofnun greining í nokkur ár.
Fenótísk einkenni einkenni sykursýki sem ekki er háð sykursýki:
• Aldur frá upphafi: frá barnæsku til fullorðinsára
• Blóðsykurshækkun
• Hlutfallslegur insúlínskortur
• Insúlínviðnám
• offita
• Acanthosis í myrkri húð
Meðferð við sykursýki sem ekki er háð insúlíni (NIDDM)
Hafna líkamsþyngdAukin hreyfing og breytingar á mataræði hjálpa flestum sjúklingum með sykursýki sem ekki er háð sykursýki (NIDDM), bæta insúlínnæmi verulega. Því miður eru margir sjúklingar ekki færir um eða vilja ekki breyta lífsstíl sínum róttækan til að bæta sig og þurfa meðferð með blóðsykurslækkandi lyfjum til inntöku, svo sem súlfónýleateates og biguanides. Þriðji flokkur lyfja, thiazolidinediones, dregur úr insúlínviðnámi með því að bindast PPARG.
Þú getur líka notað það fjórða lyfjaflokkur - α-glúkósídasa hemlar, verkar með því að hægja á frásogi glúkósa í þörmum. Hver þessara lyfjaflokka er samþykktur sem einlyfjameðferð við sykursýki sem ekki er háð sykri (NIDDM). Ef einn þeirra stöðvar ekki þróun sjúkdómsins er hægt að bæta við lyfjum úr öðrum flokki.
Blóðsykurslækkun til inntöku undirbúningur ekki eins áhrifaríkt til að ná stjórn á glúkósa eins og þyngdartapi, aukinni hreyfingu og breytingum á mataræði.Til þess að ná stjórn á glúkósa og draga úr hættu á fylgikvillum þurfa sumir sjúklingar insúlínmeðferð, en það eykur insúlínviðnám, eykur of mikið insúlínlækkun og offitu.
Áhætta vegna arfleifðar sykursýki sem ekki er háð insúlíni (NIDDM)
Fólksáhætta sykursýki sem ekki er háð sykri (NIDDM) er mjög háð rannsóknarhópnum, í flestum íbúum er þessi áhætta frá 1 til 5%, þó í Bandaríkjunum sé hún 6-7%. Ef sjúklingur er með veik systkini eykst áhættan í 10%, nærvera veikra systkina og annarra fyrsta stigs ættingja eykur hættuna í 20%, ef einlyfjandi tvíburinn er veikur eykst hættan í 50-100%.
Þar að auki, þar sem sumar tegundir sykursýki sem ekki eru með insúlínháð skort (NIDDM) skarast við sykursýki af tegund 1, eru börn foreldra með sykursýki sem ekki eru háðir sykursýki (NIDDM) reynslan 1 af hverjum 10 fyrir að fá sykursýki af tegund 1.
Dæmi um sykursýki sem ekki er háð sykri. M.P., heilbrigður 38 ára maður, bandarískur indverskur Pima ættkvísl, ráðfærir sig um hættuna á að fá sykursýki sem ekki er háð sykursýki (NIDDM). Báðir foreldrar hans þjáðust af sykursýki sem ekki er háð sykursýki, faðir hans lést 60 ára af völdum hjartadreps og móðir hans, 55 ára, vegna nýrnabilunar. Faðir afa og ein af eldri systrunum þjáðust einnig af sykursýki sem ekki er háð sykursýki en hann og fjögur yngri systkini hans eru heilbrigð.
Gagnrannsóknir voru eðlilegar, að undanskilinni minniháttar offita, fastandi blóðsykur er eðlilegt, þó er aukning á insúlín og blóðsykursgildi eftir að glúkósaálag hefur borist inn. Þessar niðurstöður eru í samræmi við fyrstu einkenni umbrotsástands, sem líklega leiða til sykursýki sem ekki er háð sykursýki. Læknir hans ráðlagði sjúklingi að breyta um lífsstíl, léttast og auka líkamsrækt. Sjúklingurinn minnkaði fituinntöku hans verulega, byrjaði að hjóla í vinnuna og hlaupa þrisvar í viku, líkamsþyngd hans minnkaði um 10 kg og glúkósaþol hans og insúlínmagn komust aftur í eðlilegt horf.
Fjölbreytni sykursýki og helstu einkenni þeirra
Það er mikilvægt að geta greint á milli tegunda meinafræði. Lestu um eiginleika hverrar tegundar sykursýki hér að neðan:
- sykursýki af tegund 1. Þetta er insúlínháð form sjúkdómsins sem þróast vegna ónæmisbilana, reynslu af álagi, veiru innrás, arfgengri tilhneigingu og ranglega myndaðri lífsstíl. Að jafnaði greinist sjúkdómurinn á barnsaldri. Á fullorðinsárum kemur insúlínháð form sykursýki mun sjaldnar fyrir. Sjúklingar sem þjást af slíkum sykursýki þurfa að fylgjast vel með sykurmagni þeirra og nota insúlínsprautur tímanlega svo að þeir komi ekki í dá,
- sykursýki af tegund 2. Þessi sjúkdómur þróast aðallega hjá öldruðum, svo og þeim sem lifa óbeinum lífsstíl eða eru of feitir. Við slíka kvilla framleiðir brisi nægilegt magn insúlíns, en vegna skorts á næmi fyrir hormónum í frumum safnast það upp í blóði, sem afleiðing þess að glúkósaaðlögun á sér ekki stað. Fyrir vikið upplifir líkaminn orkusult. Insúlínfíkn á sér ekki stað við slíka sykursýki,
- subcompensated sykursýki. Þetta er eins konar prediabetes. Í þessu tilfelli líður sjúklingnum vel og þjáist ekki af einkennum, sem venjulega spilla lífi insúlínháðra sjúklinga. Við subcompensated sykursýki er magn glúkósa í blóði aukið lítillega. Ennfremur er ekkert asetón í þvagi slíkra sjúklinga,

meðgöngu. Oftast kemur þessi meinafræði fram hjá konum seint á meðgöngu. Ástæðan fyrir aukningu á sykri er aukin framleiðsla á glúkósa, sem er nauðsynleg til að bera fóstrið að fullu. Venjulega, ef meðgöngusykursýki birtist aðeins á meðgöngu, hverfur meinafræðin síðan af sjálfu sér án lækninga.- dulda sykursýki. Það gengur án augljósra einkenna. Blóðsykursgildi eru eðlileg en glúkósaþol er skert. Ef ekki er gripið til ráðstafana tímanlega, getur dulda formið breyst í fullgild sykursýki,
- dulda sykursýki. Duldur sykursýki þróast vegna bilana í ónæmiskerfinu, þar sem brisfrumur missa getu sína til að virka að fullu. Meðferðin við dulda sykursýki er svipuð og meðferðin sem notuð er við sykursýki af tegund 2. Það er mikilvægt að hafa sjúkdóminn í skefjum.
Hvernig á að komast að 1 eða 2 tegundum sykursýki hjá sjúklingi?



Rannsóknarstofupróf eru nauðsynleg til að greina nákvæmlega sykursýki af tegund 1 eða tegund 2. En fyrir lækninn, upplýsingar sem fengust við samtalið við sjúklinginn, sem og meðan á skoðun stendur, verða ekki síður mikilvægar. Hver tegund hefur sína einkennandi eiginleika.
Eftirfarandi aðgerðir geta sagt frá því að sjúklingur þróar sykursýki af tegund 1:

- einkenni birtast mjög fljótt og koma í ljós á nokkrum vikum,
- insúlínháðir sykursjúkir hafa nær aldrei umfram þyngd. Þeir hafa annað hvort þunna líkamsbyggingu eða venjulega líkamsbyggingu,
- alvarlegur þorsti og tíð þvaglát, þyngdartap með góða lyst, pirringur og syfja,
- sjúkdómurinn kemur oft fyrir hjá börnum með arfgenga tilhneigingu.
Eftirfarandi einkenni benda til sykursýki af tegund 2:

- þróun sjúkdómsins á sér stað innan nokkurra ára, svo einkennin koma illa fram,
- sjúklingar eru of þungir eða feitir,
- náladofi á yfirborði húðarinnar, kláði, útbrot, doði í útlimum, mikill þorsti og oft heimsóknir á salernið, stöðugt hungur með góða lyst,
- engin tengsl fundust milli erfðafræði og sykursýki af tegund 2.
En engu að síður, upplýsingarnar, sem aflað er í tengslum við samskipti við sjúklinginn, leyfa aðeins að gera frumgreiningar. Til að fá nákvæmari greiningu þarf rannsóknarstofu.
Hvaða einkenni geta greint á milli insúlínháðs tegundar og insúlínóháðs tegundar?
Helsti aðgreiningin er birtingarmynd einkenna.
Að jafnaði þjást sjúklingar með sykursýki sem ekki eru háðir insúlíni af bráðum einkennum sem insúlínháðir sykursjúkir.
Með fyrirvara um mataræði og góðan lífsstíl geta þeir nánast fullkomlega stjórnað sykurmagni. Ef um er að ræða sykursýki af tegund 1 mun þetta ekki virka.
Á síðari stigum mun líkaminn ekki geta tekist á við of háan blóðsykursfall, vegna þess að dá getur komið fyrir.
Hvernig á að ákvarða tegund sykursýki með blóðsykri?

Sykursýki er hræddur við þessa lækningu, eins og eldur!
Þú þarft bara að sækja um ...

Til að byrja með er sjúklingnum ávísað blóðprufu vegna sykurs af almennum toga. Það er tekið úr fingri eða úr bláæð.
Að lokum verður fullorðinn einstaklingur með tölu frá 3,3 til 5,5 mmól / l (fyrir blóð úr fingri) og 3,7-6,1 mmól / l (fyrir blóði úr bláæð).
Ef vísirinn er meiri en 5,5 mmól / l er sjúklingurinn greindur með sykursýki. Ef niðurstaðan er meiri en 6,1 mmól / l, þá bendir það til sykursýki.
Því hærra sem vísbendingarnar eru, því líklegra er tilvist sykursýki af tegund 1. Til dæmis er blóðsykursgildi 10 mmól / l eða meira skýr staðfesting á sykursýki af tegund 1.
Aðrar aðferðir við mismunagreiningu
Að jafnaði þjást um 10-20% af heildarfjölda sjúklinga af insúlínháðu sykursýki. Allir aðrir þjást af sykursýki sem ekki er háð insúlíni.
Sérfræðingar grípa til mismunagreiningar til að geta vissulega staðfest með hjálp greininga hvers konar veikindi sjúklingurinn þjáist.

Til að ákvarða tegund meinafræði eru viðbótar blóðrannsóknir teknar:
- blóð á C-peptíðinu (hjálpar til við að ákvarða hvort insúlín í brisi er framleitt),
- á sjálfsmótefnum gegn beta-frumum í brisi eigin mótefnavaka,
- fyrir nærveru ketónlíkama í blóði.
Til viðbótar við valkostina sem talin eru upp hér að ofan, er einnig hægt að framkvæma erfðarannsóknir.
Tengt myndbönd
Um hvaða próf þú þarft að gera við sykursýki, í myndbandinu:
Til að fá fulla greiningu á tegund óeðlilegra sykursýki er krafist heildarskoðunar. Ef þú finnur fyrir aðal einkennum sykursýki, vertu viss um að ráðfæra þig við lækni. Tímabærar aðgerðir munu ná stjórn á sjúkdómnum og forðast fylgikvilla.
Ritfræði sjúkdómsins
Sykursýki af tegund 1 er arfgengur sjúkdómur, en erfðafræðileg tilhneiging ákvarðar þróun hennar um aðeins þriðjung. Líkurnar á meinafræði hjá barni með sykursýki móður eru ekki meira en 1-2%, veikur faðir - frá 3 til 6%, systkini - um 6%.
Hægt er að greina eitt eða fleiri húmoramerki á brisskemmdum, sem innihalda mótefni gegn Langerhans hólma, hjá 85-90% sjúklinga:
- mótefni gegn glútamat decarboxylase (GAD),
- mótefni gegn týrósínfosfatasa (IA-2 og IA-2 beta).
Í þessu tilfelli er meginatriði í eyðingu beta-frumna gefin þáttum frumuónæmis. Sykursýki af tegund 1 er venjulega tengd HLA-tegundum eins og DQA og DQB.
Oft er þessi tegund meinafræðinga sameinuð öðrum sjálfsofnæmissjúkdómum í innkirtlum, til dæmis Addison-sjúkdómur, sjálfsónæmis skjaldkirtilsbólga. Óeðferðaleg æxlun gegnir einnig mikilvægu hlutverki:
- vitiligo
- gigt meinafræði
- hárlos
- Crohns sjúkdómur.
Meingerð sykursýki
 Sykursýki af tegund 1 lætur sig líða þegar sjálfsofnæmisferli eyðileggur 80 til 90% beta beta frumna. Þar að auki er styrkleiki og hraði þessa sjúklega ferlis alltaf breytilegur. Oftast, í klassískum faraldri sjúkdómsins hjá börnum og ungmennum, eyðast frumur nokkuð hratt og sykursýki birtist hratt.
Sykursýki af tegund 1 lætur sig líða þegar sjálfsofnæmisferli eyðileggur 80 til 90% beta beta frumna. Þar að auki er styrkleiki og hraði þessa sjúklega ferlis alltaf breytilegur. Oftast, í klassískum faraldri sjúkdómsins hjá börnum og ungmennum, eyðast frumur nokkuð hratt og sykursýki birtist hratt.
Frá upphafi sjúkdómsins og fyrstu klínískra einkenna hans til þroska ketónblóðsýringu eða ketónblóðsýrum dá geta ekki liðið nema nokkrar vikur.
Í öðrum, mjög sjaldgæfum tilvikum, getur sjúklingurinn eldri en 40 ára haldið áfram í leyni (dulda sjálfsofnæmissykursýki Lada).
Þar að auki greindu læknar við sykursýki af tegund 2 og ráðlagðu sjúklingum sínum til þess að bæta upp insúlínskort með súlfonýlúrealyfjum.
Með tímanum byrja þó einkenni algers skorts á hormóni:
- ketonuria
- léttast
- augljós blóðsykurshækkun á móti reglulegri notkun töflna til að draga úr blóðsykri.
Meingerð sykursýki af tegund 1 byggist á algerum hormónaskorti. Vegna ómögulegrar sykurneyslu í insúlínháðum vefjum (vöðva og fitu) þróast orkuskortur og fyrir vikið verða fitusundrun og próteingreining háværari. Svipað ferli veldur þyngdartapi.
Með aukningu á blóðsykursfalli myndast ofgeislun, ásamt osmósu þvagræsingu og ofþornun. Með skort á orku og hormóni, hemlar insúlín seytingu glúkagon, kortisóls og vaxtarhormóns.
Þrátt fyrir vaxandi blóðsykurshækkun örvar glúkónógenes. Hröðun á fitulýsingu í fituvefjum veldur verulegri aukningu á magni fitusýra.
Ef skortur er á insúlíni, er fitusynnishæfni lifrarinnar bæld og frjálsar fitusýrur taka virkan þátt í ketogenesis. Uppsöfnun ketóna veldur þróun ketósa í sykursýki og afleiðingum þess - ketónblóðsýringu af völdum sykursýki.
Með hliðsjón af framsækinni aukningu á ofþornun og blóðsýringu getur dá komið fram.
Það, ef engin meðferð er til staðar (fullnægjandi insúlínmeðferð og ofþornun), mun í næstum 100% tilvika valda dauða.
Aðferð til meðferðar á sykursýki

Einkaleyfisnúmer: 588982
. sjúklingnum er ávísað böðum til sjálfsgjafar (væg til í meðallagi alvarleg) eða joðþvottari. stjórnunarformið er fyrsta 11 í 100 - 150 m g / lryuv af þrengslumag 00150 fjórða - Qing 100 í -200 8 mín., Itoentracin 100-150 mg / l, lengd 12 mín., Þriðja í concentramg / l, lengd 15 míl., Áttunda baðið. í copps ntra. mg / l, lengd 15 mínútur, níunda og tíunda baðið 100 - lengd 12 0 mín. sykur kemur fram eftir alvarleika sykursýki í samanburði við upphafsstig m baðs ákvarðað eftir nakið.
Aðferð til að greina alvarleika sykursýki

Einkaleyfisnúmer: 931168
. glúkósa Að auki var gerð rannsókn á innihaldi 8 4 í blóði í sermi af myndbrigðum ß-glúkósa og glúkósa með fyrirhugaðri aðferð, hlutfall innihalds d-glúkósa og β-glúkósa 0,74, sem samsvarar vægum alvarleika sykursýki Greining á vægum sykursýki 1 staðfesti af öðrum. lífefnafræðilegar rannsóknir á blóði og þvagi, einkum lífefnafræðilegum blóðrannsóknum án meinatækni, þvagsykur 23, glúkósúría allt að 30 g. Fundus og taugakerfið án sykursýkisbreytinga, sjúklingnum var ávísað og framkvæmt meðferðarúrræði, þar með talið mataræði, án viðbótar gjafar blóðsykurslækkandi lyfja, einkum insúlíns, PRI mig R 2. Sjúklingur K-va 52 ára1 var á lækningadeild sjúkrahússins.
Einkenni sykursýki af tegund 1
Þessi tegund meinafræði er mjög sjaldgæf - ekki meira en 1,5-2% allra tilfella sjúkdómsins. Hættan á viðburði á lífsleiðinni er 0,4%. Oft er einstaklingur greindur með slíka sykursýki á aldrinum 10 til 13 ára. Megnið af birtingarmynd meinafræði á sér stað allt að 40 ár.
Ef málið er dæmigert, sérstaklega hjá börnum og unglingum, mun sjúkdómurinn koma fram sem skær einkenni. Það getur þróast á nokkrum mánuðum eða vikum. Smitsjúkir og aðrir samtímis sjúkdómar geta valdið birtingarmynd sykursýki.
Einkenni munu einkenna allar tegundir sykursýki:
- fjölmigu
- kláði í húð,
- fjölsótt.
Þessi einkenni eru sérstaklega áberandi við sjúkdóm af tegund 1. Á daginn getur sjúklingurinn drukkið og skilið út að minnsta kosti 5-10 lítra af vökva.
Sérstaklega fyrir þessa tegund kvilla verður mikil þyngdartap, sem á 1-2 mánuðum getur orðið 15 kg. Að auki mun sjúklingurinn þjást af:
- vöðvaslappleiki
- syfja
- minni árangur.
 Í byrjun gæti hann truflað sig vegna óeðlilegrar aukningar á matarlyst, sem skipt er um lystarstol þegar ketónblóðsýring eykst. Sjúklingurinn mun upplifa einkennandi lykt af asetoni úr munnholinu (það getur verið ávaxtaríkt lykt), ógleði og gervibólga - kviðverkir, mikil ofþornun, sem getur valdið dái.
Í byrjun gæti hann truflað sig vegna óeðlilegrar aukningar á matarlyst, sem skipt er um lystarstol þegar ketónblóðsýring eykst. Sjúklingurinn mun upplifa einkennandi lykt af asetoni úr munnholinu (það getur verið ávaxtaríkt lykt), ógleði og gervibólga - kviðverkir, mikil ofþornun, sem getur valdið dái.
Í sumum tilvikum verður fyrsta merki um sykursýki af tegund 1 hjá börnum meðvitundarskerðing. Það er hægt að fullyrða það að á bakgrunni samhliða meinatækna (skurðaðgerð eða smitandi) getur barnið fallið í dá.
Það er sjaldgæft að sjúklingur eldri en 35 ára þjáist af sykursýki (með dulda sjálfsofnæmissykursýki), ekki er víst að sjúkdómurinn finnist svo bjartur og hann greinist alveg fyrir slysni við venjubundið blóðsykurpróf.
Einstaklingur léttist ekki, fjölmigu og fjölsótt verður í meðallagi.
Í fyrsta lagi getur læknirinn greint sykursýki af tegund 2 og hafið meðferð með lyfjum til að draga úr sykri í töflum. Þetta mun eftir nokkurn tíma tryggja viðunandi bætur fyrir sjúkdóminn. Hins vegar, eftir nokkur ár, venjulega eftir 1 ár, mun sjúklingurinn hafa einkenni sem orsakast af aukningu á heildar insúlínskorti:
- stórkostlegt þyngdartap
- ketosis
- ketónblóðsýring
- vanhæfni til að viðhalda sykurmagni á tilskildum stigum.
Viðmiðanir til að greina sykursýki
Í ljósi þess að tegund 1 af sjúkdómnum einkennist af skærum einkennum og er sjaldgæf meinafræði er ekki gerð skimunarrannsókn til að greina blóðsykur. Líkurnar á að fá sykursýki af tegund 1 hjá nánum ættingjum eru í lágmarki, sem ásamt skorti á árangursríkum aðferðum við frumgreiningu sjúkdómsins ákvarðar óhæfileika ítarlegrar rannsóknar á ónæmisvaldandi merkjum meinafræði hjá þeim.
Greining sjúkdómsins mun í flestum tilvikum byggjast á tilnefningu verulegs umfram blóðsykurs hjá þeim sjúklingum sem hafa einkenni um algeran insúlínskort.
Munnleg próf til að greina sjúkdóminn er afar fátíð.
Ekki síðasti staðurinn er mismunagreining. Nauðsynlegt er að staðfesta sjúkdómsgreininguna í vafasömum tilvikum, nefnilega að greina miðlungs blóðsykursfall ef engin skýr og skær einkenni eru af sykursýki af tegund 1, sérstaklega með einkenni á ungum aldri.
Markmið slíkrar greiningar getur verið að aðgreina sjúkdóminn frá öðrum tegundum sykursýki. Til að gera þetta, notaðu aðferðina til að ákvarða magn basal C-peptíðs og 2 klukkustundum eftir að borða.
Viðmið fyrir óbeint greiningargildi í óljósum tilvikum er ákvörðun ónæmisfræðilegra merkja af sykursýki af tegund 1:
- mótefni gegn hólka í brisi,
- glútamat decarboxylase (GAD65),
- týrósín fosfatasa (IA-2 og IA-2P).
Meðferðaráætlun
Meðferð við hvers konar sykursýki mun byggjast á 3 grundvallarreglum:
- lækka blóðsykur (í okkar tilviki insúlínmeðferð),
- mataræði
- sjúklingamenntun.
Meðferð með insúlíni við meinafræði af tegund 1 kemur í staðinn. Markmið þess er að hámarka eftirlíkingu náttúrulegrar seytingar insúlíns til að fá viðunandi viðmiðanir. Ákafur insúlínmeðferð mun nánast samræma lífeðlisfræðilega framleiðslu hormónsins.
Dagleg krafa um hormónið mun samsvara stigi basal seytingar þess. 2 inndælingar af lyfi að meðaltali útsetningartímabili eða 1 innspýting á löngu insúlíni Glargin getur veitt líkamanum insúlín.
Heildarmagn basalhormóns ætti ekki að vera meira en helmingur dagskröfunnar fyrir lyfið.
Í stað bolus (næringar) seytingar insúlíns verður innspýting á mannshormóninu með stuttum eða of stuttum útsetningartíma sem gerðar eru fyrir máltíðir. Í þessu tilfelli er skammturinn reiknaður út frá eftirfarandi viðmiðum:
- magn kolvetnis sem á að neyta meðan á máltíðum stendur,
- tiltækt blóðsykursgildi, ákvarðað fyrir hverja insúlínsprautu (mælt með glúkómetri).
Strax eftir birtingarmynd sykursýki af tegund 1 og um leið og meðferð þess er hafin í nægilega langan tíma, getur þörfin fyrir insúlínblöndur verið lítil og verður minni en 0,3-0,4 einingar / kg. Þetta tímabil er kallað „brúðkaupsferðin“ eða áfanginn í viðvarandi eftirgjöf.
Eftir áfanga blóðsykurshækkunar og ketónblóðsýringu, þar sem insúlínframleiðsla er kúguð með því að lifa af beta-frumum, er hormóna- og efnaskiptabilun bætt upp með insúlínsprautum. Lyfin endurheimta starfsemi brisfrumna sem taka síðan á sig lágmarks seytingu insúlíns.
Þetta tímabil getur varað frá nokkrum vikum til nokkurra ára. Á endanum, þó, vegna sjálfsofnæmis eyðileggingar beta-frumuleifa, lýkur fyrirgefningarstiginu og þarfnast alvarlegrar meðferðar.
Sykursýki sem ekki er háð insúlíni (tegund 2)
Þessi tegund meinafræði þróast þegar líkamsvef getur ekki tekið nægjanlega upp sykur eða gert það í ófullkomnu magni. Svipað vandamál hefur annað nafn - utan nýrnahettubilunar. Rannsóknir á þessu fyrirbæri geta verið mismunandi:
- breyting á uppbyggingu insúlíns við þróun offitu, ofát, kyrrsetu lífsstíl, slagæðarháþrýsting, í ellinni og í viðurvist fíknar,
- bilun í aðgerðum insúlínviðtaka vegna brota á fjölda þeirra eða uppbyggingu,
- ófullnægjandi framleiðslu á sykri í lifur,
- innanfrumu meinafræði, þar sem flutningur hvata til frumulíffæra frá insúlínviðtakanum er erfiður,
- breyting á seytingu insúlíns í brisi.
Flokkun sjúkdóma
Það fer eftir alvarleika sykursýki af tegund 2 og henni verður skipt í:
- væg gráða. Það einkennist af getu til að bæta upp skort á insúlíni, með fyrirvara um notkun lyfja og megrunarkúra sem geta lækkað blóðsykur á stuttum tíma,
- miðlungs gráða. Þú getur bætt fyrir efnaskiptabreytingar að því tilskildu að að minnsta kosti 2-3 lyf séu notuð til að draga úr glúkósa. Á þessu stigi verður efnaskiptabilun ásamt æðamyndun,
- alvarlegt stig. Til að staðla ástandið þarf notkun nokkurra leiða til að lækka glúkósa og sprauta insúlín. Sjúklingurinn á þessu stigi þjáist oft af fylgikvillum.
Hvað er sykursýki af tegund 2?
Klassísk klínísk mynd af sykursýki mun samanstanda af tveimur stigum:
- fljótur áfangi. Augnablik tæming uppsafnaðs insúlíns sem svar við glúkósa,
- hægur áfangi. Losun insúlíns til að draga úr eftirliggjandi háum blóðsykri er hæg. Það byrjar að virka strax eftir hratt stigið, en háð ófullnægjandi stöðugleika kolvetna.
Ef til er meinafræði beta-frumna sem verða ónæmir fyrir áhrifum hormónsins í brisi þróast smám saman ójafnvægi á magni kolvetna í blóði. Í sykursýki af tegund 2 er fljótur fasinn einfaldlega fjarverandi og hægi fasinn ræður ríkjum. Framleiðsla insúlíns er óveruleg og af þessum sökum er ekki mögulegt að koma á stöðugleika í ferlinu.
 Þegar það er ófullnægjandi insúlínviðtaksstarfsemi eða eftir viðtaka, þróast ofinsúlínlækkun. Með mikið insúlínmagn í blóði byrjar líkaminn að vinna upp skaðabótakerfið sem miðar að því að koma á jafnvægi hormóna. Þetta einkennandi einkenni má sjá jafnvel strax í upphafi sjúkdómsins.
Þegar það er ófullnægjandi insúlínviðtaksstarfsemi eða eftir viðtaka, þróast ofinsúlínlækkun. Með mikið insúlínmagn í blóði byrjar líkaminn að vinna upp skaðabótakerfið sem miðar að því að koma á jafnvægi hormóna. Þetta einkennandi einkenni má sjá jafnvel strax í upphafi sjúkdómsins.
Augljós mynd af meinafræðinni þróast eftir viðvarandi blóðsykursfall í nokkur ár. Óhóflegur blóðsykur hefur neikvæð áhrif á beta-frumur. Þetta verður ástæðan fyrir eyðingu þeirra og sliti, og vekur það samdrátt í insúlínframleiðslu.
Klínískt verður insúlínskortur fram með breytingu á þyngd og myndun ketónblóðsýringu. Að auki verða einkenni sykursýki af þessu tagi:
- fjölpípa og fjölþvætti. Efnaskiptaheilkenni þróast vegna blóðsykurshækkunar, sem vekur hækkun osmósuþrýstings. Til að staðla ferlið byrjar líkaminn að fjarlægja vatn og salta með virkum hætti,
- kláði í húðinni. Kláði í húð vegna mikillar aukningar á þvagefni og ketónum í blóði,
- of þung.
Insúlínviðnám mun valda mörgum fylgikvillum, bæði grunn- og framhaldsskólastigi. Svo, í fyrsta hópnum lækna eru: blóðsykurshækkun, hægur á framleiðslu glýkógens, glúkósamúría, hömlun á viðbrögðum líkamans.
Annar hópurinn með fylgikvilla ætti að innihalda: örvun á losun lípíða og próteina til að umbreyta þeim í kolvetni, hindra framleiðslu á fitusýrum og próteinum, minnkað þol gagnvart neyttum kolvetnum, skert skyndilega seytingu hormónsins í brisi.
Sykursýki af tegund 2 er nógu algeng. Að öllu jöfnu geta raunverulegir vísbendingar um algengi sjúkdómsins farið yfir opinbert lágmark 2-3 sinnum.
Þar að auki leita sjúklingar læknis aðeins eftir upphaf alvarlegra og hættulegra fylgikvilla. Af þessum sökum krefjast innkirtlafræðingar að mikilvægt sé að gleyma ekki reglulegum læknisskoðunum. Þeir munu hjálpa til við að bera kennsl á vandamálið eins fljótt og auðið er og hefja meðferð fljótt.
Aðferð til meðferðar á sykursýki sem ekki er háð insúlíni

Einkaleyfisnúmer: 1822767
. blóðsykurshækkun hélst, þó að hún lækkaði lítillega: Blóðsykur 8,1 mmól / L. Sjúklingnum var ávísað námskeið í nálastungumeðferð samkvæmt fyrirhugaðri aðferð. Eftir 1. lotu lækkaði blóðsykur í 5,5 mmól / L. Þetta var afleiðing örvunar á brisvirkni, eins og sést af aukningu á ónæmisvirkni insúlíns í blóði í 130 mcd / ml frá upphafsstiginu (fyrir fundinn) -88 mcd / ml, og innihald C-peptíðsins úr 0,2 ng / ml til 0, 4 ng / ml (eftir fundinn). hús, og að stigum Zu-san-li - með hemlunaraðferð. Samanlagt af A. Runova Tekhred M. Morgenthal leiðréttandi M. Samborskaya Ritstjóri S. Kulakova Order 2168 Undirskrift VNIIIPI ríkisnefndar um uppfinningar og uppgötvanir undir ríki nefndarinnar um vísindi og tækni í Sovétríkjunum 113035, Moskvu, Zh. Raushskaya.